1. Самообследование. К сожалению, самообследование, физикальный осмотр и маммография не дают 100% распознавание злокачественной опухоли молочной железы. Чувствительность данного метода составляет примерно 20-30%. Чувствительность метода может быть увеличена с помощью обучения. Однако этот метод является наиболее дешевым в диагностике рака молочной железы.
2. Аспирационная игольная биопсия. С помощью этого исследования получают материал для цитологического исследования. Широко используется для установления доброкачественных и злокачественных заболеваний.
3. Открытая биопсия. Наиболее частая процедура в диагностике РМЖ. Выполняется по местной анестезией.
4. Маммография (см. выше).
Симптомы РМЖ:
1. Пальпируемое образование, единичное или множественное, плотное, иногда с втяжением кожи в виде "лимонной корочки".
2. Боли в области молочной железы.
3. Увеличенные плотные подмышечные лимфатические узлы: среди женщин с увеличением подмышечных узлов у 1/3 - 1/2 находят рак молочной железы. Исключают болезнь Ходжкина, рак легкого, яичников, поджелудочной железы и плоскоклеточную карциному кожи. Показана слепая мастэктомия (удаление молочной железы без предварительного цитологического исследования).
4. Ранняя диагностика: самообследование и маммография.
· всем женщинам в возрасте от 35 до 40 лет рекомендовано проведение маммографии. При наличии факторов риска женщины в возрасте 40-50 лет должны проходить маммографию ежегодно или один раз в два годы, а возрасте старше 50 лет - ежегодно.
· Женщинам, относящимся к группам риска, рекомендована ежегодная маммография, начиная с максимально раннего возраста.
|
|
5. УЗИ молочной железы проводят для определения солидного или кистозного характера образования (пальпируемого или непальпируемого).
6.Аспирационная биопсия с последующим цитологическим исследованием аспирата подтверждает диагноз.
7. Эксцизионная биопсия - метод выбора в диагностике заболеваний молочной железы. Проведение биопсии не всегда возможно при глубоко расположенных образованиях.
в биоптате определяют эстрогенные и прогестероновые рецепторы. Рецептор-позитивные опухоли чаще поддаются гормональной терапии и имеют лучший прогноз.
8. Цитометрия в протоке проводится для определения диплоидности (ДНК-индекс равен 1.00) или анеуплоидности (ДНК-индекс не равен 1.00) и фракции клеток в S-фазе митоза. Анеуплоидные опухоли с высокой фракцией S-фазы имеют худший прогноз.
Классификация РМЖ.
Т - определение первичного опухолевого узла. N - вовлечения лимфоузлов. M - наличия метастазов.
Первичная опухоль (Т)
Тх – недостаточно данных для оценки первичной опухоли.
То – первичная опухоль не определяется.
Tis – рак insitu.
Tis (DCIS) – преинвазивная карцинома (протоковый рак insitu).
Tis (LCIS) – неинфильтрирующаявнутрипротоковая или дольковая карцинома (дольковый рак insitu).
Tis (Paget's) – рак Педжета соска молочной железы при отсутствии опухоли в молочной железе.
Т1 – Опухоль ≤ 2см в наибольшем измерении.
Т1mic - микроинвазивный рак (≤ 0,1 см в наибольшем измерении).
Т1а - опухоль 0,1 – 0,5 см.
Т1b - опухоль 0,5 – 1,0 см.
Т1с - опухоль 1 – 2 см.
Т2 – опухоль 2,1 – 5 см.
Т3 – опухоль > 5 см.
Т4 – опухоль любого размера с прямым распространением на кожу или грудную стенку (фасции, мышцы, кости).
|
|
- Т4a: опухоль прорастает в грудную стенку, но не врастает в грудные мышцы;
- Т4b: опухоль с изъязвлением кожи и/или отёком (включая симптом апельсиновой корки) и/или метастазы в коже одноимённой молочной железы;
- Т4c: сочетание Т4a и Т4b;
- Т4d: Первично-отёчная форма рака, воспалительный рак молочной железы (без первичного очага).
Регионарные лимфатические узлы (N) Оценивают локализацию поражённых регионарных лимфатических узлов и распространённость опухолевого процесса при помощи пальпации, УЗИ, КТ, МРТ, ПЭТ) и патологоанатомически (по результатам гистологического исследования лимфатических узлов после операции).
Клиническая классификация
Nx – недостаточно данных для оценки состояния регионарных лимфатических узлов.
No – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастазы в смещаемых подмышечных лимфатических узлах или лимфатическом узле на стороне поражения.
N2 – метастазы в подмышечных лимфатических узлах, фиксированных друг с другом, на стороне поражения, или клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при отсутствии клинически определяемых метастазов в подмышечных лимфатических узлах:
- N2a – метастазы в подмышечных лимфатических узлах на стороне поражения, фиксированных друг к другу, или другим структурам (кожа, грудная стенка)
- N2b – метастазы, определяемые только клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), во внутренних лимфатических узлах молочной железы при отсутствии клинически определяемых метастазов в подмышечных лимфатических узлах на стороне поражения;
|
|
N3 – метастазы в подключичных лимфатических узлах на стороне поражения с/без метастазов в подмышечных лимфатических узлах, или клинически определяемые метастазы (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) во внутренних лимфатических узлах молочной железы на стороне поражения при наличии метастазов в подмышечных лимфатических узлах или метастазы в надключичных лимфатических узлах на стороне поражения с/без метастазов в подмышечных или внутренних лимфатических узлах молочной железы:
- N3a: метастазы в подключичных лимфатических узлах на стороне поражения;
- N3b: метастазы во внутренних лимфатических узлах молочной железы на стороне поражения;
- N3c: метастазы в надключичных лимфатических узлах на стороне поражения. Патологоанатомическая классификация рака молочных желез
рNx – недостаточно данных для оценки состояния регионарных лимфатических узлов (узлы удалены ранее, или не удалены для патологоанатомического исследования).
рNo – нет гистологических признаков поражения метастазами регионарных лимфатических узлов, на изолированные опухолевые клетки дополнительных исследований не проводилось. При наличии в регионарных лимфатических узлах только изолированных опухолевых клеток – данный случай классифицируется как No. Единичные опухолевые клетки в виде небольших скоплений (не более 0,2 мм в наибольшем измерении) обычно диагностируется иммуногистохимически или молекулярными методами. Изолированные опухолевые клетки, как правило, не проявляют метастатическую активность (пролиферация или стромальная реакция)
рNo(I-): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; отрицательные результаты иммуногистохимического исследования.
рNo(I+): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; положительные результаты ИГХ при отсутствии скоплений опухолевых клеток более 0,2 мм в наибольшем измерении по данным ИГХ
рNo(mol-): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; отрицательные результаты молекулярных методов исследования.
рNo(mol+): нет гистологических признаков поражения метастазами регионарных лимфатических узлов; положительные результаты молекулярных методов исследования.
рN1 – метастазы в 1 – 3 подмышечных лимфатических узлах на стороне поражения и/или во внутренних лимфатических узлах молочной железы на стороне поражения с микроскопическими метастазами, определяемые при иссечении сторожевого лимфатического узла, но не выявленные клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии):
- рN1mi: микрометастазы (> 0,2 мм, но < 2 мм в наибольшем измерении);
- рN1а: метастазы в 1 – 3 подмышечных лимфатических узлах на стороне поражения;
- рN1b: микроскопические метастазы во внутренних лимфатических узлах молочной железы на стороне поражения, выявленные при иссечении сторожевого лимфатического узла, но не выявленные клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии); - рN1c: метастазы в 1 – 3 подмышечных лимфатических узлах и во внутренних лимфатических узлах молочной железы на стороне поражения с микроскопическими метастазами, выявленными при иссечении сторожевого лимфатического узла, но не выявленные клинически (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии).
рN2 – метастазы в 4 – 9 подмышечных лимфатических узлах, на стороне поражения, или клинически определяемые метастазы (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) во внутренних лимфатических узлах молочной железы на стороне поражения при отсутствии метастазов в подмышечных лимфатических узлах:
- N2a – метастазы в 4 – 9 подмышечных лимфатических узлах на стороне поражения, один из которых > 2 мм;
- N2b – клинически определяемые метастазы (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), во внутренних лимфатических узлах молочной железы на стороне поражения, при отсутствии метастазов в подмышечных лимфатических узлах.
рN3 – метастазы в 10 и более подмышечных лимфатических узлах на стороне поражения; или метастазы в подключичных лимфатических узлах на стороне поражения; или клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при наличии одного и более поражённого метастазами подмышечных лимфатических узлов; или поражении более 3 подмышечных лимфатических узлов с клинически негативными, но микроскопически доказанными метастазами во внутренних лимфатических узлах молочной железы; или метастазы в надключичных узлах на стороне поражения:
- рN3a: метастазы в 10 и более подмышечных лимфатических узлах, один из которых > 2 мм или метастазы в подключичных лимфатических узлах на стороне поражения;
- рN3b: клинически определяемые (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии) метастазы во внутренних лимфатических узлах молочной железы на стороне поражения при наличии одного и более поражённого метастазами подмышечных лимфатических узлов; или поражении более 3 подмышечных лимфатических узлов и внутренних лимфатических узлов с клинически негативными (при осмотре, УЗИ, КТ, МРТ, ПЭТ, но не при лимфосцинтиграфии), но микроскопически доказанными метастазами во внутренних лимфатических узлах молочной железы при стенцинальной биопсии;
- рN3c: метастазы в надключичных лимфатических узлах на стороне поражения. Отдалённые метастазы
(М) Мх – недостаточно данных для оценки наличия отдаленных метастазов
Мо – нет признаков отдаленных метастазов.
М1 – имеются отдаленные метастазы, в том числе поражение кожи за пределами железы, в надключичных лимфатических узлах.
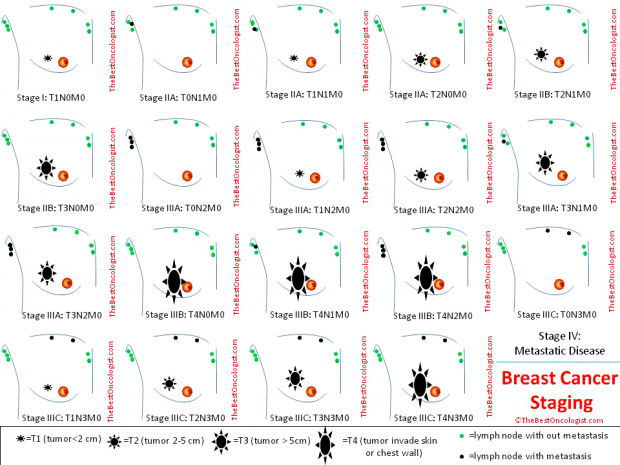
Стадии РМЖ.
| Первичная опухоль (Т) | Регионарные лимфатические узлы (N) | Отдалённые метастазы (М) | |
| 0 стадия | Tis | No | Mo |
| 1 стадия | T1(включая T1mic) | No | Mo |
| 2 А стадия | To T1(включая T1mic) T2 | N1 N1 N0 | Mo Mo Mo |
| 2 В стадия | T2 T3 | N1 No | Mo Mo |
| 3А стадия | T2 T3 T3 | N2 N1 N2 | Mo Mo Mo |
| 3 В стадия | T4 T4 T4 | No N1 N2 | Mo Mo Mo |
| 3 С стадия | Любая T | N3 | Mo |
| 4 стадия | Любая T | Любая N | M1 |
Формы рака молочной железы.
· Папиллярный рак (1% всех случаев РМЖ) - внутрипротоковоенеинвазивное новообразование низкой степени злокачественности.
· Медуллярный рак (5-10%) - чаще большая объемная опухоль со слабой способностью к инвазивному росту, окруженная лимфоцитарным валом. Прогноз (по сравнению с инфильтрирующим протоковым раком) более благоприятный.
· Воспалительный рак (маститоподобный, 5-10%) распространяется по лимфатическим сосудам кожи, что сопровождается ее покраснением, уплотнением и рожеподобным воспалением, повышением температуры тела.
· Инфильтрирующий протоковыйскиррозный рак (70%) характеризует образование гнезд и тяжей опухолей клеток, окруженных плотной коллагеновой стромой.
· Болезнь Педжета (рак соска и ареолы молочной железы) - разновидность рака молочной железы; характерно экземоподобное поражение соска. В глубоких слоях эпидермиса выявляют происходящие из эпителия апокриновых желез крупные клетки со светлой цитоплазмой. Существенное значение имеет цитологическое исследование мазка, взятого с изъязвленной поверхности.
По состоянию эстрогеновых рецепторов.
1. Эрц- позитивные опухоли чаще встречают в постменопаузе. Около 60-70% первичных раков молочной железы характеризует наличие Эрц.
2. Эрц-негативные опухоли чаще встречают у больных в пременопаузе. У одной трети больных с Эрц-негативными первичными РМЖ в последующем наблюдают развитие рецидивных Эрц-позитивных опухолей.
Лечение.
Лечение РМЖ - комбинированное (хирургическое, лучевое, химиотерапевтическое, гормонотерапия).
Хирургическое лечение.
Предоперационная подготовка.
1. определение критериев неоперабельности по Хаагенсу:
· обширный отек молочной железы
· наличие узлов-саттелитов
· воспалительная карцинома лимфатических сосудов и лимфатических узлов молочной железы; связок, поддерживающих молочную железу.
· метастазы в надключичные лимфатические узлы;
· отек верхней конечности;
· отдаленные метастазы.
2. Инструментальное исследование наличия отдаленных метастазов:
· сканирование костей;
· печеночные функциональные тесты;
· рентгенография грудной клетки.
· КТ грудной клетки выполняют для обследования надключичной области и средостения;
· Радиоизотопное или КТ-сканирование мозга показано при наличии неврологической симптоматики.
· КТ брюшной полости проводят для исключения поражения надпочечников, яичников, печени.
Хирургическое лечение.
В большинстве случаев применяется модифицированная радикальная мастэктомия. Операции с сохранением молочной железы позволяют правильно оценить распространенность опухолевого процесса и улучшают косметический результат: однако, возможность сохранения железы имеется не у всех больных.
Операция может быть радикальной или паллиативной.
1. Удаление всей пораженной молочной железы необходимо по причине многофокусности заболевания. Примерно у 30-35% пациенток находят предраковые или раковые поражения в участках, соседних с пораженным первичной опухолью.
2. Удаление подмышечных лимфатических узлов необходимо для определения поражения узлов и стадии заболевания.
Виды операций:
1. Лампэктомия (секторальная резекция), лимфаденэктомия подмышечных лимфатических узлов (1 и 2 -го уровня) и послеоперационное облучение применяются при небольших опухолях (менее 4 см) и при интрадуктальных карциномах.
2. Простая мастэктомия (операция Мадена) включает удаление молочной железы с околососковым пространством совместно с удалением лимфатических узлов 1-го уровня.
3. Модифицированная радикальная мастэктомия (операция Пэтти). Удаляют кожу вокруг железы, молочную железу, малую грудной мышцы, жировую клетчатку с лимфатическими узлами подмышечной, подключичной и подлопаточной областей. Уровень выживаемости и частота рецидивов при этой операции сравнимы с такими же при радикальной мастэктомии (операция Холстеда). Косметический дефект меньший, чем после мастэктомии по Холстеду. Реконструктивная операция - субпекторальное протезирование.
4. Радикальнаямастэктомия по Холстеду. Вместе со всеми тканями, указанными выше, удаляют и большую грудную мышцу.
5. Обширная радикальная мастэктомия включает удаление лимфатических узлов средостения. Операция показана при больших или медиально расположенных опухолях с наличием внутригрудных (парастернальных) метастазов. Высокий риск интраоперационной летальности.
6. Операции по реконструкции молочной железы выполняют одновременно с мастэктомией либо вторым этапом после полного заживления первичной операционной раны.
Лучевая терапия.
1. Предоперационная. Больные РМЖ после установления диагноза получают курс предоперационной лучевой терапии на молочную железу и зоны регионарного метастазирования.
2. Послеоперационная. Больные, перенесшие удаление опухоли и подмышечных лимфоузлов и не прошедшие курс предоперационной лучевой терапии, должны получать заключительную лучевую терапию на область молочной железы и лимфатических узлов (при обнаружении в них метастазов).
3. Облигатная послеоперационная. Больные РМЖ должны получать послеоперационное облучение при наличии любого из ниже перечисленных факторов риска:
· размер первичной опухоли более 5 см
· метастазирование более чем в 4 подмышечных лимфоузла
· опухоль достигает резекционной линии, проникает в грудную фасцию и/или мышцу, либо распространяется из лимфатических узлов в подмышечную жировую клетчатку.
4. Больные с высоким риском отдаленного метастазирования могут получать лучевую терапию до завершения адъювантной химиотерапии либо ее можно проводить совместно с облучением. Послеоперационное облучение подмышечной впадины повышает риск отека верхней конечности.
Адъювантная химиотерапия.
Замедляет или предупреждает рецидив, улучшает выживаемость больных с метастазами в подмышечные лимфоузлы, а также у части больных без подмышечных метастазов.
· химиотерапия наиболее эффективна у пациенток в пременопаузе с метастазами в подмышечные лимфоузлы (наблюдают снижение 5-летней летальности на 30%).
· Комбинированная химиотерапия предпочтительней монотерапии, особенно в группе больных с метастатическим раком молочной железы. Прием препаратов шестью курсами в течение шести месяцев - оптимальный по эффективности и по длительности метод лечения.
Схемы введения препаратов.
1. Метотрексат, циклофосфамид, 5-фторурацил.
2. Больные с высоким риском развития рецидива могут получать циклофосфамид, доксорубицин и 5-фторурацил. Эффект терапии больных с метастатическим раком молочной железы составляет 65-80%.
3. Альтернативные схемы для больных с метастазирующим раком включают доксорубицин, тиоТЭФ и винбластин; высокие дозы циспластина; митомицин; внутривенные инфузиивинбластина или 5-ФУ; циклофосфамид, метотрексат и 5 фторурацил; таксол.
Адъювантная гормональная терапия.
1. Подавление функций яичников облучением или овариоэктомией приводит к неоднозначным результатам; в отдельных подгруппах больных отмечают продолжительные периоды улучшения состояния.
2. Гормональное лечение. Позитивный ответ на гормональную терапию вероятен при следующих условиях: длительный период без метастазирования (более 5 лет), пожилой возраст, наличие метастазов в костях, региональные метастазы и минимальные метастазы в легких, гистологические подтвержденная злокачественность 1 и 2 степени, длительная ремиссия в результате предшествующей гормонотерапии.
Антагонист эстрогенов тамоксифен задерживает наступление рецидивов, улучшает выживаемость и предпочтительнее для больных в постменопаузе с Эрц-позитивной опухолью. Эффективность тамоксифена более выражена у больных с Эрц-позитивными опухолями. Препарат неэффективен либо оказывает слабое воздействие на ЭРЦ-негативные опухоли.