Заместитель генерального директора Генеральный Директор ФГБУ
По научно-лечебной работе д.м.н. «СЗФМИЦ им. В.А. Алмазова»
М.А. Карпенко _____________ академик РАМН
«» _____2016г. Е.В. Шляхто ______________
«» _____2016г.
___________________________________________________________________________
ФГБУ «СЗФМИЦ им. В. А. Алмазова» Минздрава России
Институт перинатологии и педиатрии
Федеральный специализированный
перинатальный центр
Ведение беременности и родов при
тазовом предлежании плода
Протокол утвержден на заседании № 5 научно-клинического совета ФГБУ «СЗФМИЦ им. В. А. Алмазова» Минздрава России 11.12.2015г.
Санкт-Петербург
2016г
Протокол ведения родильниц «Ведение беременности и родов при тазовом предлежании плода» разработан Институтом перинатологии и педиатрии ФГУ «Сердца, крови и эндокринологии» им. В.А. Алмазова»
Авторы протокола:
1. Солодовникова Н.Г., ст. н. с. НИЛ репродукции и здоровья женщины, зав. родильным отделением, к.м.н.
2. Ли О. А., Главный врач ПЦ ФГБУ «СЗФМИЦ им. В.В. Алмазова» МЗРФ
3. Зазерская И.Е., Заместитель директора Института перинатологии и педиатрии по научной работе, заведующая кафедрой акушерства и гинекологии, д. м. н.
I. ОБЛАСТЬ ПРИМЕНЕНИЯ
Протокол ведения родильниц «Ведение беременности и родов при тазовом предлежании плода» предназначен для применения в системе здравоохранения Российской Федерации.
II. НОРМАТИВНЫЕ ССЫЛКИ
В настоящем протоколе использованы ссылки на следующие документы:
- Приказ Министерства здравоохранения и социального развития РФ от 1 ноября 2011 г. № 572 "Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология»
-Отраслевые стандарты объемов обследования и лечения в акушерстве, гинекологии и неонатологии. Под ред. В.И. Кулакова, В.Н. Серова, Ю.И. Барашнева. - М., 1999. - с. 247.
III. ОБЩИЕ ПОЛОЖЕНИЯ
Протокол ведения родильниц «Ведение беременности и родов при тазовом предлежании плода» разработан для решения следующих задач:
– Определение спектра диагностических и лечебных услуг, оказываемых беременным и роженицам с тазовым предлежанием плода.
- Формирование лицензионных требований и условий осуществления медицинской деятельности.
– Осуществление контроля объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении в рамках государственных гарантий обеспечения граждан бесплатной медицинской помощью.
Область распространения настоящего протокола – родовспомогательные учреждения всех уровней.
В настоящем протоколе используется шкала убедительности доказательств данных:
| Градация достоверности рекомендаций | Уровень убедительности доказательств | Вид исследования |
| А | 1a | Систематический обзор рандомизированных контролизуемых исследований (испытаний) РКИ |
| 1b | Отдельное рандомизированное контролизуемое исследование | |
| В | 2a | Систематический обзор когортных исследований |
| 2b | Отдельное когортное исследование | |
| 3a | Систематический обзор исследований «случай-контроль» | |
| 3b | Отдельное исследование «случай-контроль» | |
| С | Исследование серии случаев | |
| D | Мнение эксперта, не подвергавшееся прицельной критической оценке либо основанное на физиологии, результатах пробного исследования или на «основных принципах» |
A) Доказательства убедительны: есть веские доказательства предлагаемому утверждению.
B) Относительная убедительность доказательств: есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение.
C) Достаточных доказательств нет: имеющихся доказательств недостаточно для вынесения рекомендации, но рекомендации могут быть даны с учетом иных обстоятельств.
D) Достаточно отрицательных доказательств: имеется достаточно доказательств, чтобы рекомендовать отказаться от применения данного лекарственного средства в определенной ситуации.
E) Веские отрицательные доказательства: имеются достаточно убедительные доказательства того, чтобы исключить лекарственное средство или методику из рекомендаций.
IV. ВЕДЕНИЕ ПРОТОКОЛА
Ведение протокола ведения родильниц «Ведение беременности и родов при тазовом предлежании плода» осуществляется Институтом перинатологии и педиатрии ФГБУ «СЗФМИЦ им. В.В. Алмазова» МЗРФ.
V. ОБЩИЕ ВОПРОСЫ
Частота тазового предлежания (ТП) плода при доношенной беременности составляет 3-4%. Роды в тазовом предлежании относятся к патологическим из-за высокого перинатального риска.
В настоящее время остается нерешенным вопрос о наиболее безопасном методе родоразрешения при тазовом предлежании плода. Частота кесарева сечения (КС) при тазовом предлежании колеблется от 80-90-98% до 40%. Выбор, в основном, зависит от политики конкретного учреждения, опыта врачей, доступности дополнительных методов диагностики, качества информированности пациенток. Исследования середины 2000-х доказали, что строгие критерии отбора в группу вагинальных родов позволяет снизить материнскую заболеваемость, связанную с КС, при уровне перинатальной смертности не более 2 на 1000 родившихся. Кроме того, более широко стал применяться профилактический поворот на головку при доношенной беременности. Таким образом, на сегодняшний день, в большинстве развитых стран, при диагностике тазового предлежания в сроке 36 нед., беременной сначала предлагается наружный поворот (при отсутствии абсолютных противопоказаний) и только после неудачной попытки или отказа от манипуляции решается вопрос о методе родоразрешения.
Факторы риска ТП к моменту родов:
• преждевременные роды;
• СЗРП;
• многоплодие;
• многоводие.
Объективные причины ТП:
• аномалии развития плода;
• маловодие;
• особенности плацентации (предлежание плаценты);
• аномалии развития матки;
• опухоли малого таза.
Классификация:
1. чистое ягодичное предлежание (65 %);
2. смешанное ягодичное (10 %);
3. ножное (25 %).

Рисунок 1. Виды тазового предлежания
1-чистое ягодичное; 2 — смешанное ягодичное; 3 - ножное
Таблица 1. Частота тазового предлежания в зависимости
от срока гестации (от первого дня последней менструации)
| Масса плода (граммы) | Срок (недели) | Частота (%) |
| < 1000 | < 28 | |
| 1000-1499 | 28-32 | |
| 1500-1999 | 32-34 | |
| 2000-2499 | 34-36 | |
| > 2500 | До 4 |
Какая-то часть плодов совершит самопроизвольный поворот на головку и после 36 нед. (примерно 8 %).
Алгоритм УЗИ при тазовом предлежании должен включать определение следующих параметров:
• Предлежание плода;
• Подсчет предполагаемой массы плода;
• Количество вод (амниотический индекс);
• Локализация плаценты;
• Описание пуповины (предлежание, обвитие вокруг шеи плода);
• Аномалии развития матки;
• Аномалии развития плода;
• Определение степени разгибания головки плода (согнута, разогнута, нейтральное положение).
• + Допплерометрия
Биомеханизм родов при тазовом предлежании состоит из следующих моментов (этапов):
1-ый момент — вставления ягодиц во вход в малый таз. Межвертлужная линия (linea intertrochanterica) устанавливается в одном из косых размеров входа в таз с крестцом, обращенным кпереди (передний вид) или кзади (задний вид);
2-ой момент — опускание ягодиц. Первой опускается передняя ягодица (что соответствует сгибанию головки при затылочном вставлении), затем задняя. Ягодицы фиксируются во входе в малый таз;
3-ий момент соответствует крестцовой ротации при затылочном вставлении. Ягодицы огибают мыс и опускаются в широкую часть полости малого таза;
4-ый момент — внутренний поворот ягодиц. Продолжая поступательное движение, ягодицы совершают поворот, при котором межвертлужная линия из косого размере переходит в прямой размер выхода из малого таза. Ягодицы оказываются на тазом дне;
5-ый момент — рождение ягодиц и туловища плода до нижнего угла передней лопатки. Совершая поступательное движение, передняя ягодица выходит из-под симфиза, у нижнего края лонного сочленения фиксируется крыло подвздошной кости. В поясничном отделе позвоночника плода происходит боковое сгибание, и рождается задняя ягодица. Позвоночник выпрямляется, и целиком рождается передняя ягодица. Затем легко рождается туловище до пупочного кольца. В это время вступает во вход плечевой пояс плода, начинается его внутренний поворот, за которым следует наружный поворот туловища и его рождение до нижнего угла передней лопатки;
6-ой момент — рождение плечевого пояса. Биакромиальный размер плечиков, продвигаясь вперед, из поперечного или косого размера входа в таз переходит в прямой размер выхода из малого таза. Плечевая кость передней ручки фиксируется у нижнего края лонного сочления, рождается задняя ручка и затем из-под лона выходит передняя ручка;
7-ой момент — рождение головки. Головка вступает во вход в малый таз одновременно с рождением плечиков. Стреловидный шов располагается в косом размере таза противоположном биакромиальному размеру плечиков. Дальнейшее движение головки плода соответствует закономерностям рождения головки при затылочном предлежании: сгибание, крестцовая ротация, внутренний поворот, после которого подзатылочная ямка фиксируется у нижнего края лонного сочленения. Наступает заключительный этап — усиленное сгибание, за счет чего и происходит рождение головки средним косым размером, равным 10,5 см и окружностью головки, соответствующей этому размеру, равным 33 см. Все движения головки совершаются быстро без особых усилий, потому что головка продвигается как клин, суженная часть которого идет первой.

Рисунок 2. Биомеханизм родов при тазовом предлежании плода:
а — вставление, опускание и крестцовая ротация ягодиц; б — внутренний поворот ягодиц; в — рождение ягодиц; г — рождение туловища до пупочного кольца; д — рождение туловища до нижнего угла передней лопатки;
е - рождение плечевого пояса
Клинически важна диагностика тазового предлежания в 36 недель
ВЕДЕНИЕ БЕРЕМЕННОСТИ
При подтверждении тазового предлежания в 36 нед. необходимо:
• провести консультирование, во время которого познакомить пациентку с рисками, связанными с родами в тазовом предлежании, и вмешательствами, позволяющими снизить этот риск, о методах родоразрешения, месте родов и т.д. (см. приложение: памятку для пациентов);
• при отсутствии противопоказаний — предложить наружный поворот.
НАРУЖНЫЙ АКУШЕРСКИЙ ПОВОРОТ
Средняя частота успешных попыток – 50% (от 30 до 80 %). При этом обратный поворот на тазовый конец произойдет, по данным литературы, не более чем в 5% случаев. Необходимо предупредить пациентку, что успех манипуляции зависит от многих факторов, в том числе от опыта оператора, но ни когда не может быть гарантирован на 100%.
Противопоказания (частота не превышает 4 %):
Абсолютные:
• КС показано по другим показаниям;
• Дистресс плода;
• Аномалии матки, препятствующие повороту;
• Многоплодие (кроме поворота второго плода);
• Рубец на матке;
• Аномалии плода;
• Отказ пациентки.
Относительные:
• СЗРП + нарушения плодово-плацентарного кровотока при допплерометрии
• Преэклампсия;
• Маловодие;
• Аномалии плода;
• Неустойчивое положение плода.
Условия, повышающие шансы на успешность наружного поворота:
• Паритет (повторнородящие);
• Нормальный тонус матки;
• Достаточный объем околоплодных вод (но не многоводие – АИ до 25 см);
• Расположение предлежащей части над входом в малый таз (или не очень низко в малом тазу);
• Использование токолиза (по показаниям, например при неудачной первой попытки без токолиза) (A-1b).
Возможные осложнения при проведении акушерского поворота:
• Преходящая брадикардия плода;
• Дистресс плода;
• Отслойка плаценты;
• Фето-материнская трансфузия;
• Дородовое излитие околоплодных вод.
N.B. Пациентка должна быть проинформирована, что частота осложнений, потребовавших проведения экстренного КС не превышает 0,5%.
Сроки проведения наружного поворота (B-2b):
• Для первородящих – после 36 нед.;
• Для повторнородящих – после 37 нед.
N.B. Верхнего предела нет, может быть проведен и в 42 нед., и с началом родовой деятельности (при целом плодном пузыре).
Условия для проведения наружного поворота:
• Наличие информированного согласия (см. в приложениях);
• В стационаре, в котором обеспечены условия для проведения экстренного кесарева сечения (свободная операционная);
• Наличие аппаратов для проведения УЗИ и КТГ;
• Подготовленный специалист;
• Положение женщины — на боку, под углом 10-15 градусов (для профи-лактики синдрома нижней полой вены);
• Пустой мочевой пузырь.
N.B. Острый токолиз увеличивает число успешных попыток наружных поворотов, но имеет ряд потенциально вредных побочных эффектов, поэтому вряд ли есть основания назначать его рутинно (возможно, при повторной попытке).
ТЕХНИКА ПРОВЕДЕНИЯ НАРУЖНОГО ПОВОРОТА
1. Провести контрольное УЗИ;
2. Провести запись КТГ в течение не менее 20 минут;
3. Провести острый токолиз (по показаниям см. выше), например - в/в 10 мкг гинипрала;
4. Нанести на живот тальк или масло;
5. Приподнять из малого таза женщины тазовый конец плода;
6. Провести поворот плода:
a. движения должны быть постоянными и длительными;
b. пациентку просят во время процедуры расслабиться, глубоко дышать;
c. процедура может сопровождаться дискомфортом, но не должна вызывать резких болезненных ощущений. Выраженная болезненность может быть причиной для остановки процедуры;
7. Периодически (не менее 2 раз за 5 минут) проводить контроль за сердцебиением плода; при появлении брадикардии процедуру следует немедленно остановить;
8. Если ЧСС плода возвращается к норме, то процедуру продолжают. Если нормальный ритм не восстанавливается – вернуть плод в исходное положение, а пациентку перевести в операционную для немедленного родоразрешения путем КС;
9. Продолжительность процедуры не должна быть более 5 минут, возможно проведение повторных попыток до 3 раз за одну процедуру. Возможно, с привлечением, другого специалиста;
10. После завершения процедуры снова записать КТГ (в течение не менее 20 минут);
11. УЗИ-контроль предлежания;
12. При успешной попытке поворота нет необходимости в фиксировании плода и дальнейшем стационарном наблюдении за беременной;
13. Ввести профилактическую дозу анти D-иммуноглобулина, согласно местному протоколу.
При сохранении тазового предлежания плода к моменту родов беременная должна быть информирована о возможных способах родоразрешения.
Необходимо предоставить информацию о преимуществах и рисках, связанных с каждым из них. В том числе, о том, что при соблюдении строгих критериев отбора случаев для вагинальных родов, они так же безопасны для плода, как и КС, проведенное в плановом порядке (В-2a).
Результатом консультирования должно быть получение информированного согласия на выбранный метод родоразрешения.
КЕСАРЕВО СЕЧЕНИЕ
При выборе родов оперативным путем оговаривается день операции, дата дородовой госпитализации.
Женщина должна быть заранее проконсультирована врачом-анестезиологом для выбора метода анестезии. Операция кесарева сечения проводится по обычной методике. В дальнейшем, используются протоколы для неосложненных беременности и родов.
РОДЫЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ
Противопоказания для влагалищных родов:
• Наличие общих (не связанных с тазовым предлежанием) противопоказаний для вагинальных родов (например: субкомпенсированное/декомпенсированное состояние плода)
• Отсутствие специалиста, имеющего опыт принятия родов в тазовом предлежании
• Предлежание пуповины (С-4);
• Ножное предлежание (D-5);
• Разгибание головки (D-5);
• Предполагаемый вес плода: < 2500 (B-2b) или > 3800 г (B-2b);
• Особенности развития плода, которые могут вызвать механические трудности
• Ожирение (ИМТ > 30 кг/м2).
• Отказ беременной от родов через естественные родовые пути
• анатомически узкий таз
• рубец на матке
• тазовое предлежание первого плода при многоплодии
• экстрагенитальная патология, требующая выключения потуг
• отягощенный анамнез (мертворождение, рождение травмированного ребенка, длительное бесплодие)
Основные принципы ведения вагинальных родов:
• Индукция родов проводится в исключительных случаях (B-3b);
• С началом самопроизвольных родов провести контрольное УЗИ (см. выше);
• Роды ведутся по партограмме, принятой в учреждении;
• Помощь должен оказывать врач акушер-гинеколог, имеющий опыт приема родов в тазовом предлежании (A-1a);
• На всех родах должен присутствовать врач-неонатолог, владеющий навыками оказания реанимационной помощи в полном объеме;
• Удовлетворительный темп родов:
• I период – раскрытие шейки матки не менее 1 см/час (в среднем):
♦ Минимально приемлемая скорость раскрытия шейки матки – не < 0,5 см/час (в исключительных случаях);
• II период – продолжительность пассивной стадии (без активных потуг) – не > 90 мин. (A-1a);
• При диагностике слабости родовой деятельности - родоусиление не рекомендуется (B-2b);
• Отсутствие динамики в течение 2-х часов – показание к КС;
• КТГ в непрерывном или длительном режиме (20-30 мин каждые 60-90 мин.):
• Во II периоде непрерывно (A-1a);
• Обезболивание родов по протоколу, принятому в учреждении.
ПОСОБИЕ ПРИ РОЖДЕНИИ РЕБЕНКА:
Ручное пособие при чисто ягодичном предлежании по методу Цовьянова I применяют для предупреждения осложнений. Метод основан на сохранении нормального членорасположения плода.
♦ Как только ягодицы прорезались, женщину просят тужиться при схватках;
После прорезывания ягодицы большие пальцы располагают на прижатых к животу ножках, а остальные пальцы обеих рук — вдоль крестца, что позволяет предотвратить преждевременное выпадение ножек. Кроме того, ножки плода прижимают скрещенные на груди ручки, предупреждая их запрокидывание. Поскольку на уровне грудной клетки объем туловища вместе со скрещенными ручками и ножками больше, чем объем головки, последняя рождается без затруднений. Необходимо только поддерживать ягодицы, не оказывая никаких дополнительных пособий (не тянуть!) — позволить ягодицам рождаться самостоятельно, пока не будет видна нижняя часть спины и затем нижний угол лопаток
♦ По мере рождения туловища руки продвигают по направлению к половой щели роженицы, продолжая прижимать вытянутые ножки к животу до момента рождения плечевого пояса. Если после рождения плечиков ручки не выпадают сами, плечевой пояс устанавливают в прямом размере таза и отклоняют туловище плода вниз (кзади). При этом рождается передняя ручка. Затем туловище отклоняют вверх (кпереди), после чего рождаются задняя ручка и ножки (пятки) плода.
♦ При рождении головки туловище плода также направляют вверх.
♦ Рождение головки по Брахту напоминает метод Цовьянова. Дополнительно ассистент оказывает давление на головку плода, чтобы исключить ее разгибание.
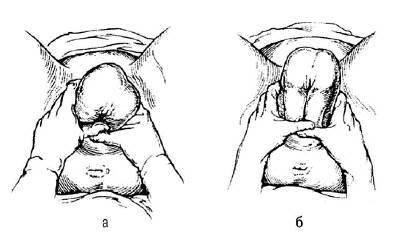
Рисунок 3. Ручное пособие при чисто ягодичном предлежании
по методу Цовьянова I
Н.А. Цовьяновым описан вариант пособия в родах при ножном предлежании плода. В современном акушерстве ножное предлежание является показанием для кесарева сечения, поэтому данный вариант пособия по Цовьянову применяется чрезвычайно редко.
Ручное пособие при ножных предлежаниях по методу Цовьянова II.
Метод основан на удерживании ножек во влагалище до полного раскрытия зева.
♦ Наружные половые органы женщины покрывают стерильной салфеткой.
♦ На вульву кладут ладонь, задерживая рождение ножек, что приводит к полному раскрытию зева.
Таким образом, плод из ножного предлежания переходит в смешанное ягодичное. После полного раскрытия зева роды ведут как при ягодичном предлежании. Иногда во время применения ручного пособия по Цовьянову всё-таки происходит преждевременное выпадение ножек. В таких случаях применяют классическое ручное пособие.
• Рождение ручек:
♦ Позволить ручкам высвободиться самостоятельно одной за другой.
♦ После самостоятельного рождения первой ручки необходимо поднять ягодицы вперед к животу матери для того, чтобы дать возможность второй ручке родиться самостоятельно;
♦ Если ручка не рождается самостоятельно, необходимо положить один или два пальца на локтевой сгиб и согнуть ручку, проведя ее вниз через лицо ребенка;
• Запрокидывание ручек.