Анатомия сосудов шеи и головы
Из дуги аорты выходят три больших сосуда: плечеголовной ствол, левая общая сонная артерия (ОСА) и левая подключичная (ПКА) артерия. На уровне правого грудино-ключичного сочленения плечеголовной ствол делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА).
Подключичная артерия (ПКА) вначале дугой проходит над куполом плевры, покидает грудную клетку через apertura superior и направляется в щель между передней и средней лестничными мышцами, затем ложится в sulcus a. subclaviae I ребра и из-под ключицы ныряет в подмышечную впадину, где называется подмышечной артерией. От I сегмента ПКА (до внутреннего края передней лестничной мышцы) отходят позвоночная артерия, щитовидно-шейный ствол, внутренняя грудная артерия; от II сегмента (в межлестничном промежутке) — реберно-шейный ствол; от III сегмента (по выходе из межлестничного промежутка) — поперечная артерия шеи.
Фото. А — Ветви дуги аорты.
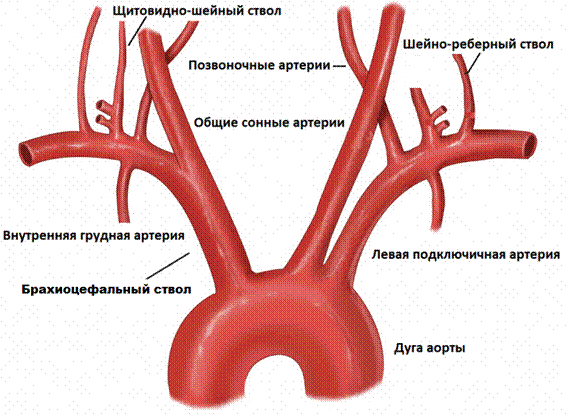
Б — Ход правой подключичной артерии.
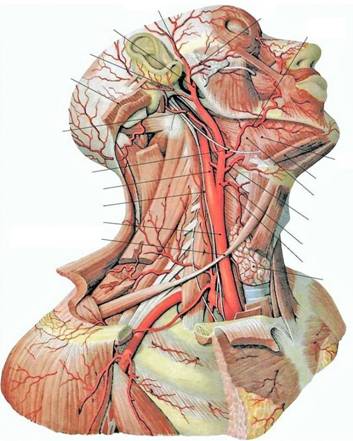
Общая сонная артерия (ОСА) располагается на шее позади грудино-ключично-сосцевидной и лопаточно-подъязычной мышц и граничит латерально с внутренней яремной веной и блуждающим нервом, а медиально — с щитовидной железой, пищеводом, трахеей, гортанью и глоткой. Левая общая сонная артерия обычно длиннее правой на 20-25 мм. На всем протяжении ОСА следует вертикально вверх, ветвей не имеет, и только на уровне верхнего края щитовидного хряща гортани делится на два крупных сосуда — наружную (НСА) и внутреннюю (ВСА) сонные артерии. Небольшое расширение в районе бифуркации называется каротидным синусом или луковицей сонной артерии. Каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА. Место, где общая сонная артерия делится на ВСА и НСА, следует называть бифуркацией, а не каротидным синусом.
|
|
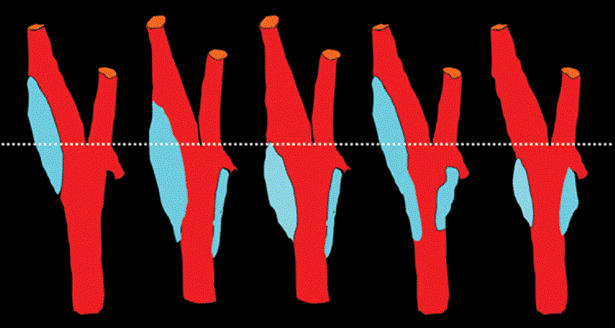
Фото. Варианты расположения каротидного синуса (голубой цвет): Обратите внимание, что хотя уровень бифуркации (пунктирная белая линия) не изменяется, каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА.
Каротидный синус содержит барорецепторы, которые определяют растяжение как меру кровяного давления. По языкоглоточному нерву информация передается в вегетативные центры головного мозга, откуда регулируется кровяное давление. У некоторых людей барорецепторы гиперчувствительны: внешнее давление на каротидный синус может вызвать замедление сердечного ритма, резкое падение кровяного давления и обморок.
Снаружи от каротидного синуса располагаются периферические хеморецепторы, которые определяют содержание кислорода в крови и передают эту информацию в головной мозг, откуда регулируется частота дыхания.
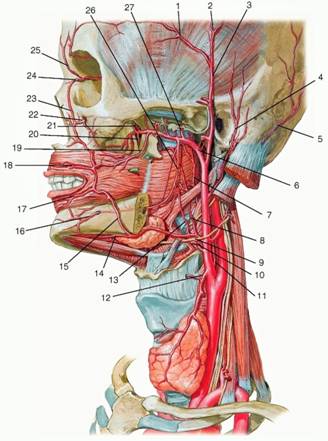
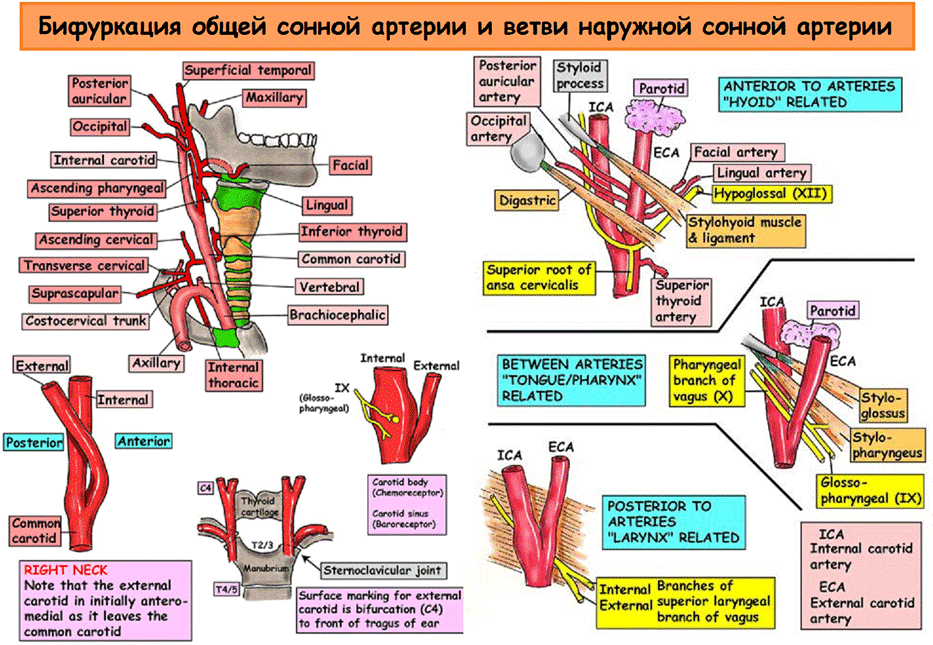
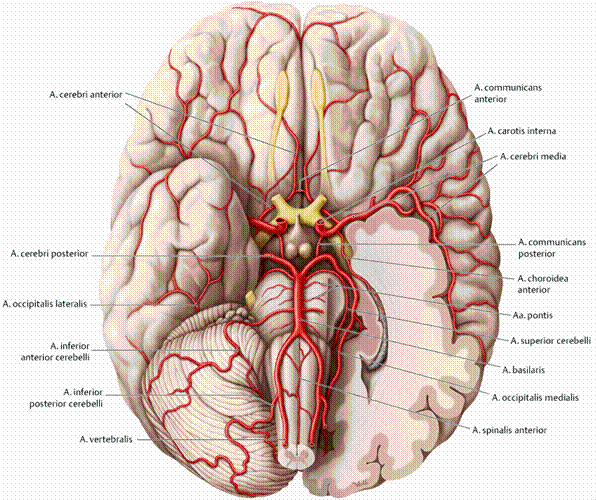
Наружная сонная артерия (НСА) располагается вначале медиально, а затем — латерально от ВСА; имеет короткий ствол; на уровне шейки нижней челюсти, в толще околоушной железы, делится на восемь ветвей (верхняя щитовидная артерия, языковая артерия, лицевая артерия, восходящая глоточная артерия, затылочная артерия, задняя ушная артерия, верхнечелюстная артерия и поверхностная височная артерия). Средняя менингеальная артерия отходит от верхнечелюстной артерии и питает твердую мозговую оболочку — это единственная веточка от НСА, которая проникает в полость черепа.
|
|
Фото. Ход наружной и внутренней сонных артерий.
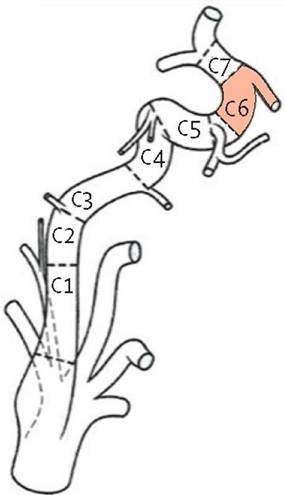
Внутренняя сонная артерия (ВСА) имеет больший диаметр, чем НСА. Начальный отдел располагается латерально или сзади, а затем медиально от НСА. Между глоткой и внутренней яремной веной (ВЯВ) артерия поднимается вверх, к основанию черепа, проходит через сонный канал пирамиды височной кости в полость черепа, где отдает следующие ветви: глазную артерию, переднюю мозговую артерию, среднюю мозговую артерию, заднюю соединительную артерию. На шее ВСА ветвей не дает.
Фото. Бифуркация общей сонной артерии и ветви наружной сонной артерии.
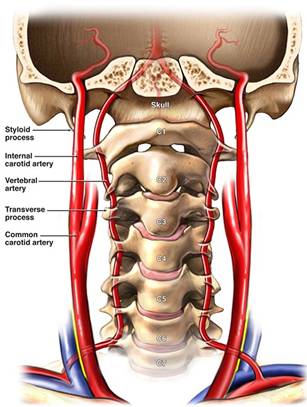
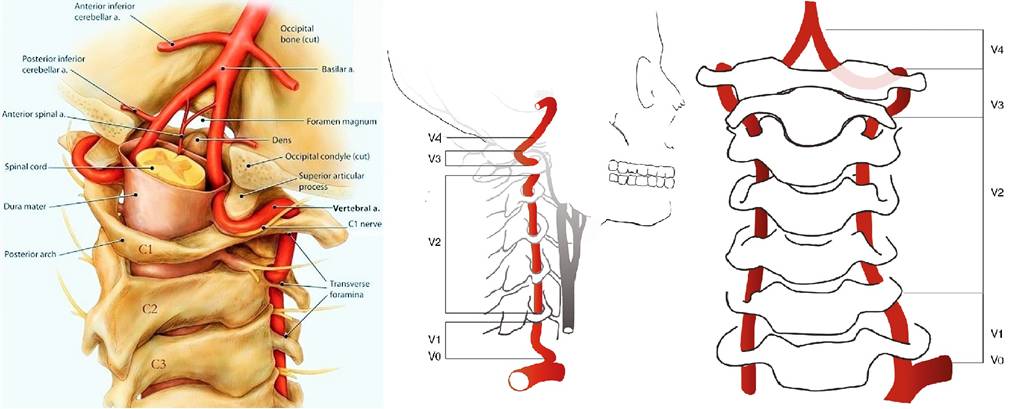
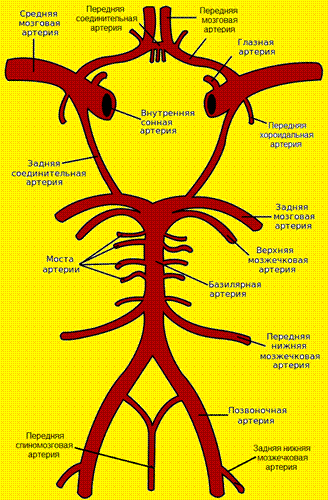
Позвоночная артерия (ПА) отходит от ПКА на уровне VII шейного позвонка, поднимается вверх через отверстия поперечных отростков VI-I шейных позвонков, прободает membrana atlantooccipitalis posterior и через большое затылочное отверстие входит в полость черепа. У заднего края моста позвоночные артерии той и другой стороны сливаются в одну основную артерию (a. basilaris). На уровне переднего края варолиева моста основная артерия делится на парные задние мозговые артерии.
В ПА различают экстракраниальные (I, II, III) и интракраниальный (IV) сегменты:
· I сегмент — от устья до входа в костный канал поперечного отростка С6 позвонка;
· II сегмент — в костном канале поперечных отростков С6-С2 позвонков;
· III сегмент — от места выхода из костного канала на уровне С2 до входа в полость черепа через большое затылочное отверстие (на этом участке формируется физиологическая деформация ПА, которая сглаживает пульсацию);
|
|
· IV сегмент — от входа артерии в полость черепа до ее слияния с ПА противоположной стороны.
Фото. Четыре сегмента позвоночной артерии.
Через задние соединительные артерии и переднюю соединительную артерию ВСА и ПА образуют на основании мозга важный круговой анастомоз — большой артериальный (виллизиев) круг. Этот вариант строения встречается в 25% случаев. Часто одна из соединительных артерий отсутствует.
Фото. Артериальный (виллизиев) круг большого мозга.
УЗДГ сосудов головы и шеи
Чтобы оценить кровоснабжение головы и шеи, исследуют плечеголовной ствол, подключичные артерии (ПКА), общие сонные артерии (ОСА), наружные сонные артерии (НСА), внутренние сонные артерии (ВСА) и позвоночные артерии (ПА). Положение пациента лежа на спине, шея вытянута и голова слегка повернута противоположно от исследуемой стороны. При короткой толстой шее можно подкладывать под плечи плотный валик. Скорости кровотока изменяются в зависимости от физиологического состояния человека, будучи выше при физической нагрузке, чем в состоянии покоя. По этой причине исследование должно проводить после того, как пациент отдыхает в течение 5-10 минут. За 6-12 часов до исследования желательно исключить алкоголь, никотин, кофеин. У женщин до менопаузы исследование лучше проводить на 1-7 день цикла.
Для сканирования сосудов головы и шеи подходит линейный датчик 7-18 МГц, для глубоких структур требуется конвексный датчик 2,5-6 МГц, а для транскраниального сканирования — датчик с фазической решеткой 1,8-2,0 МГц. Начинайте исследование в В-режиме, а затем используйте цветной доплер. Для правильной оценки артериальных стенок и просвета сканирование должно выполнять в поперечной и продольной плоскостях. В проксимальном и дистальном сегментах артерий, а также в любом подозрительном месте, проводите анализ спектра.
Важно!!! Чтобы в В-режиме получить четкое изображение сосудистой стенки, ультразвуковой луч направляют перпендикулярно (90°). Это обеспечивает максимальное отражение и эхо-интенсивность в изображении. Требуется высокочастотный линейный датчик выше 7 МГц (7 МГц имеет разрешение 0,22 мм, а 12 МГц — 0,128 мм).
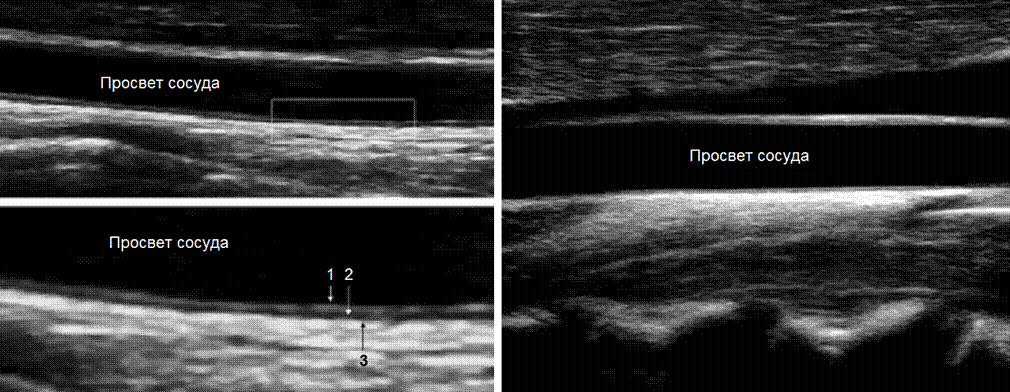
На УЗИ видно три слоя артериальной стенки:
· Наружный слой (tunica adventicia) состоит из рыхлой соединительной ткани с большим содержанием эластических и коллагеновых волокон;
· Средний слой (tunica media) в ОСА образован преимущественно эластической стромой, а в ВСА — гладкой мышечной тканью;
· Внутренний слой (tunica intima) состоит из эндотелия, базальной мембраны и подэндотелиального слоя.
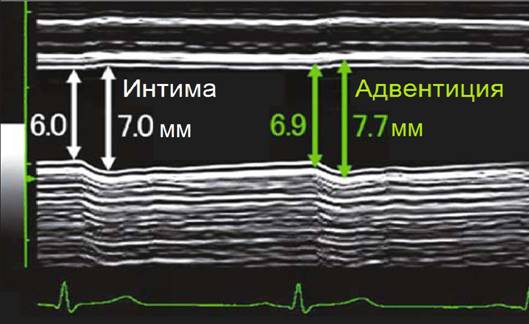
Фото. На дальней стенке ОСА хорошо видно две параллельные гиперэхогенные линии (1, 3) с промежуточной анэхогенной зоной (2): 1 — внутренний слой (интима), 2 — средний слой (медиа), 3 — наружный слой (адвентиция). Комплекс интима-медиа (КИМ) состоит из двух четко дифференцированных слоев — эхопозитивной интимы и эхонегативной медии, поверхность его ровная.
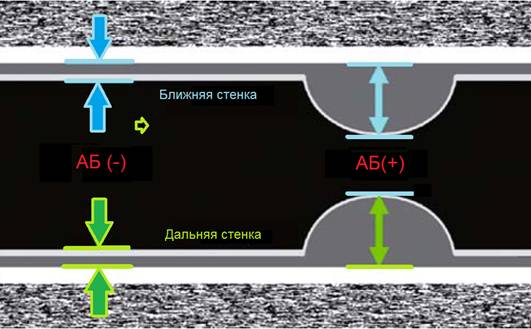
Важно!!! Толщину КИМ в ОСА измеряют на 1,5 см ниже бифуркации, в ВСА и НСА — на 1 см выше бифуркации. В норме у взрослых толщина КИМ ОСА составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Значительная волнистость и утолщение интимы указывают на атеросклероз или фиброзно-мышечную гиперплазию.
Фото. А — Как измерить КИМ в нормальном сосуде [АБ (-)] и при атеросклерозе [АБ (+)]. Б — В М-режиме диаметр сосуда измеряют в систолу и диастолу, а так же между интимой и адвентицией.
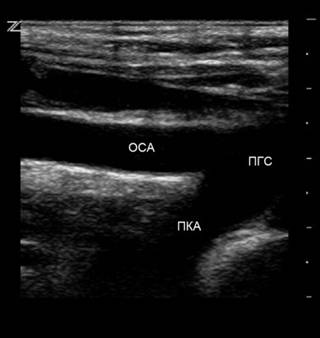
Чтобы визуализировать дистальную часть плечеголовного ствола, устья ОСА и ПКА, датчик располагают продольно в яременой вырезке и направляют луч латерально. I сегмент ПКА исследуют параллельно ключице над грудино-ключичным сочленением, II сегмент — параллельно ключице в надключичной области, направляя луч вниз и медиально, а III сегмент — в подключичной области.
Фото. А — Плечеголовной ствол (ПГС) делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА). Б — Общая сонная артерия (ОСА) у основания шеи медиально граничит с щитовидной железой (Thyroid), а латерально с внутренней яремной веной (ВЯВ).
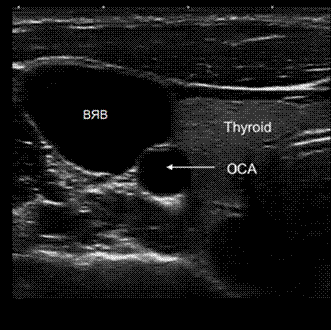
Общую сонную артерию (ОСА) оценивают у основания шеи. В поперечной плоскости внутренняя яремная вена (ВЯВ), как правило, располагается латерально от ОСА. Чтобы отличить ОСА от ВЯВ, слегка нажмите на сосуды датчиком: ВЯВ сжимается под давлением, а ОСА нет.
Фото. Варианты расположения ВЯВ относительно ОСА: А — ВЯВ (V) располагается практически спереди от ОСА (А). Б — ВЯВ (V) располагается передне-латерально от ОСА (А). А — ВЯВ (V) располагается латерально от ОСА (А).
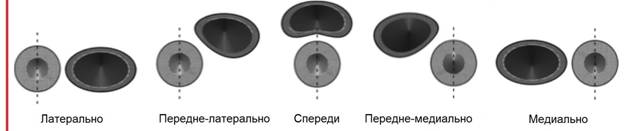
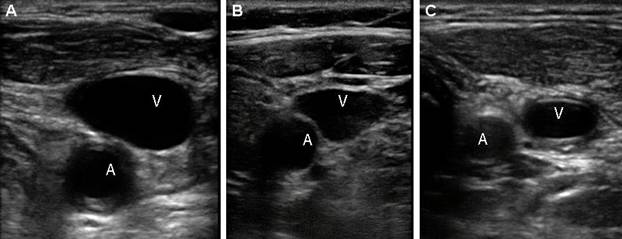
Фото. От основания шеи перемещайте датчик краниально к месту деления ОСА на НСА и ВСА. В области бифуркации заметно небольшое расширение — каротидный синус или луковица сонной артерии. Иногда встречаются широкие луковицы с крупными бляшками при отсутствии значительного стеноза.
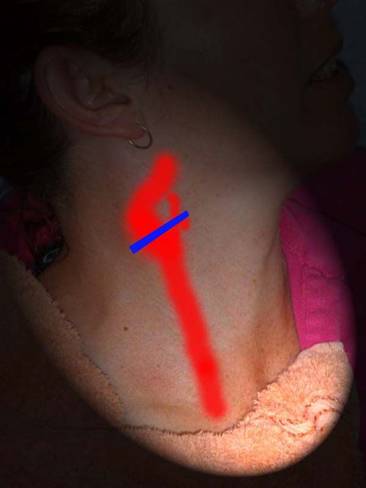
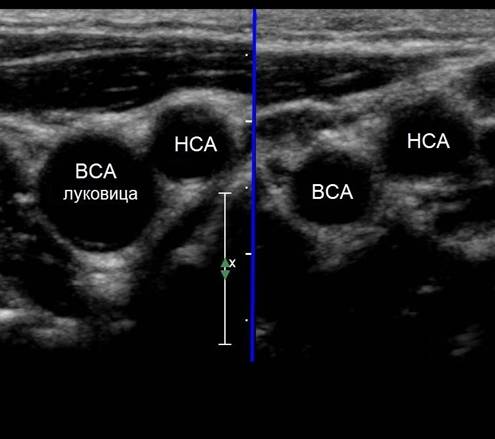
Фото. А — Положение датчика для продольного сканирования бифуркации ОСА. Б — На продольном срезе ОСА делится на ВСА (сверху) и НСА (снизу). От НСА отходит верхняя щитовидная артерия. Начало ВСА несколько расширено — каротидный синус. На продольном срезе бифуркация ОСA как типичная «Y» визуализируется редко, поскольку ВСА и НСА обычно перекрывают друг друга.
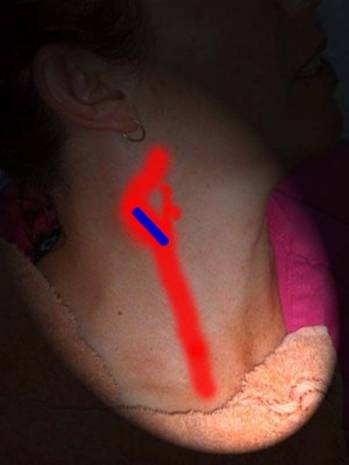
Фото. Бифуркация ОСА на поперечном (А) и продольном (Б) срезе.
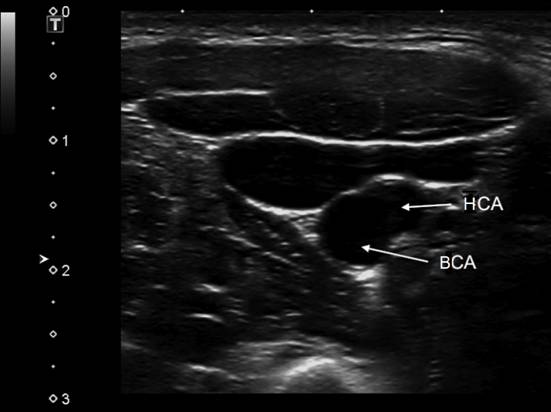
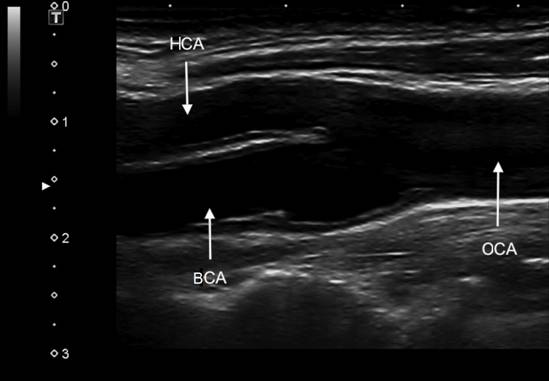
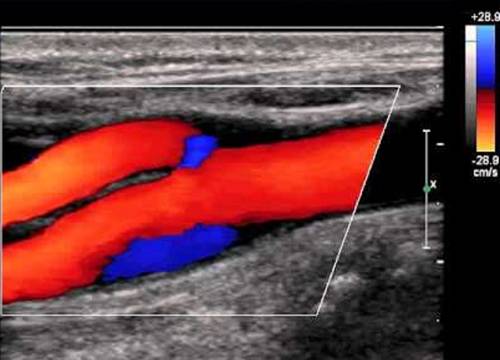
Фото. А — В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, который в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси внутренней сонной артерии. Эта так называемая зона разделения потока, степень которой зависит от угла между внутренней и общей сонной артерий. Б — Вдоль медиальной стенки проксимального отдела ВСА расположены нервное сплетение каротидного синуса и каротидное тельце. В редких случаях здесь можно увидеть опухоль каротидного тельца.
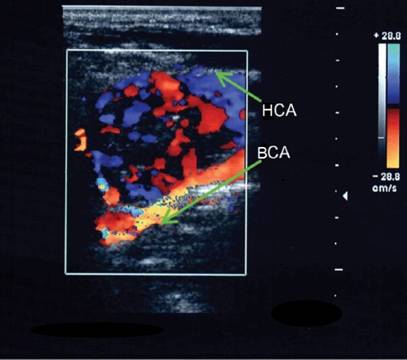
Варианты анатомических взаимоотношений ВСА и НСА затрудняют дифференциацию этих сосудов, особенно в случаях медиального расположения устья ВСА и при высоком расположении бифуркации за углом нижней челюсти. Пять отличий ВСА от НСА:
· На уровне бифуркации НСА располагается медиально, а ВСА латерально в 95% случаев;
· Диаметр НСА обычно меньше диаметра ВСА;
· От НСА на шее отходят более мелкие ветви, а ВСА не имеет экстракраниальных ветвей;
· Во время исследования НСА при легком постукивание по поверхностной височной артерии, вы увидите артефакт реверберации в В-режиме или Т-волны на спектре;
· НСА имеет более высокую пиковую систолическую скорость и более низкую диастолическую скорость, чем ВСА.
Фото. Ветви НСА в В-режиме (А) и при ЦДК (Б).
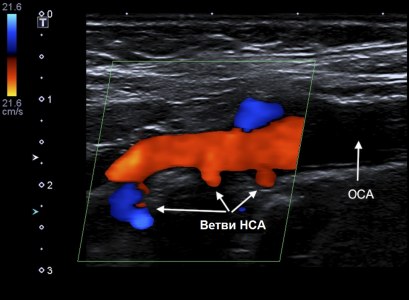
Фото. Доплеровский спектр ВСА и НСА.
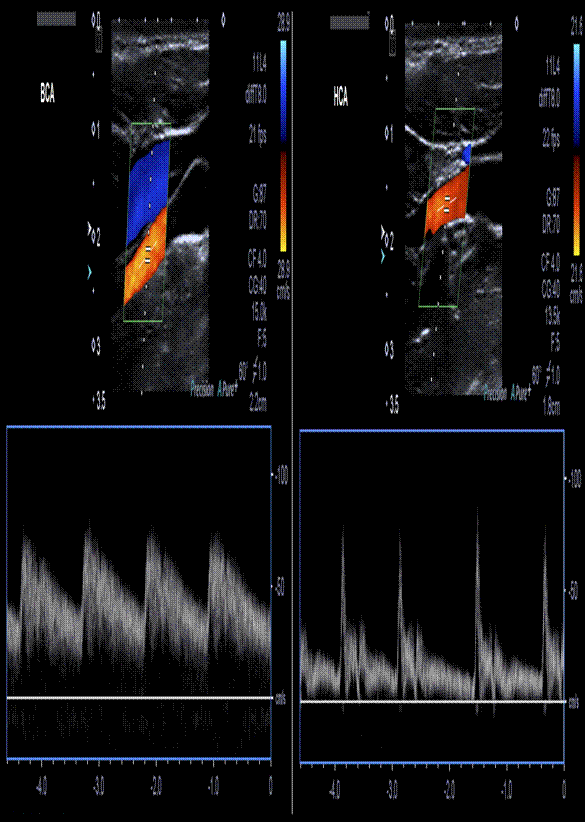
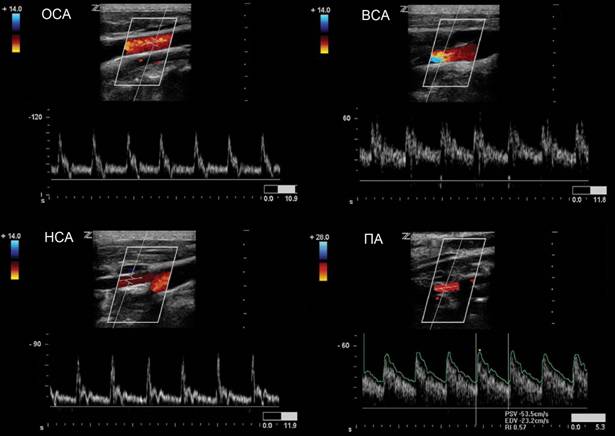
Важно!!! Количественная оценка кровотока возможна при условии правильного выбора угла инсонации. Всегда направляйте датчик вдоль потока, а НЕ на стенку сосуда. Угол 0° обеспечивает наименьшую ошибку. Это редко достижимо, но по мере приближения к 0° ошибка уменьшается. Если угол выше 60°, ошибка экспоненциально увеличивается. Нормальные линейные и объемные показатели кровотока в магистральных артериях головы и шеи у взрослых смотри в таблице.
Таблица. Нормальные линейные и объемные показатели кровотока в магистральных артериях головы и шеи у взрослых (Лелюк В.Г., 1996).
| Сосуд | Диаметр | VPS sm/s | VED sm/s | TAV sm/s | ТАМХ sm/s | RI | РI |
| ОСА | 5,4±0,1 | 72,5±15,8 | 18,2±5,1 | 38,9±6,4 | 28,6±6,8 | 0,74±0,07 | 2,04±0,56 |
| ВСА | 4,5±0,6 | 61,9±14,2 | 20,4±5,9 | 30,6±7,4 | 20,4±5,5 | 0,67±0,07 | 1,41±0,5 |
| НСА | 3,6±0,6 | 68,2±19,5 | 14±4,9 | 24,8±7,7 | 11,4±4,1 | 0,82±0,06 | 2,36±0,65 |
| ПА | 3,3±0,5 | 41,3±10,2 | 12,1±3,7 | 20,3±6,2 | 12,1±3,6 | 0,7±0,07 | 1,5±0,499 |
Скоростные показатели по ПА возрастные нормы средняя скорость Цвибелю:
10-29 лет 46-65
30-49 лет 36-42
50-59 лет 30-49
60-70 лет 27-42
Фото. А — Положение датчика во время продольного сканирования ОСА. Б — Нормальная форма спектра ОСА: В ОСА систолический компонент выше ВСА, а диастолический компонент — среднее между ВСА и НСА. В месте перехода от систолы к диастоле определяется дикротический вырез.
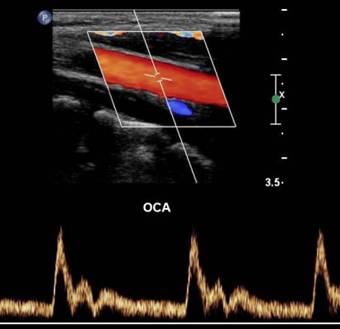
Фото. А — Положение датчика во время продольного сканирования устья НСА. Б — Нормальная форма спектра НСА: резкий подъем, узкий систолический пик, выраженная пульсация во время систолы и в ранней диастоле, низкая диастолическая скорость по сравнению с ВСА, высокое сопротивление и может быть ретроградный поток в диастоле. Чтобы опознать НСА использовали легкое постукивание по поверхностной височной артерии (ТТ).
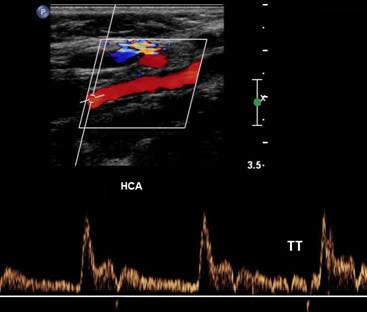
Фото. А — Положение датчика во время продольного сканирования дистального отдела ВСА. Б — Нормальная форма спектра ВСА: постепенный подъем, широкий систолический пик, пульсация почти отсутствует, высокая конечная диастолическая скорость. Если сосуд не извилист, вы должны увидеть сигнал низкого сопротивления с чистым спектральным окном под кривой.
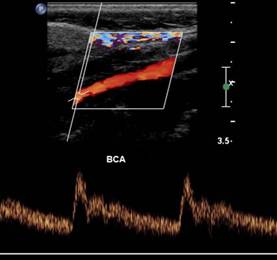
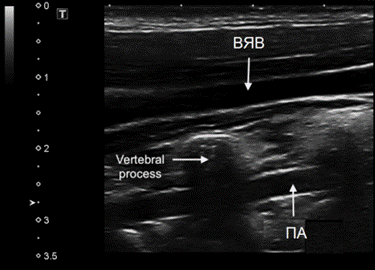
Позвоночную артерию (ПА) можно сканировать только продольно. Датчик располагают параллельно средней линии шеи кнутри от грудино-ключично-сосцевидной мышцы, перемещая от угла нижней челюсти до верхнего края ключицы. II сегмент ПА определяется как тубулярная структура, прерываемая акустической тенью от поперечных отростков позвонков.
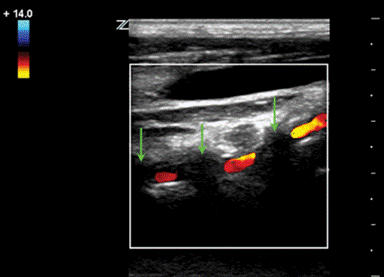
Фото. II сегмент ПА в В-режиме (А) и при ЦДК (Б): Так как ПА проходит в костном канале поперечных отростков шейных позвонков, артерия имеет прерывистый вид, а на месте поперечных отростков мы видим акустическое затенение (стрелки). Увидеть II сегмент ПА полностью не представляется возможным. Если на смежных участках скорость кровотока примерно одинаковая, значит патологических изменений в «слепой» зоне нет.
Асимметрия диаметра ПА является почти правилом, обычно просвет левой ПА больше правой ПА. Если ПА отходит не от ПКА, а от дуги аорты или щитовидно-шейного ствола, то это сопровождается уменьшением ее диаметра. Малый диаметр ПА (2,0-2,5 мм) сопровождается асимметрией кровотока — т. н. «гемодинамическое преобладание» большей по диаметру артерии. Диагноз гипоплазия ПА правомерен при диаметре менее 2 мм, а также если одна из артерий в 2-2,5 раза меньше другой.
Фото. А — Положение датчика во время продольного сканирования II сегмента ПА. Б — Нормальная форма спектра ПА: кровоток всегда антеградный (к мозгу), форма волны низкого сопротивления (постепенное нарастание, широкий систолический пик, непрерывный поток и высокая конечная диастолическая скорость), подобно ВСА.
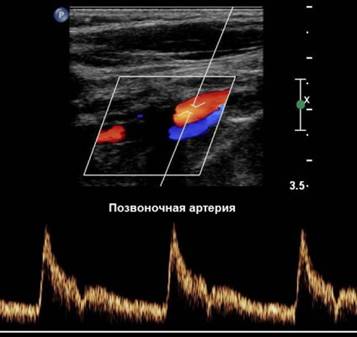
Важно!!! Сигналы периферического типа могут исходить из проходящего рядом с ПА щитовидно-шейного ствола. Для дифференциации щито-шейного ствола и ПА нужно слегка надавить на щитовидную железу, при этом доплеровский спектр от щито-шейного ствола будет деформироваться.
Фото. У ОСА и НСА доплеровская кривая высокого сопротивления — большой перепад между PSV и EDV, выраженные пульсации в поздней систоле и ранней диастоле (дикротический вырез). У ВСА и ПА ток крови антеградный (к мозгу) во все фазы сердечного цикла, а доплеровская кривая низкого сопротивления — перепад между PSV и EDV незначительный. Такая разница объясняется тем, что кровь по ВСА и ПА поступает непосредственно в головной мозг, что требует исключительной бережности.
Измеряют объемный кровоток ПА с обеих сторон. Берется диаметр сосуда и средняя скорость. Суммарный объемный поток по позвоночным артериям должен быть не менее 250 мл в минуту (по Цвибелю). Это важно, когда имеется мозговая симптоматика, а каротидные бассейны чистые.
Для исследования устья ПА датчик смещают вдоль заднего края m. sternocleidomastoideus до ключицы. Оценивают уровень входа в костный канал поперечных отростков шейных позвонков и тип отхождения от ПКА. III сегмент ПА сканируют конвексным датчиком (установите сосудистую программу). Из-за физиологической деформации невозможно корректно оценить кровоток в III сегменте ПА. Исследование IV сегмента ПА и проксимального отдела основной артерии проводят через большое затылочное отверстие в положении пациента на животе или сидя спиной к исследователю с максимально согнутой вперед головой. Используют датчик с фазированной решеткой 1,8-2,5 МГц