ЛЕКЦИЯ № 5
План:
1. Воспаление, определение, признаки
2. Этиология воспаления
3. Патогенез воспаления
4. Классификация воспаления
5. Значение воспаления для организма
Воспаление - комплексная сосудисто-мезенхимальная реакция в ответ на повреждение. Это типовой патологический процесс, который сформировался в эволюции как защитно-приспособительная реакция в ответ на действия патологического фактора и проявляющийся в виде поэтапных изменений микроциркуляторного русла, крови и стромы органа или ткани, направленных на локализацию, изоляцию и устранение агента, вызвавшего повреждение, и на восстановление поврежденной ткани.
В ходе восстановления происходит регенерация, или замещение утраченных паренхиматозных элементов органа либо дефекта соединительной тканью. Воспаление относится к числу самых типовых патологических процессов.
Воспаление имеет двойственное значение, несет в себе элементы не только патологии, но и физиологии.
Развитие воспаления тесно связано с реактивностью организма. Пониженная реактивность вызывает ослабление развития воспаления (у пожилых людей, у лиц с пониженным питанием и т.п.). С другой стороны, воспаление оказывает влияние на состояние реактивности всего организма, вызывая у человека механизмы защиты - изменения реактивности.
Этиология воспаления. Факторы вызывающие воспаление делят на две группы: экзогенные и эндогенные. Экзогенные факторы чаще всего вызывают развитие воспалительного процесса, к ним относятся:
1. Физические факторы
- радиация,
- электрический ток,
- травма,
- ожог,
- отморожение и др.
2. Химические факторы:
- лекарственные вещества,
- яды,
- токсины,
- кислоты,
- щелочи.
3. Биологические факторы - микроорганизмы и продукты их жизнедеятельности,
К эндогенным факторам относятся:
- иммунные факторы (антитела, иммунные комплексы).
- отложение солей,
- очаги некроза.
Внешние признаки воспаления. Основные внешние признаки воспаления на коже и слизистых оболочках
- краснота (rubor),
- опухоль (tumor),
- жар (calor),
- боль (dolor),
- нарушение функции.
Краснота обусловлена приливом крови (гиперемией), расширением артериол.
Припухлость обусловлена вначале сосудистой реакцией, затем образованием инфильтрата и отеком окружающих тканей.
Боль является постоянным симптомом воспаления, возникает в результате раздражения экссудатом окончаний чувствительных нервов. Полагают, что на болевые рецепторы оказывает влияние гистамин, вызывая ощущение боли.
Повышение температуры развивается при усиленном притоке артериальной крови, а также в результате повышенного обмена веществ в очаге воспаления.
Нарушение функции возникает, как правило, всегда; иногда может ограничиваться расстройством функций пораженной ткани, но чаще страдает весь организм, особенно когда воспаление возникает в жизненно важных органах.

Рис. Местные признаки воспаления
Стадии воспаления
Реакция воспаления протекает в три стадии: альтерация, экссудация и пролиферация.
I стадия. Альтерация - повреждение, представленное дистрофией, некрозом и атрофией. Для альтерации характерен выброс медиаторов, которые определяют последующий ход развития воспаления.
Выделяют первичную и вторичную альтерацию. Первичная альтерация вызывается самым повреждающим агентом, вторичная - биологически активными веществами, которые высвобождаются в процессе воспаления.
Патогенез альтерации.
1. Воспалительный процесс всегда начинается с повышения обмена веществ. Резко увеличивается поглощение кислорода. Стимуляция обмена особенно заметна на периферии.
2. Обмен веществ в поврежденной ткани идет не до конца, а до продуктов промежуточного обмена – кислот, что вызывает ацидоз. Рост уровня метаболизма в очаге воспаления при одновременном недоокисленных промежуточных веществ называют пожаром обмена.
3. Развитию ацидоза способствует затруднение оттока крови от воспаленной ткани.
4. В очаге воспаления возрастает осмотическое давление. Это является следствием гиперионии - высокой концентрации электролитов в экссудате. Содержание ионов калия, например, может достичь 10-кратного увеличения, это бывает в результате освобождения их из разрушенных клеток.
5. Повышение онкотического давления связано с распадом больших белковых молекул на меньшие фрагменты. Мелкодисперсные коллоидные частицы интенсивнее притягивают и удерживают воду, она натягивается в ткани приводя к образованию отеков.
Даже если непосредственное действие воспалительного агента было кратковременным, альтерация не прекратится после его устранения, ее будут поддерживать биологически активные вещества (медиаторы воспаления), скапливающиеся в поврежденной зоне и определяющие дальнейшую кинетику воспалительного процесса (вторичная альтерация).
Медиаторы воспаления бывают двоякого происхождения:
1. клеточного
- гистамин (местно расширяет сосуды и увеличивает проницаемость их стенки),
- серотонин (с подобным механизмом действия),
- гепарин (предотвращает отложение фибрина на внутренней поверхности капилляров),
- лизосомные ферменты гранулоцитов, моноцитов, тканевых макрофагов и базофилов и др.
- простагландины (повышают проницаемость сосудистых стенок и вызывают отек),
2. плазменного
- кинины (брадикинин, калидин) - это полипептиды, они расширяют мелкие сосуды, повышают их проницаемость, вызывают боль.
- комплемент (активированные формы белков комплемента способны разрушать клеточные мембраны, стимулировать хемотаксис и фагоцитоз).
II стадия. Экссудация - выход жидкой части крови и форменных элементов за пределы сосуда. Она наступает быстро, вслед за альтерацией. В зоне воспаления наблюдаются сосудистые реакции, такие как спазм сосудов, артериальная и венозная гиперемия.
1. Спазм сосудов - кратковременная рефлекторная реакция сосудов на действие медиаторов, проявляется уменьшением кровоснабжения: возникает ишемия что приводит к нарушению обмена веществ в тканях и к ацидозу. Вслед за спазмом сосудов происходит артериальная гиперемия.
2. Артериальная гиперемия - увеличение притока крови в очаг воспаления при нормальном оттоке крови по венам. Такая реакция обусловлена расширением стенок сосудов.
3. Венозная гиперемия - полнокровие, когда отток крови по венам затруднен за счет:
- повышения вязкости крови,
- повышения сосудистой проницаемости,
- выхода из сосудов плазменных белков, воды и солей.
Из-за эмиграции клеток крови в тканях образуется мутная, богатая белком жидкость - экссудат.
Экссудат состоит из жидкой части и клеточной массы. Состав его неоднородный. При небольшой степени проницаемости сосудов в экссудате присутствуют альбумины и небольшое количество лейкоцитов. При значительной проницаемости сосудов выходят глобулины, в частности фибриноген, который превращается в фибрин, и много других клеток.
Эмиграция лейкоцитов происходит в венулах параллельно с экссудацией. Выход их за пределы сосуда включает три периода: краевое стояние, проникновение через сосудистую стенку и движение в ткани.
Период краевого стояния выражается в расслоении форменных элементов крови. Эритроциты движутся посередине просвета сосуда (осевой цилиндр), а лейкоциты уходят в слой плазмы ближе к сосудистой стенке.
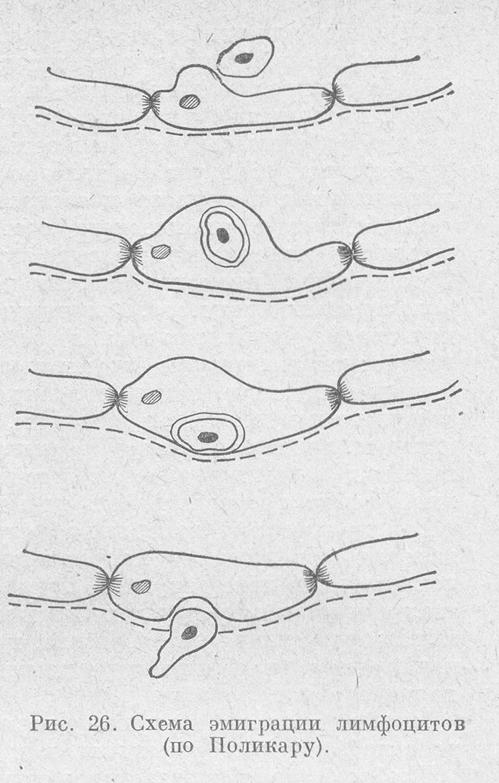
III стадия. Пролиферация - третья, завершающая стадия воспалительного процесса, во время которой прекращается повреждение и восстанавливаются разрушенные ткани. В этот период возрастает концентрация активных веществ, которые тормозят разрушительные процессы.
1. Постепенно угасает реакция микроциркуляторного русла и прекращается экссудация.
2. Благодаря активному фагоцитозу очаг воспаления очищается от некротических масс.
3. Изменяется клеточный состав инфильтрата.
4. В воспалительном очаге начинают преобладать процессы размножения клеток - как местных (клеток-резидентов), так и пришедших из крови и смежных тканей (клеток-эмигрантов).
5. Растет количество стимуляторов роста. Они образуются в тромбоцитах и моноцитах, гепатоцитах и других клетках.
Последствия воспаления зависят от этиологии, течения и структуры органа, в котором оно возникло. Типичные последствия таковы:
а) полное восстановление структуры и функции органа;
б) восстановление структуры органа путем субституции (рубцевание),
в) переход в хроническую форму;
г) гибель жизненно важных органов и всего организма.
Классификация воспалений
I. По преобладанию стадии воспаления:
1. Альтеративное воспаление характеризуется особой выраженностью явлений дистрофии (вплоть до некробиоза и некроза). Чаще всего альтеративное воспаление развивается в паренхиматозных органах и тканях (миокард, печень, почки, скелетные мышцы) при инфекциях и интоксикациях, поэтому называется еще паренхиматозным.
2. Экссудативное воспаление характеризуется преобладанием экссудации и эмиграции над альтерацией и пролиферацией. В зависимости от характера экссудата оно может быть серозным, фибринозным, гнойным, гнилостным, геморрагическим и смешанным.
3. Пролиферативное, или продуктивное, воспаление отличается доминированием размножения клеток и разрастания соединительной ткани. Пролиферативное воспаление характерно для хронических заболеваний - туберкулеза, сифилиса, лепры, ревматизма и др., для гранулематозных острых инфекционных процессов - брюшного и сыпного тифов, васкулитов разной этиологии и др., для длительного раздражения кожи химическими веществами. Оно наблюдается вокруг животных паразитов (трихинеллы, цистицерки и т.д.) и инородных тел.
II. По характеру течения:
1. Острое воспаление характеризуется достаточно выраженной интенсивностью и сравнительно небольшой продолжительностью. Принято считать, что клинически оно завершается в течение двух недель.
2. Хроническое воспаление отличается слабой интенсивностью и большой продолжительностью - от нескольких месяцев до многих лет и десятилетий. По характеру сосудисто-тканевой реакции чаще всего является пролиферативным. Хроническое воспаление может быть первичным и вторичным (вследствие перехода острого воспаления в хроническое). Развитие первично хронического воспаления в первую очередь определяется свойствами поражающего фактора (туберкулез, сифилис и т.д.), вторично хронического - особенностями реактивности организма.
3. Подострое воспаление занимает промежуточное положение. Его клиническая продолжительность - ориентировочно 3-6 недель.
Острое воспаление может приобретать затяжное течение, т.е. становиться подострым или вторично хроническим. Возможно волнообразное течение хронического воспаления, когда периоды стихания процесса чередуются с обострениями.
III. В зависимости от этиологии:
1. Неспецифическое или банальное - воспаление, которому присущи общие клинические и морфологические признаки, не имеющие строгой зависимости от этиологии.
2. Специфическое воспаление, наряду с общими клинико-морфологическими признаками, характерными для всех видов воспаления, имеет черты, присущие только воспалению, вызванному данным видом возбудителя (например: сифилис).
IV. По характеру экссудата:
1. Серозное воспаление характеризуется серозным экссудатом, содержащим 2-3% белка и незначительное количество лейкоцитов. Серозный экссудат прозрачный, но если в нем содержатся лейкоциты и клетки эпителия, то он становится мутным. Развивается такое воспаление чаще на серозных оболочках (при ревматических болезнях, интоксикации), на слизистых оболочках; реже во внутренних органах. Причиной серозного воспаления могут быть термические и химические факторы, микроорганизмы, токсины. Исход обычно благоприятный, ткань восстанавливается. Однако иногда в исходе серозного воспаления разрастается соединительная ткань и развивается диффузный склероз органа (сердца, печени), а в полостях образуются спайки.
2. Гнойное воспаление характеризуется преобладанием в экссудате большого количества белка и лейкоцитов, в том числе погибших, которые называют «гнойными тельцами». Наиболее частой причиной гнойного воспаления являются гноеродные микроорганизмы. Гнойное воспаление может быть:
2.1. Флегмона - обширная гнойная инфильтрация, при которой экссудат распространяется диффузно между тканевыми структурами, расслаивающей их.
2.2. Абсцесс - это локальное воспаление с образованием полости, наполненной гноем. Как правило, он развивается в органах, бедных рыхлыми слоями (головной мозг, печень, почка, легкие).
2.3. Эмпиема - гнойное воспаление полых органов или полостей тела со скоплением в них гноя. В полостях тела эмпиема может образоваться при наличии гнойных очагов в соседних органах (например, эмпиема плевры при абсцессе легкого). Эмпиема полых органов развивается при нарушении оттока гноя при гнойном воспалении (эмпиема желчного пузыря, аппендикса).
3. Фибринозное воспаление характеризуется тем, что сильнодействующий токсин значительно увеличивает проницаемость сосудов и выходящий из сосудов фибриноген, превращается в фибрин, пропитывает соединительную ткань, волокна ее дезорганизуются, образуя пленки. Экссудат содержит большое количество фибрина. Может возникать при инфекционных и инфекционно-аллергических заболеваниях. Развивается обычно на слизистых и серозных оболочках.
В зависимости от характера прикрепления фибринозной пленки к подлежащим тканям выделяют крупозное и дифтеритическое воспаление.
4. Крупозное воспаление развивается на серозных и слизистых оболочках. Пленки легко снимаются. Как исключение, встречается в толще органа – крупозная пневмония. Исход чаще позитивный.
5. Дифтеритическое воспаление. Фибринозная пленка толстая плотна срощена с подлежащими тканями, отторгается с образованием ран. Исход: по окончании дифтерического воспаления в краях язв образуется грануляционная ткань, которая, созревая, превращается в рубец.
6. Геморрагическое воспаление характеризуется наличием в экссудате эритроцитов, в связи с чем экссудат приобретает кровянистый характер. В развитии воспаления велико значение сосудистой проницаемости. Встречается при тяжелых инфекционных заболеваниях: сибирской язве, чуме, гриппе.
7. Катаральное воспаление характеризуется обилием экссудата, который стекает с поверхности. В экссудате всегда содержится слизь. Может возникать при инфекционных заболеваниях, аллергических состояниях на слизистых оболочках, например, при воспалении слизистой оболочки носа - остром рините. Слизистый катар желудка часто возникает при приеме недоброкачественной пищи.
Пролиферативное воспаление характеризуется преобладанием в воспалительном очаге процессов пролиферации. Оно подразделяется на несколько видов.
Межуточное воспаление возникает в межуточной ткани паренхиматозных органов; выражено по ходу стромы органов. Например: в миокарде происходит разрастание соединительной ткани (в строме органа), а в кардиомиоцитах развиваются дистрофические процессы. Таким образом, в исходе межуточного воспаления в миокарде развивается диффузный склероз.
Для гранулематозного воспаления характерно скопление клеток, способных к фагоцитозу. Основу тканей составляют моноцитарные фагоциты. Они образуют узелки диаметром 1-2 мм - гранулемы. Гранулемы проходят несколько стадий созревания. Нередко в центре гранулемы образуется некроз, а по периферии - лимфоциты и эозинофилы. Созревание гранулем завершается склерозом. При обострении болезни гранулемы могут подвергаться некрозу, а при затухании процесса в них нередко откладывается известь (петрификаты).
Вокруг инородных тел и паразитов в результате продуктивного воспаления разрастается соединительная ткань - образуется капсула. На слизистых оболочках и пограничных с ними участках в результате продуктивного воспаления может наблюдаться разрастание опухолевидных образований - полипов. В лимфоидных органах (лимфоузлы, миндалины) продуктивное воспаление приводит к их увеличению (гиперплазии).