Неотложные лечебные мероприятия (рис. 8.5) следующие.
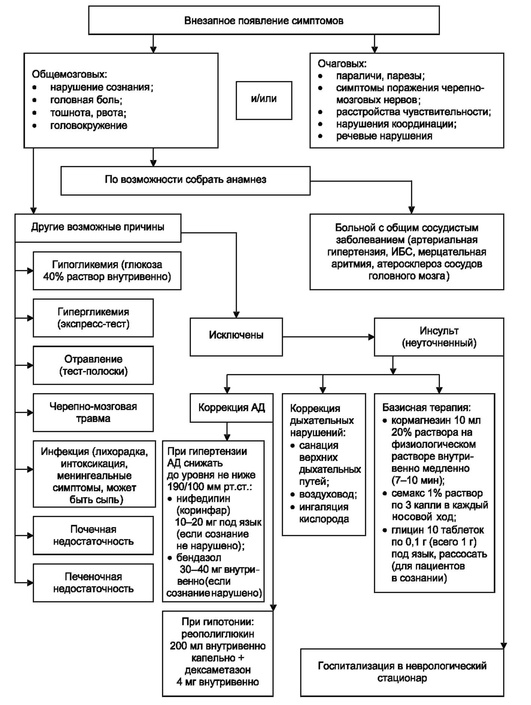
Рис. 8.5. Алгоритм неотложной помощи при инсульте
— Обеспечение адекватной вентиляции и оксигенации: санация верхних дыхательных путей, обеспечение свободного дыхания.
■ При сохраненном сознании устраняют причины, затрудняющие дыхание:
◊ переразгибание или чрезмерное сгибание головы;
◊ тугой ворот;
◊ западение языка;
◊ зубные протезы и т.д.
■ При нарушении сознания проводят ингаляцию кислорода.
■ ИВЛ проводят при:
◊ брадипноэ <12 в минуту;
◊ тахипноэ >35-40 в минуту;
◊ нарастающем цианозе;
◊ артериальной дистонии.
■ Эффективность проведенных мероприятий оценивают по:
◊ числу и ритмичности дыхательных движений;
◊ состоянию видимых слизистых оболочек и ногтевых лож;
◊ участию в акте дыхания вспомогательной мускулатуры;
◊ набуханию шейных вен.
Поддержание оптимального уровня системного АД (табл. 8.2).
Антигипертензивные препараты не следует вводить экстренно парентерально, если САД <200 мм рт.ст., диастолическое АД <110 мм рт.ст., а среднее АД <130 мм рт.ст. Не следует одномоментно снижать АД более чем на 15-20% исходного. При медикаментозной коррекции необходимо стремиться к поддержанию САД на уровне, превышающем возрастную (индивидуальную) норму на 15 (20) мм рт.ст., диастолического АД - на 5 (10) мм рт.ст.
Базисная терапия инсульта. Независимо от характера инсульта и его патогенеза на догоспитальном этапе необходима комплексная нейропротективная терапия:
◊ магния сульфат 25% 10 мл внутривенно, или инозин + никотинамид + рибофлавин + янтарная кислота (цитофлавин♠) 10 мл внутривенно, или цитиколин (цераксон♠) 25% 4 мл внутривенно;
◊ глицин 10 таблеток по 0,1 г (всего 1 г) под язык, рассосать (для пациентов, находящихся в сознании).
Купирование судорожного синдрома.
Судорожный синдром (генерализованные или фокальные припадки) часто сопровождает инсульт, свидетельствует о повреждении ткани мозга и является повреждающим мозг фактором. Для купирования генерализованных припадков (тонические, клонические, тонико-клонические судороги во всех группах мышц, с потерей сознания, уринацией, прикусом языка) используют:
◊ диазепам (реланиум♠, сибазон♠) 0,5% 2-4 мл внутривенно или мидазолам (дормикум♠) 0,5% 1-3 мл внутривенно, при неэффективности - повторно в той же дозе через 3-4 мин;
◊ ингаляцию кислорода (5-7 л/мин).
— При гипертермии:
◊ при температуре тела 38,0 °С и выше парацетамол 500-1000 мг (1-2 таблетки), или ацетилсалициловая кислота 500-1000 мг (1-2 таблетки), или парацетамол + ибупрофен (ибуклин♠) 1-2 таблетки внутрь, или метамизол натрия (анальгин♠) 50% 2 мл внутримышечно либо внутривенно; если через 1 ч после применения жаропонижающих препаратов температура сохраняется выше 38,0 °С при «розовой лихорадке» обтирания 30-40% раствором спирта в течение 5 мин.
Таблица 8.2. Медикаментозная коррекция артериального давления при инсульте
| АД | Препарат | Варианты коррекции |
| Повышено | Препараты, не влияющие на ауторегуляцию церебральных сосудов: блокаторы кальциевых каналов; α-, β-адреноблокаторы; β-адреноблокаторы; ингибиторы АПФ | Нифедипин 10-20 мг под язык (если сознание не нарушено). Бендазол 30-40 мг внутривенно или внутримышечно (если сознание нарушено) |
| Понижено | Препараты, оказывающие вазопрессорное действие (α-адреномиметики), глюкокортикоидные препараты, объемозамещающие средства (декстраны, плазма, солевые растворы) | Дексаметазон (дексазон♠) 4-8 мг внутривенно или внутримышечно + декстран (ср. мол. масса 50 000-70 000) (полиглюкин♠) 200-400 мл внутривенно капельно. При ишемическом инсульте - дексаметазон (дексазон♠) 4-8 мг + декстран (ср. мол. масса 30 000-40 000) (реополиглюкин♠) 200-400 мл внутривенно капельно |
Часто встречающиеся ошибки терапии
1.Применение кальция хлорида, менадиона натрия бисульфита (викасол♠) или аскорбиновой кислоты для остановки кровотечения при геморрагических инсультах (они начинают действовать только через несколько суток).
2.Применение натрия оксибутирата и диазепама (реланиум♠) в качестве антигипоксантов при ишемическом инсульте неуточненного характера.
Первым делом у пациента должна быть восстановлена способность к самостоятельному передвижению. Более подробную информацию имеет смысл получить у физиотерапевта.
Питание
Через капельницу, если есть нарушения глотания.
Раствор глюкозы♠. Таким образом пациент одновременно получает и калории, и жидкость. Если через сутки пациент не сможет нормально есть, мы установим зонд, через который будем кормить его. Разумеется, это всего лишь временная мера.
Как только пациент начнет нормально глотать, он вернется к обычной пище.
Мог ли привести к инсульту нервный стресс?
Нет, между этими событиями связи нет.
Понимает ли он что-нибудь?
— У больного моторная афазия, а это значит, что он понимает все, только не может говорить.
— У больного сенсорная афазия, а это значит, что трудности возникают не только с произношением, но и с пониманием смысла сказанного.
— Пациент в коме, и мы не можем быть уверены в том, что он что-то понимает, хотя такая вероятность существует.
Может ли инсульт случиться снова?
Да, такой риск есть, однако меры профилактики (отказ от курения, прием аспирина♠, контроль АД и т.д.) позволяют уменьшить его.
Были ли какие-то тревожные сигналы - предвестники инсульта?
Пожалуй, только эпизоды транзиторной ишемической атаки (мини-инсульты).
Останется ли он беспомощным и неполноценным?
Степень нарушения функций не может быть точно предугадана на ранней стадии заболевания, однако если быстро восстановился тонус мышц ног, пациент в сознании и нормально ориентирован, можно сказать, что шансов на успех у него больше.
Что мы можем для него сделать?
После того как станет ясно, какие функции утрачены, вы сможете помочь в уходе и кормлении.
ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА
Открытая ЧМТ - нарушение целостности кожных покровов, подкожной клетчатки, надчерепного апоневроза и костей черепа (при сохранности твердой мозговой оболочки - открытые непроникающие повреждения, при ее нарушении - открытые проникающие, сопровождающиеся повреждением оболочек и вещества мозга).
Закрытая ЧМТ - травма с отсутствием нарушения целостности мягких тканей черепа или ранами мягких покровов черепа без повреждения надчерепного апоневроза.
Этиология и патогенез
В патогенезе ЧМТ имеют значение:
— прямое механическое воздействие на череп и мозг;
— противоудар (ушиб головного мозга о костные и оболочечные образования внутри черепа);
— гидродинамический удар (связан с перемещением жидкости в желудочках мозга и субарахноидальных пространствах).
В результате механического воздействия нарушается коллоидное равновесие в нервных клетках, что приводит к набуханию синапсов и блокаде афферентных и эфферентных нервных импульсов - развивается функциональная асинапсия. В местах повреждения нервной ткани высвобождаются кинины, биогенные амины, продукты гемолиза излившейся крови, что приводит к отеку и набуханию головного мозга (рис. 8.6).

Рис. 8.6. Патогенез черепно-мозговой травмы
Классификация
Закрытая ЧМТ включает:
— сотрясение;
— ушиб;
— сдавление мозга на фоне ушиба или без него;
— травматические кровоизлияния;
— переломы костей свода или основания черепа.
Степень тяжести ЧМТ:
— легкая закрытая ЧМТ - сотрясение головного мозга и легкий ушиб головного мозга;
— среднетяжелая закрытая ЧМТ - ушиб головного мозга средней тяжести;
— тяжелая ЧМТ - тяжелый ушиб головного мозга и все виды его сдавления.
Клиническая картина
Клиническая картина травматических повреждений складывается из общемозговых симптомов и местных расстройств, обусловленных поражением определенных участков мозга.
Состояние пострадавшего оценивают по сохранности сознания, нарушению стволовых жизненно важных функций и выраженности очаговых неврологических симптомов.
Признаки сотрясения головного мозга:
— потеря сознания (при легком сотрясении на несколько минут, при тяжелом до 3 ч);
— жалобы на общую слабость, головную боль, головокружение, тошноту, рвоту;
— ретроградная амнезия;
— очаговая неврологическая симптоматика не выявляется;
— эпилептических припадков не бывает.
Признаки ушиба мозга:
— глубокое угнетение сознания (длительностью до нескольких суток), нередко с двигательным возбуждением;
— ретроградная амнезия;
— сочетание общемозговой симптоматики с очаговыми симптомами (в соответствии с локализацией основного поражения мозга);
— часто парезы или параличи мышц, расстройства чувствительности, нарушения речи;
— поражения отдельных черепных нервов, менингеальные симптомы;
— эпилептические припадки реже, чем при сдавлении;
— при тяжелых ушибах мозга - дыхательные и сердечнососудистые расстройства.
Признаки нарастающего сдавления головного мозга:
— сдавление мозга более чем в 90% случаев сопутствует его ушибу;
— усиление головной боли, упорная рвота, возбуждение, потеря сознания;
— брадикардия;
— учащенное сначала дыхание становится шумным, редким и неравномерным.
Признаки субдуральной гематомы:
— «светлый промежуток» до 2-3 сут;
— затем наступает сопор или коматозное состояние;
— очаговые симптомы: контралатеральный гемипарез (гомолатеральная анизокория);
— эпилептические припадки в 10 раз чаще, чем при ушибах головного мозга.
Признаки острой эпидуральной гематомы:
— большинство пострадавших практически все время находятся в бессознательном состоянии;
— «светлый промежуток» длится от нескольких минут до нескольких часов (короче, чем при субдуральных гематомах);
— все остальные симптомы сходны с симптомами субдуральной гематомы, но развиваются быстрее.
Признаки перелома костей свода черепа:
— признаки сотрясения или ушиба мозга;
— кровоизлияния из оболочечных сосудов;
— травматическая эпилепсия (при вдавленных переломах).
Признаки перелома костей основания черепа:
— ликворотечение либо кровотечение из носа, рта или ушей;
— симптом «очков»;
— поражения отдельных черепных нервов (чаще лицевого или слухового);
— менингеальные симптомы (ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского).
Диагностика
Опрос и осмотр
При сборе анамнеза у пациента или родственников важно узнать:
◊ когда произошла травма;
◊ чем была вызвана травма;
◊ скорость и последовательность появления клинических симптомов заболевания;
◊ выраженность неврологических проявлений;
◊ был ли эпилептический припадок сразу после травмы - настороженность в отношении формирования очага сдавления (гематомы) головного мозга.
— Внимательно осмотреть и пальпировать мягкие ткани головы, осмотреть наружные слуховые и носовые ходы (для выявления ликворо- и гематореи).
— Оценить выраженность нарушения сознания.
Дифференциальная диагностика
Внезапное появление очаговых общемозговых неврологических симптомов возможно также при:
◊ гипогликемии;
◊ уремии;
◊ печеночной недостаточности;
◊ инфекционных заболеваниях;
◊ гнойных заболеваниях придаточных пазух носа;
◊ ОНМК;
◊ интоксикациях;
◊ опухолях головного мозга;
◊ синкопальных состояниях.
Основные направления терапии
При открытой ЧМТ: асептическая повязка и немедленная транспортировка в хирургическое отделение, где производится первичная обработка раны. На догоспитальном этапе при необходимости:
◊ коррекция дыхательных расстройств (включая трахеостомию и ИВЛ);
◊ гиперлибо антигипертензивная терапия;
◊ восполнение ОЦК;
◊ глюкокортикоидная терапия.
— Обеспечение адекватной вентиляции и оксигенации:
◊ санация верхних дыхательных путей;
◊ обеспечение свободного дыхания.
— При сохраненном сознании:
◊ устранить причины, затрудняющие дыхание (переразгибание или чрезмерное сгибание головы, тугой ворот, западение языка, зубные протезы и т.д.);
◊ вставить воздуховод.
— При нарушении сознания:
◊ ингаляция кислорода;
◊ ИВЛ;
◊ трахеостомия.
— Поддержание оптимального уровня системного АД, стабилизация гемодинамики:
◊ при АГт - дексаметазон 4-8 мг + декстран (ср. мол. масса 30 000-40 000) (реополиглюкин♠) 200-400 мл;
◊ при артериальной гипертензии - нифедипин 10-20 мг сублингвально (если сознание не нарушено); магния сульфат 2500 мг 25% раствора внутривенно струйно (если сознание нарушено).
Купирование рвоты: метоклопрамид (церукал♠, реглан♠) 10 мг внутримышечно.
Восполнение ОЦК.
Купирование судорожного синдрома:
◊ диазепам (реланиум♠) 10 мг внутривенно струйно или мидазолам (дормикум♠) 0,1-0,2 мг/кг внутривенно струйно медленно;
◊ при неэффективности, возникновении повторных эпилептических припадков и эпилептического статуса добавить натрия оксибутират 10 мл 20% раствора внутривенно струйно.
— Противоотечная терапия (при появлении признаков отека мозга):
◊ дексаметазон 8 мг внутривенно струйно, или
◊ маннитол 100-200 мл 20% раствора и фуросемид 20-40 мг внутривенно, или глицерол 400-800 мл 10% раствора внутривенно капельно либо внутрь по 1 г/кг каждые 6 ч;
◊ 400 мл декстрана (ср. мол. масса 30 000-40 000) (реополиглюкин♠).
— Энергообеспечение мозга и борьба с церебральной гипоксией: при тяжелой ЧМТ глюкоза♠ 2 г/кг 10% раствора внутривенно в комплексе с инсулином и ионами калия - калия и магния аспарагинат (панангин♠) 5-10 мл, калия хлорид 10 мл 10% раствора.
— При геморрагическом синдроме: этамзилат (дицинон♠) 2 мл 12,5% раствора внутримышечно или внутривенно струйно.
— При легкой ЧМТ:
◊ метамизол натрия (баралгин♠) 2 мл 50% раствора внутримышечно;
◊ метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролин (семакс♠) 1% раствор по 3 капли в каждый носовой ход;
◊ глицин 1 г (10 таблеток) сублингвально (для пациентов в сознании).
Алгоритм неотложной помощи при ЧМТ приведен на рисунке 8.7.
Часто встречающиеся ошибки терапии
Применение кальция хлорида, метадиона натрия бисульфита (викасол♠) или аскорбиновой кислоты в качестве антигеморрагической терапии (их прокоагулянтное действие развивается лишь через несколько суток).
Профилактическая противосудорожная терапия при легкой ЧМТ.
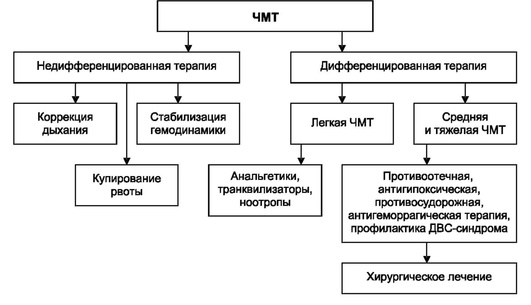
Рис. 8.7. Алгоритм неотложной помощи при черепно-мозговой травме