А) обнаружение молочной кислоты по реакции Уффельмана.
ПРИНЦИП МЕТОДА: При взаимодействии фенолята железа имеющего фиолетовый цвет с лактатом образуется лактат железа желто-зеленого цвета.
ХОД РАБОТЫ: К 20 каплям раствора фенола добавить 1-2 капли раствора хлорного железа. Получается раствор фенолята железа, фиолетового цвета. В пробирку с фенолятом железа прилить по каплям желудочный сок (нормальный и сок, содержащий молочную кислоту).
В присутствии молочной кислоты фиолетовая окраска переходит в желто-зеленую, вследствие образования лактата железа. При одновременном присутствии соляной кислоты жидкость обесцвечивается. Это объясняется тем, что сильная соляная кислота полностью разрушает комплекс железа с фенолом, а также вытесняет более слабую молочную кислоту из ее соли; вследствие этого реакция на присутствие молочной кислоты отрицательная.
КЛИНИКО-ДИАГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ:
Органические кислоты (молочная, уксусная, масляная и др.) имеют обычно микробное происхождение и появляются в желудочном содержимом в результате ахлоргидрии и последующего сбраживания компонентов пищи. Наличие органических кислот в желудочном содержимом натощак часто встречается при атрофических гастритах и раке желудка.
►5) Определение общего белка сыворотки крови рефрактометрическим методом.
ПРИНЦИП МЕТОДА: В основе рефрактометрии лежит различная преломляющая способность жидких сред, количественно выражаемая коэффициентом преломления (отношение синуса угла падения (a) к синусу угла преломления (b):
Sin a
n =¾¾¾¾,
Sin б
который в сыворотке крови обусловлен в основном количеством, качеством растворенного белка и температурой. Влияние других компонентам сыворотки крови на коэффициент преломления значительно меньше. Определение коэффициента преломления проводят с помощью рефрактометров.
РАСЧЕТ: Определив показатель преломления по таблице, вычисляют процент содержания белка в сыворотке крови, для перехода к единицам системы СИ (г/л), результат следует умножить на 10.
НОРМА: содержание общего белка в плазме (сыворотке) крови здорового человека составляет 6.5-8.5 % или 65-85 г/л.
►7) Определение содержания витамина C в моче.
Определение содержания витамина C в моче дает представление о запасах этого витамина в организме, так как наблюдается соответствие между концентрацией витамина C в крови и количеством этого витамина, выделяемым с мочой. Однако при гиповитаминозе С содержание аскорбиновой кислоты в моче не всегда понижено. Часто оно бывает нормальным, несмотря на большой недостаток этого витамина в тканях и органах.
У здоровых людей введение per os 100 мг витамина C быстро приводит к повышению его концентрации в крови и моче. При гиповитаминозе C ткани, испытывающие недостаток в витамине, задерживают принятый витамин C и его концентрация в моче не повышается. C мочой у здорового человека экскретируется 20-30 мг/сутки или 113-170 мкМ/сутки витамина C. У детей уровень экскреции этого витамина понижается при многих острых и хронических инфекционных и соматических заболеваниях.
ХОД РАБОТЫ.
В стаканчик или колбочку отмеривают 10 мл мочи и 10 мл дистиллированной воды, перемешивают, подкисляют 20 каплями 10% раствора соляной кислоты и титруют 0,001 н раствором 2,6 ДХФИФ до розового окрашивания.
Расчет содержания аскорбиновой к-ты в моче проводят по формуле:
0,088´А´В
X = ¾¾¾¾¾¾
Б
где: X - содержание аскорбиновой кислоты, в суточной моче (мг/сут)
0,088 - коэффициент пересчета
А - результат титрования 0,001 н раствором 2,6-ДХФИФ (мл)
Б - объем мочи, взятый для титрования (мл)
В - среднее суточное количество мочи (для мужчин - 1500 мл, для женщин - 1200 мл).
8) Определение содержания гемоглобина в крови.
ПРИНЦИП МЕТОДА: Гемоглобин при взаимодействии с железосинеродистым калием (красная кровяная соль) окисляется в метгемоглобин (гемиглобин), образующий с ацетон-циангидрином окрашенный комплекс гемиглобинцианид, интенсивность окраски которого пропорциональна содержанию гемоглобина.
ХОД РАБОТЫ. Опытная проба: 0,02 мл крови приливают к 5 мл трансформирующего раствора (разведение крови в 251 раз), хорошо перемешивают, оставляют стоять 10 минут, после чего измеряют на колориметре при длине волны 500-560 нм (зеленый светофильтр) в кювете с толщиной слоя 10 мм против холостой пробы (трансформирующий раствор или вода).
Экстинкцию стандартного раствора измеряют при тех же условиях, что и опытную пробу.
Расчет содержания гемоглобина (в мг%) производят по калибровочному графику, построенному по стандартному раствору гемиглобинцианида, или по формуле:
Hb = Еоп/Ест ´ К ´ С ´ 0.01
Где:
Еоп - экстинкция опытной пробы
Ест - экстинкция стандартного раствора
С - концентрация гемиглобинцианида в стандартном растворе равная 59.75 мг%
К - коэффициент разведения крови
0,01 - коэффициент для пересчета мг% в г/л (в системе СИ).
Содержание гемоглобина в крови в норме:
у женщин 12-14 г% (120-140 г/л)
у мужчин 13-16 г% (130-160 г/л)
►10) Определение кальция в моче по методу Сулковича
При гиперпаратиреозе, передозировке витамина D, опухолях костей и некоторых других заболеваниях наблюдается гиперкальциемия, которая исключительно опасна для здоровья. В связи с этим необходим длительный контроль за содержанием кальция в сыворотке крови. Определение уровня кальция в моче может быть использовано для ориентировочной оценки его содержание в сыворотке крови.
Принцип метода. В кислой среде в присутствии реактива Сулковича (состав: щавелевая кислота 2,5 мг, оксалат аммония 2,5 г, ледяная уксусная кислота 5 мл, дистиллированная вода до 150 мл) кальций выпадает в осадок в виде оксалата кальция.
Ход работы. В пробирку с 1 мл мочи прибавляют 0,5 мл реактива Сулковича. Отмечают прозрачность раствора.
Оценка. Отсутствие помутнения означает, что содержание кальция в моче ниже нормы. При этом в крови отмечается гипокальциемия (содержание в сыворотке менее 1,8–2 ммоль/л).
Легкое помутнение указывает на нормальный уровень кальция 2,25–2,6 ммоль/л. Резкое (молочного вида) помутнение характерно для гиперкальциемии при условии, что последующая проба с кипячением не обусловлена присутствием уратов или белка.
►11) Анализ мочи с помощью тест-полосок корпорации "Байер".
Данные тест-полоски позволяют определить в одной пробе исследуемой мочи 10 показателей: pH мочи, содержание глюкозы, билирубина, уробилиногена, белка, кетоновых тел, нитритов, эритроцитов, лейкоцитов и удельный вес (плотность) мочи.
Реактивы и оборудование: химический стакан, моча, тест-полоска, индикаторная цветная шкала (стандарт), лист белой бумаги, часы с секундной стрелкой.
ХОД РАБОТЫ: В сухой чистый химический стакан набирают свежую (находящуюся при комнатной температуре не более одного часа после сбора пробы) хорошо перемешанную нецентрифугированную мочу. Затем быстро опускают в него тест-полоску таким образом, чтобы все реагентные зоны были полностью погружены в мочу. Через 2 сек. тест-полоску вынимают, удаляя избыток мочи путем соприкосновения полоски с краем стакана и протягиванием ее в таком положении снизу вверх под углом приблизительно 45 градусов.
Примечание: не прикасаться к аналитической зоне тест-полоски руками и не допускать попадания на нее прямых солнечных лучей, влаги т.п.
После помещают тест-полоску на лист белой бумаги в горизонтальное положение и визуально сравнивают цвет реагентных зон на тест-полоске с цветной шкалой стандарта.
Качественный результат тестирования по всем параметрам тест-полоски, за исключением содержания лейкоцитов, можно получить через 1 - 2 мин.. Для получения полуколичественного результата анализа следует точно соблюдать время по каждому параметру (см. таб.).
Можно провести исследование пригодных для тестирования полосок при помощи анализатора мочи "КЛИНИТЕК" (в случае наличия такового), строго соблюдая инструкцию по эксплуатации данного прибора (количественный анализ).
рН Клинико-диагностическое значение. В норме кислотность мочи зависит от пищи. При обычной диете она имеет слабокислую реакцию (pH = 5 … 7). Это обусловлено тем, что в процессе обмена образуются преимущественно кислые вещества (нелетучих кислот), удаление которых происходит через почки. Причем для сохранения щелочного резерва плазмы крови (NaHCO3) в основном выделяются эпителием канальцев более кислые соли (NaH2PO4, KH2PO4, NH4Cl и т. п.) и кислоты (H2CO3, молочная, ацетоуксусная, b‑гидроксимасляная). Обычно за сутки с мочой выделяется от 40 до 75 мэкв кислот. При преобладании в рационе мясной пищи реакция мочи сдвигается в кислую сторону, при преобладании растительной (овощная диета) или приема соды, щелочных минеральных вод – в щелочную. В щелочной моче преобладают Na2HPO4, K2HPO4, NaHCO3, KHCO3.
Реакция мочи изменяется при патологических состояниях. Кислая моча отмечается при голодании, сахарном диабете (в основном за счет кетоацидоза), лихорадочных состояниях, подагре (гиперурикурия). Щелочная моча бывает при рвоте (потеря Н+ с содержимым желудка), приеме некоторых препаратов (питьевая сода и т. п.), воспалении мочевого пузыря (цистит), пиелите, что связано с повышением уреазной активности патологической микрофлоры
ГЛЮ Клинико-диагностическое значение. В моче здорового человека глюкоза присутствует в виде следов (не более 0,4 г/л) и не определяется обычными химическими реакциями. Концентрации глюкозы в моче – глюкозурия. Различают 2 группы глюкозурий: гипергликемические и нормогликемические. В случае гипергликемических глюкозурий увеличение содержания глюкозы в моче связано с повышением ее концентрации в плазме крови. Почечный порог для глюкозы составляет приблизительно 9,9 ммоль/л. Среди гипергликемических глюкозурий выделяют физиологические и патологические.
Физиологические:
1 Алиментарная – при приеме пищи, богатой углеводами.
2 Эмоциональная – при психоэмоциональном напряжении (связана в основном с повышенной стимуляцией адреналином мобилизации гликогена печени, а также с инициацией кортикостероидами процессов глюконеогенеза).
3 При воздействии некоторых лекарственных препаратов: преднизолона, кофеина (повышение концентрации внутриклеточной цАМФ приводит к активации каскадного механизма мобилизации гликогена).
Патологические:
1 Нарушения эндокринной регуляции углеводного обмена – сахарный диабет, синдром Иценко-Кушинга (увеличение концентрации глюкокортикоидов и, как следствие, усиление глюконеогенеза – стероидный диабет), акромегалия (интенсификация контринсулярных эффектов соматотропного гормона), феохромоцитома (избыточная продукция катехоламинов), тиреотоксикоз (гиперфункция тиреоидных гормонов).
2 Поражения центральной нервной системы – инсульты, травмы, опухоли головного мозга, энцефалиты.
3 Недостаточность продукции инсулина поджелудочной железой (опухоль, операция, панкреатит).
4 Болезни печени – гепатиты, цирроз, гемохроматоз.
5 Заболевания сердечно-сосудистой системы – гипертонический криз, инфаркт миокарда.
6 Интоксикации – воспаление легких, инфекции, диспепсии новорожденных, ожоги, отморожения, наркоз, лечение глюкокортикоидами и адренокортикотропином.
БИЛИРУБИН Клинико-диагностическое значение. В норме моча содержит минимальные количества билирубина, не выявляемые обычными качественными пробами. Моча, содержащая желчные пигменты, будет иметь желтовато-коричневый или зеленый цвет. Незначительная билирубинурия (в виде щелочных солей) указывает на раннюю стадию заболевания печени. Значительное увеличение билирубина в моче связано с обтурационными желтухами (например, закупорке желчного протока), а также с прогрессирующими паренхиматозными желтухами. Увеличение идет в основном за счет прямого билирубина. Непрямой билирубин появляется в моче при значительных поражениях почек.
УРОБИЛИНОГЕН Клинико-диагностическое значение. У здоровых людей концентрация уробилиногена в моче составляет от 0,2 до 1,8 мг/дл. С 2 мг/дл начинается область патологии.
Уробилиноидурия наблюдается при:
1) паренхиматозных заболеваниях печени (гепатиты, циррозы, отравления, лихорадочные состояния, сопровождающиеся токсическим поражением печени) вследствие потери печенью способности задерживать и разрушать уробилиноген, всосавшийся из кишечника;
2) гемолитических состояниях (гемолитическая желтуха, гемоглобинурия, рассасывание больших кровоизлияний, обширные инфаркты миокарда) из-за избыточного поступления билирубина во внепеченочные желчные пути и кишечник, где он восстанавливается бактериями в уробилиноген, который всасывается в тонком кишечнике и через venus portae попадает в печень, где в норме разрушается до три- и дипирролов (пропент-диопента и мезобилилейкана);
3) кишечных заболеваниях, связанных с усиленной реабсорбцией желчных пигментов слизистой оболочкой кишечника (энтероколиты, запоры).
Отсутствие в моче уробилиногена при повышенном содержании билирубина указывает на обтурационную желтуху.
БЕЛОК Клинико-диагностическое значение: В нормальной моче содержатся лишь следы белка (представлен главным образом уромукоидом – продуктом функционирования почечной ткани), не выявляющиеся обычными химическими методами. Появление белка в моче – протеинурия – свидетельствует о нарушении баланса между процессами его фильтрации и реабсорбции.
Виды протеинурий: преренальная, ренальная (клубочковая и канальцевая), постренальная, смешанная.
Причины протеинурий:
1 Преренальной: повышенное артериальное давление, сердечная декомпенсация; функциональные протеинурии, обусловленные:
а) усиленным распадом белков тканей при физической нагрузке, психо-эмоциональном напряжении, стрессорном состоянии;
б) повышенным гемодиализом, связанным с увеличением активности ренина в плазме.
2 Ренальной клубочковой (гломерулярной): усиление проницаемости базальной мембраны почечного фильтра (из-за уменьшения содержания в ней сиалогликопротеинов при врожденном нефротическом синдроме и при атаке протеазами нейтрофилов; из-за снижения отрицательного заряда на мембране, например, при сахарном диабете). Гломерулярная протеинурия встречается и при других патологических состояниях, сопровождающихся поражением почек: токсикозе беременных, амилоидозе, инфекционных и злокачественных заболеваниях, гломерулонефрите, нефропатиях.
3 Ренальной канальцевой (тубулярной) – тубулярные и интерстициальные нефропатии, нефрозы (нарушение реабсорбции – энергозависимого процесса, происходящего путем эндоцитоза белка с образованием эндосом, сливающихся с лизосомами, где идет протеолиз, и образовавшиеся аминокислоты через базальную мембрану тубулоцитов возвращаются в кровоток).
4 Смешанной ренальной – хронический пиелонефрит, диффузный абактериальный интерстициальный нефрит, хроническая почечная недостаточность при хроническом гломерулонефрите.
5 Постренальной (вызванной патологией мочевыводящих путей) – воспалительная экссудация, когда в мочу попадают слизь, кровь, гной из мочевыводящих путей.
КЕТОНОВЫЕ ТЕЛА Клинико-диагностическое значение. Кетоновые тела в нормальной моче встречаются в самых ничтожных количествах. Появление небольшой концентрации кетонов в моче может быть вызвано физическими нагрузками, голоданием, недостаточным углеводным питанием (кетогенная диета), во время беременности или при занятии профессиональным спортом. Часто кетоны можно определить в моче до того, как повысится их концентрация в сыворотке крови (из-за действия физико-химических и физиологических механизмов коррекции нарушений кислотно-основного состояния) – ранняя диагностика. Значительная кетонурия наблюдается при сахарном диабете (недостаточность потребления глюкозы тканями приводит к активации альтернативных энергопродуцирующих метаболических путей: липолиза, бета-окисления жирных кислот; и синтеза других транспортных форм субстратов энергообмена – кетоновых тел); увеличении концентрации контринсулярных гормонов (акромегалия, стероидный диабет и т. п.); тиреотоксикозе (повышение расхода углеводов); подпаутинных кровоизлияниях в мозг; черепно-мозговых травмах; возбуждении ЦНС; болезни Гирке. В раннем детском возрасте продолжительные заболевания желудочно-кишечного тракта (дизентерия, токсикоз) могут привести к кетонурии в результате голодания и истощения.
ЭРИТРОЦИТЫ Клинико-диагностическое значение: В норме кровь в моче отсутствует. Появление крови с форменными элементами в моче – гематурия; появление в моче кровяных пигментов (гемоглобина и метгемоглобина) – гемоглобинурия. При гематурии моча непрозрачна, имеет красноватый оттенок; при гемоглобинурии моча чаще окрашена в кофейно-бурый цвет. В случае гематурии и гемоглобинурии в моче содержится белок. Гематурии подразделяются на почечные и внепочечные. Почечная гематурия – основной симптом острого нефрита (сопровождается гемоглобинурией). Внепочечные гематурии связаны с воспалительными процессами и травмами мочевых путей (мочевые камни, рак мочевого пузыря, цистит). Гемоглобинурия отмечается при отравлении гемолитическими ядами, тяжелых инфекциях, ожогах, при которых происходит разрушение (гемолиз и связанная с ним гемоглобинемия) эритроцитов.
ЛЕЙКОЦИТЫ Клинико-диагностическое значение. В норме моча не содержит лейкоцитов (до 10 в одном микролитре). Лейкоциты мочи представлены главным образом нейтрофилами, но могут быть обнаружены эозинофилы и лимфоциты. Увеличение числа лейкоцитов в моче (лейкоцитурия) до очень больших количеств (пиурия) свидетельствует о воспалительных процессах в почках и мочевыводящих путях (туберкулез почки, пиелиты, циститы, пиелонефриты).
ПЛОТНОСТЬ Клинико-диагностическое значение: Плотность мочи в норме колеблется в широких пределах (1,002–1,035 г/л). Она зависит от количества растворенных в ней веществ и количества выделяемой мочи, с одной стороны, и от соотношения количества жидкости, поступившей в организм и выведенной из организма внепочечными путями (потоотделение, диарея и т. п.) – с другой.
Плотность мочи дает представление о приблизительном количестве о растворенных в ней веществ. Ориентировочно расчет плотного остатка (в г/л) получают, умножив 2 последние цифры (сотые и тысячные доли единицы) относительной плотности на коэффициент 2,6. В норме с мочой выделяется 50–75 г/сут плотных веществ. (В норме чем больше объем выделяемой мочи, тем меньше ее плотность и наоборот).
Изостенурия – выделение мочи с постоянной плотностью, равной плотности первичной мочи (1,010 г/л) – свидетельствует о почечной недостаточности. Постоянно низкое значение плотности мочи – гипоизостенурия – указывает на нарушения концентрационной функции почек (хронический нефрит, первично или вторично сморщенная почка). При несахарном диабете резко снижается плотность мочи, что связано с нарушением обратной реабсорбции воды.
При лихорадочных состояниях, общем венозном застое отмечается увеличение плотности и уменьшение объема выделяемой мочи. Сахарный диабет приводит к несоответствию между количеством мочи (наблюдается полиурия) и ее плотностью, повышенной из-за присутствия больших концентраций глюкозы и кетоновых тел.
►12) Определение активности АСТ в сыворотке крови по Райтману и Френкелю.
ПРИНЦИП МЕТОДА: В результате переаминирования, происходящего под действием АСТ, образуется щавелевоуксусная кислота. Щавелевоуксусная кислота спонтанно декарбоксилируется в пировиноградную. При добавлении 2.4-динитрофенилгидразина в щелочной среде образуется гидразон пировиноградной кислоты красно-коричневого цвета, интенсивность окраски которого определяется колориметрически.
ХОД РАБОТЫ. Пробирку с 0,25 мл субстратно-буферной смеси нагревают в термостате при 37°C в течение 5 минут, добавляют 0,05 мл сыворотки крови и инкубируют 60 минут в термостате при этой же температуре.
Добавляют 0,25 мл раствора 2.4-динитрофенилгидразина и выдерживают в течение 20 минут при комнатной температуре. Затем добавляют еще 2,5 мл NaOH, перемешивают и оставляют еще на 10 минут при комнатной
| пвк |
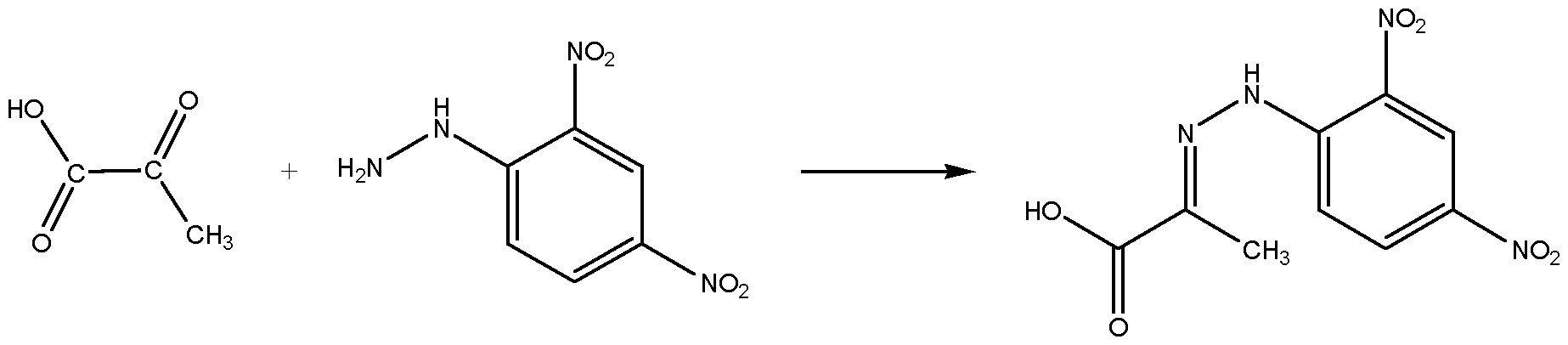 температуре.
температуре.
Пвк+2,4-динитрофенилгидразин=2,4днфгидразонпировин.
Измеряют на фотометре экстинкцию опытной пробы при длине волны 500-560 нм (зеленый светофильтр) в кювете с толщиной слоя 10 мм против дистиллированной воды.
РАСЧЕТ: производят по калибровочному графику.
НОРМА: АСТ - 0,1-0,45 ммоль/ч.л (пирувата на 1 л сыворотки крови за 1 час инкубации при 37°С)АЛТ-0,1-0,68ммоль\чл
КЛИНИКО-ДИАГНОСТ. ЗНАЧЕНИЕ используется в ранней диференц.диагностики разл заболеваний. Оба фермента высокоактивны в разл тканях. Но наибольшая активность АЛТ приходится на печень, АСТ на миокард.активность АЛТ используется для диагн.б.Боткина(до появления желтухи и первых симптомов болезни-недомагания,слабость),а также ее безжелтучных форм. Высокая активность ферм к крови поддерживается первые 10-15 дней, а затем постепенно снижается. Степень увеличения активности АЛТ коррелирует с тяжестью болезни АСТ более специфична для миокарда, для ранней диагн. Инфаркта миокарда. Причем увеличение активн отмечается ч\з 24-36 часов и снижается на 3-7е сутки
►13) Титрометрический метод определения "щелочного" запаса крови
Принцип метода. Количество всех оснований цельной крови составляет ее щелочной запас. К цельной крови добавляют для нейтрализации всех оснований заведомо большее количество соляной кислоты. Избыток кислоты оттитровывают щелочью до значения pH (pH = 5,0), равного изоэлектрической точке основных белков крови, которые выпадают в осадок, при этом появляется легкое белесоватое помутнение. Щелочной запас выражается в МЭКВ щелочи, соответствующих количеству связанной основаниями крови соляной кислоты, в перерасчете на 1 л крови.
Ход работы. В стаканчик вносят 10 мл 0,01н раствора соляной кислоты, добавляют 0,2 мл крови, тщательно перемешивают. Прозрачный бурый раствор титруют из пипетки 0,1н раствором NaOH до появления легкого белесоватого помутнения.
Расчет производят по формуле
(1 – а) ´ 0,1 ´ 1000
мэкв/л NaOH = ¾¾¾¾¾¾¾¾¾,
0,2
или
. Титрометрический метод определения "щелочного" запаса крови
Принцип метода. Количество всех оснований цельной крови составляет ее щелочной запас. К цельной крови добавляют для нейтрализации всех оснований заведомо большее количество соляной кислоты. Избыток кислоты оттитровывают щелочью до значения pH (pH = 5,0), равного изоэлектрической точке основных белков крови, которые выпадают в осадок, при этом появляется легкое белесоватое помутнение. Щелочной запас выражается в МЭКВ щелочи, соответствующих количеству связанной основаниями крови соляной кислоты, в перерасчете на 1 л крови.
Ход работы. В стаканчик вносят 10 мл 0,01н раствора соляной кислоты, добавляют 0,2 мл крови, тщательно перемешивают. Прозрачный бурый раствор титруют из пипетки 0,1н раствором NaOH до появления легкого белесоватого помутнения.
Расчет производят по формуле
(1 – а) ´ 0,1 ´ 1000
мэкв/л NaOH = ¾¾¾¾¾¾¾¾¾,
0,2
или
(1 – а) ´ 4 ´ 100
мг% NaOH = ¾¾¾¾¾¾¾¾,
0,2
| где 1 | – | 1 мл 0,1н раствора HCl, взятой для нейтрализации; |
| а | – | количество щелочи, пошедшей на титрование, мл; |
| 0,1 | – | количество мэкв в 1 мл щелочи; |
| 0,2 | – | количество крови, мл; |
| – | коэффициент пересчета на 1 л крови; | |
| – | количество NaOH в 1 мл 0,1н раствора, мг. |
В норме щелочной запас составляет 100–115 мэкв/л, или 400–460 мг% NaOH.
(1 – а) ´ 4 ´ 100
мг% NaOH = ¾¾¾¾¾¾¾¾,
0,2
| где 1 | – | 1 мл 0,1н раствора HCl, взятой для нейтрализации; |
| а | – | количество щелочи, пошедшей на титрование, мл; |
| 0,1 | – | количество мэкв в 1 мл щелочи; |
| 0,2 | – | количество крови, мл; |
| – | коэффициент пересчета на 1 л крови; | |
| – | количество NaOH в 1 мл 0,1н раствора, мг. |
В норме щелочной запас составляет 100–115 мэкв/л, или 400–460 мг% NaOH.