Содержание
Введение
Глава 1. Историко-теоретический аспект изучения проблем людей зараженных ВИЧ-инфекциями
1.1 Понятие и сущность ВИЧ-инфекции, ее особенности и формы
1.2 История появления ВИЧ-инфицированных людей и развитие системы профилактики ВИЧ-инфекции в России и за рубежом
1.3 Психологические проблемы и нужды ВИЧ-инфицированных людей
Глава 2. Образ ВИЧ-инфицированных больных в массовом сознании общества и отношение к ним
2.1 Дискриминация на уровне институциональных организаций
2.2 Отношение семьи, общин и религии к ВИЧ-инфицированным
Глава 3. Активизация ресурсов и основные направления работы по снижению дискриминации ВИЧ-инфицированных со стороны общественности
3.1 Роль местных органов власти и СМИ в снижении дискриминации ВИЧ-инфицированных
3.2 Основные направления профилактики ВИЧ-инфицированных средствами культуры и искусства
Заключение
Список литературы
Введение
Актуальность темы исследования. В современном обществе инфекционные заболевания являются многоплановой проблемой. Процессы глобализации привели к тому, что ряд инфекций, и в частности ВИЧ-инфекция, стали приобретать характер пандемий, влияя на мировое сообщество в целом (Онищенко Г.Г., 1999, Покровский В.В., 2004, 2005, 2006; Ладная Н.Н., 1998, 2000, 2005; Aalen O.O., Farewell V.T., De Angelis D. et al., 1999). ВИЧ-инфекция, как в России, так и во всем мире, занимает первое место по уровню психологического стресса (Онищенко Г.Г., 1999, 2002, Беляева В.В., 2000, 2003, Ладная Н.Н., 2004, Покровский В.В., 2004, 2005,2006; руководства ВОЗ и ЮНЭЙДС; материалы Центра по контролю за заболеваниями, США; Christ G. N., Wiener l,.S.; Forstein M.).
По оценкам ВОЗ и ЮНЭЙДС, в 2008-2009 годах около 45 млн. людей на планете инфицированы ВИЧ-инфекцией. Ежегодно около 5 млн. человек заражаются, а свыше 3 млн. человек ежегодно умирают от данного заболевания. На конец 2008 года общее число зарегистрированных случаев ВИЧ-инфекции в Российской Федерации составило 358918. Однако, по мнению ученых, истинное число ВИЧ-инфицированных примерно в 5 раз больше, чем зарегистрировано (Белозеров Е.С. и соавт., 2008; Онищенко Г.Г. 2004, 2007; Покровский В.В. и соавт., 2007, 2009).
|
|
В настоящее время эпидемия ВИЧ-инфекции вышла за пределы границ групп риска. Анализ путей распространения ВИЧ-инфекции в России и в Смоленской области показал, что увеличилось число случаев передачи вируса половым путем, это влечет за собой рост числа инфицированных женщин. В 2008 году среди новых зарегистрированных случаев заболевания женщины составили 46% (Покровский В.В. и соавт., 2008; Беляева В.В., Ручкина Е.В., 2008). Современная демографическая ситуация в России потребовала серьезных правительственных мер по ее улучшению. В Российской Федерации в 2008 году в рамках Национального проекта «Здоровье» по поручению В.В. Путина ВИЧ-инфицированным пациентам предоставлена антиретровирусная терапия, трехкомпонентной профилактика перинатальной ВИЧ-трансмиссии. Однако ВИЧ-инфекцию сопровождает предвзятое отношение общества, стигма и дискриминация. По нашему мнению, подобное отношение к ВИЧ-инфицированным пациентам, и в частности беременным женщинам, приводит к социальной изоляции данной категории больных. В обществе нарастает напряженность из-за появления нового вида дискриминации - дискриминации, связанной с наличием ВИЧ или с высоким риском им заразиться.
|
|
Широкое распространение ВИЧ-инфекции и СПИДа, приводит не только к проблемам в экономике. Не менее пагубно это воздействует и на общее психологическое состояние общества. Многие люди, плохо понимающие, что такое ВИЧ-инфекция и как она передается, видят в ВИЧ-инфицированных преувеличенно большую угрозу для себя и своих близких.
Таким образом, люди, пребывающие в страхе из-за собственного незнания, не только необоснованно преследуют ВИЧ-инфицированных, но и сами приходят в состояние возбуждения и нервозности и заражают этим состоянием других, также плохо информированных людей.
Все вышеизложенное свидетельствует о том, что проблема ВИЧ-инфекции является чрезвычайно актуальной. Однако среди множества работ, посвященных различным аспектам ВИЧ-инфекции, ни за рубежом, ни в России практически нет тех, которые освещали бы особенности социального статуса ВИЧ-позитивных людей и снижение дискриминации по отношению к ним, что и явилось основанием для проведения настоящего исследования.
Объект исследования – люди зараженные ВИЧ-инфекциями.
Предмет исследования – особенности взаимоотношений ВИЧ-инфекционных людей и общества.
Цель исследования - выявить особенности отношения общества к людям зараженным ВИЧ-инфекциями.
Для реализации этой цели потребовалось решить следующие исследовательские задачи:
- изучить историко-теоретические аспекты появления ВИЧ-инфекции и проблемы людей зараженных ВИЧ-инфекциями;
- выявить образ ВИЧ-инфицированных больных;
- определить отношение к ВИЧ-инфицированным со стороны институциональных организаций, семьи, общин и религии и др.;
|
|
- предложить основные направления по снижению дискриминации ВИЧ-инфицированных со стороны общественности средствами массовой информации, культуры и искусства;
Данная курсовая работа состоит из введения, трех глав включающих в себя теоретико-практические параграфы, заключения и списка использованной литературы.
Глава 1. Историко-теоретический аспект изучения проблем людей зараженных ВИЧ-инфекциями
Понятие и сущность ВИЧ-инфекции, ее особенности и формы
Возбудитель ВИЧ-инфекции — вирус иммунодефицита человека (ВИЧ). ВИЧ поражает клетки иммунной и нервной систем, что клинически проявляется развитием лимфаденопатии, инфекционных (паразитарных) осложнений, возникновением некоторых злокачественных новообразований, а также энцефало/миелопатии [8]. Заболевание было впервые описано и получило название по ведущему синдрому - синдрому приобретенного иммунодефицита (СПИД). Позднее стало известно, что СПИД является конечной фазой клинического течения ВИЧ-инфекции.
Источником ВИЧ-инфекции является человек. Вирусные частицы обнаружены во многих биологических жидкостях инфицированных - в крови, сперме, цереброспинальной жидкости, грудном молоке, влагалищном и цервикальном секретах. Это обусловливает несколько путей передачи ВИЧ-инфекции. ВИЧ может передаваться при половых контактах, переливании крови и ее препаратов, использовании контаминированного медицинского инструментария, от матери к ребенку и от ребенка матери во время кормления грудью, а также от матери ребенку во время беременности и родов [10].
ВИЧ относится к семейству ретровирусов и подсемейству лентивирусов (рис. 1). Члены семейства ретровирусов характеризуются содержанием геномной РНК и фермента обратная транскриптаза (ревертаза). Для того, чтобы геном ретровируса соединился с геномом клетки, вначале с помощью обратной транскриптазы происходит синтез ДНК по матрице вирусной РНК. Затем ДНК провируса встраивается в геном клетки-хозяина.
ВИЧ был открыт почти одновременно в 1983 г. независимо друг от друга двумя исследователями — Р. Галло (Национальный институт рака, США) и Л. Монтанье (Институт Пастера, Франция).
Р. Галло в 1980 г. открыл первый ретровирус человека. Вирус поражал Т-клетки крови, вызывая лейкоз, и получил соответствующее название — человеческий Т-клеточный вирус лейкемии, Human T-cell Leukemia Virus (HTLV). Следующим в лаборатории Р. Галло был выделен ретровирус HTLV-II, который вызывает хронический волосатоклеточный Т-лейкоз.
Новое инфекционное заболевание СПИД, не известное до 1981 г., сопровождалось истощением пула Т-лимфоцитов, что и натолкнуло Р. Галло на мысль о связи данной болезни с неизвестным Т-лимфотропным вирусом. Исследования, в результате которых был выделен HTLV-III, подтвердили гипотетические предположения ученого.
В лаборатории Л. Монтанье новый вирус был выделен от больного с синдромом лимфаденопатии и назван вирусом, ассоциированным с лимфаденопатией, — Lymphadenopathy-associated Virus (LAV). После того как было установлено, что HTLV-III и LAV являются одним и тем же вирусом, был утвержден единый термин — вирус иммунодефицита человека, ВИЧ (Human Immunodeficiency Virus, HIV). Однако в названиях коммерческих тест-систем для определения антител к ВИЧ иногда встречаются прежние обозначения вируса.
Строение ВИЧ
ВИЧ включает две основные структуры — оболочку и нуклеоид/нуклеокапсид (сердцевинную часть) (рис.2), Оболочка вируса представляет собой фрагмент мембраны (наружной или эндоплазматического ретикулума) клетки-хозяина, в которой был собран вирион. Липидный слой несет в себе гликопротеин gp160*, состоящий из эпимембранной (наружной) части, обозначаемой gp120, и трансмембранной части — gp41. Трансмембранный протеин gp41, расположенный непосредственно в оболочке вируса, соединяется дисульфидными связями с несколькими (от 3 до 6) молекулами gp120. Некоторое количество гликопротеина gp120 произвольно отделяется от вириона и попадает в кровь и ткани организма в виде растворимой субстанции. Внутри под оболочкой находится матриксный каркас, состоящий из белка р17/18**.
Нуклеоид ВИЧ имеет характерную для ретровирусов форму палочковидной или конической капсулы. Стенка нуклеоида состоит из белка р24/25. Сердцевина внриона содержит две одно-цепочные молекулы РНК, с которыми связаны белки р7 и р9, а также комплекс ферментов: обратную транскриптазу (ревертазу), интегразу (эндонуклеазу), РНКазуН и протеазу.
Сотрудникам Л. Монтанье в 1986 г. удалось выделить вариант вируса иммунодефицита человека от двух африканцев с заболеванием, подобным СПИД. Вирус не распознавался антителами к ВИЧ, поэтому был обозначен как ВИЧ-2. Уже через два года заболевание, вызываемое ВИЧ-2, было выявлено на других континентах. Оно характеризуется большей длительностью бессимптомного периода по сравнению с инфекцией ВИЧ-1.

Строение ВИЧ-2 идентично строению ВИЧ-1. Однако большая часть структурных белков различается по молекулярной массе и антигенной характеристике. Так, например, поверхностный эпимембранный и трансмембранный гликопротеины имеют иную молекулярную массу, чем gp120 и gp41, и обозначаются. Gp105/125* и gp36 соответственно. К рецепторным белкам клеток-мишеней gp105 имеет такое же выраженное сродство, как и gp120. Нуклеокапсид ВИЧ-2 состоит из белка р26, а матриксный каркас — из протеина р16.
Изменчивость ВИЧ
Изменчивость ВИЧ связана с неточностью работы обратной транскриптазы во время синтеза ДНК провируса. По различиям в нуклеотидных последовательностях гена env и соответственно в аминокислотных последовательностях gp120 варианты ВИЧ делятся на три группы: М (major), О (outline) и N (non М and О). Наибольшей вариабельностью отличается участок молекулы gp120, образующий петлеобразный домен (т.н. VЗ-петля из 35 аминокислот). 80— 95% противовирусных антител специфичны именно к этому участку.
Основная группа М (от англ, major - основной) на сегодня доминирует в мире [2]. Она в свою очередь подразделяется на субтипы, обозначаемые буквами латинского алфавита от А до Н. Варианты ВИЧ этой группы встречаются во всех странах. География распространения субтипов следующая. В Африке — колыбели ВИЧ - выявлены все субтипы. В Европе и Северной Америке превалирует субтип В, в Юго-Восточной Азии - субтип Е, в Индии — субтип С. В целом в мире наблюдается следующая частота выделения субтипов ВИЧ у инфицированных лиц (рис.3).

Во всех регионах мира обнаруживаются так называемые рекомбинантные субтипы, содержащие часть генов одного субтипа и часть другого. Так в России основным субтипом ВИЧ является А, но встречаются рекомбинанты А+В.
Значительные генетические отличия от представителей основной группы имеет группа штаммов О (от англ, outline) [23]. Случаи инфицирования штаммами ВИЧ-О имеют место на территории Западной Африки, их число пока невелико. Вместе с тем ряд ведущих фирм-производителей иммуноферментных тест-систем для определения антител к ВИЧ включают в состав наборов и антигены ВИЧ-О, так как вполне вероятно быстрое распространение данного субтипа вируса за пределы Африки.
ВИЧ-2 также имеет несколько субтипов. Определение субтипов ВИЧ осуществляется методами молекулярной биологии — полимераз-ной цепной реакции (RT-PCR — ПЦР) и методом ЬДНК. основанным на использовании разветвленных ДНК-зондов (branch DNA — разветвленная ДНК). Методом ЬДНК возможно количественное определение РНК ВИЧ и ДНК прови-руса ВИЧ, причем всех 5 основных субтипов. Коммерческие наборы, предназначенные для определения РНК ВИЧ методом ЛЦР. рассчитаны для выявления всех типов ВИЧ кроме О.
Генетическая изменчивость проявляется в вариабельности не только антигенных, но и биологических свойств изолятов вируса.
Пути передачи ВИЧ
Основной механизм передачи инфекции — гемоперкутанный (кровоконтактный). Пути передачи могут быть естественными, благодаря которым ВИЧ сохраняется в природе, и искусственными.
К естественным путям передачи относятся:
1) половой - при половых контактах, особенно гомосексуальных. Любопытны в этой связи сообщения, что в течение года полового общения с ВИЧ ~ инфицированным партнером заражаются в среднем не более 30-40% постоянных половых гетеросексуальных партнеров, что свидетельствует о необходимости условий для попадания вируса при половых сношениях в организм человека, какими могут считаться очаги воспаления слизистых оболочек половых органов, эрозия шейки матки и т.д., так как вирус должен попасть обязательно в кровь человека.
2) вертикальный — от инфицированной матери к ребенку в период беременности через плаценту, во время родов, при грудном вскармливании от матери к плоду; с другой стороны существует и угроза инфицирования здоровой матери при грудном вскармливании от зараженного в лечебном учреждении ВИЧ-инфекцией ребенка;
3) не исключается бытовое парентеральное инфицирование через бритвенные приборы и другие колюще-режущие предметы, зубные щетки и т. п.
Искусственный путь передачи — парентеральный — реализуется при лечебно-диагностических манипуляциях путем проникновения вируса через поврежденную кожу, слизистые оболочки (трансфузии крови и ее препаратов, трансплантации органов и тканей, инъекции, операции, эндоскопические процедуры и т. п.), искусственном оплодотворении, при внутривенном введении наркотических веществ, выполнении различного рода татуировок и обрядовых манипуляциях.
Группы риска
Очень часто инфицируются пассивные гомосексуалисты и проститутки, у которых более вероятны повреждения слизистых оболочек в виде микротрещин. Среди женщин основную группу риска составляют наркоманки, вводящие наркотики внутривенно. Среди больных детей 4/5 составляют дети, матери которых больны СПИДом, инфицированы ВИЧ или принадлежат к известным группам риска. Второе по частоте место занимают дети, которым производили гемотрансфузии, третье - больные гемофилией. Медицинский персонал, имеющий профессиональный контакт с кровью и другими биологическими жидкостями ВИЧ-инфицированных пациентов. Реципиенты донорской крови, тканей и органов, особенно больные гемофилией
К числу факторов, влияющих на вероятность инфицирования полового партнера ВИЧ, относятся:
- титр вируса у источника инфекции,
- наличие у реципиента различных инфекций (в этом случае макроорганизм более восприимчив к ВИЧ-инфекции - такая закономерность обнаружена в странах Африки, где более интенсивной циркуляции ВИЧ способствует сравнительна высокая пораженность населения микобактериями туберкулеза),
- стадия заболевания у источника инфекции,
- интенсивность контакта.
Таким образом, отметим, что восприимчивость к ВИЧ всеобщая. В последнее время рассматривают возможность существования незначительно отличающихся групп населения, встречающихся особенно часто у североевропейских народов, реже заражающихся при половых контактах. Последние данные показывают, что фактором невосприимчивости к заражению ВИЧ могут быть иммуноглобулины класса А, обнаруживаемые на слизистых оболочках половых органов. При обследовании группы проституток много лет подвергавшихся риску заражения ВИЧ, но не имеющих признаков ВИЧ-инфекции, обнаружено у них в половых органах специфических иммуноглобулинов.
1.2 История появления ВИЧ-инфицированных людей и развитие системы профилактики ВИЧ-инфекции в России и за рубежом
Как известно, первые случаи ВИЧ-инфекции в мире были зарегистрированы в 1981 году в США, когда у группы молодых людей с гомосексуальной ориентацией были зафиксированы одинаковые заболевания, встречающиеся довольно редко. До выявления причин состояние заболевших было названо СПИДом. Самый первый больной СПИДом в США (не известной в то время болезнью) был выявлен в 1968 г. в результате анализов замороженных образцов крови и тканей, хранившихся долгое время; это был подросток из Сент-Луиса (Carry et al., 1989). Имеются также ретроспективные данные о случае СПИДа в одной норвежской семье в 1960-х гг. (Froland et al., 1988) и о 25-летнем английском моряке, умершем от ВИЧ-инфекции в 1959 г. [61; С. 28-31].
В зарубежной прессе эти события широко освещались. По дипломатическим каналам информация поступала регулярно политическому руководству нашей страны, а это значит, что с ней знакомились члены и кандидаты в члены Политбюро ЦК КПСС, секретари ЦК КПСС и, конечно, ответственные работники Минздрава СССР. До поры до времени никаких мер не предпринимали. Считалось, что болезнь затрагивает только гомосексуалистов, а эта проблема для советского общества не актуальна.
В 1983 году французскими и американскими исследователями был выявлен вирус, получивший международное название «вирус иммунодефицита человека (ВИЧ)». Естественно, что вскоре появились первые тестсистемы для лабораторной диагностики этого заболевания. С созданием объективного метода исследования постановка диагноза намного упростилась.
Всемирная организация здравоохранения ежеквартально давала сводку о ситуации со СПИДом, сообщала о новых и новых странах, вступающих в эпидемию. Минздрав СССР закупал в ограниченном количестве тестсистемы, спектрофотометры. На базе Центрального института усовершенствования врачей в Москве и институтах в Ленинграде, Минске и Киеве стали готовить специалистов по лабораторной диагностике заболевания. Ведущие центры страны включились в разработку отечественных тестсистем и успешно решили эту проблему. Было организовано 10 лабораторий, а вскоре их число довели до 100.
Отношение к проблеме ВИЧ-инфекции стало резко меняться с марта 1987 года, когда этот диагноз (на довольно поздней стадии) был впервые поставлен нашему соотечественнику. Начатое лечение позволило значительно продлить жизнь пациенту. Первой официальной реакцией на появление вируса в нашей стране можно считать Указ Президиума Верховного Совета СССР «О мерах профилактики заражения вирусом СПИД» от 25 августа 1987 г.[16]
Этот законодательный акт вводил обязательное медицинское освидетельствование на ВИЧ для отдельных граждан по Правилам, устанавливаемым Министерством здравоохранения СССР. В случае уклонения граждан СССР от обязательного освидетельствования предусматривалась возможность их принудительной доставки в медицинские учреждения. Иностранцы и лица без гражданства, уклоняющиеся от освидетельствования, должны были выдворяться за пределы СССР. Также вводилась уголовная ответственность за заведомое подставление другого лица в опасность заражения ВИЧ (ст. 1152 УК РСФСР). Таким образом, первый ответственный законодательный акт, касающийся ВИЧ-инфекции, отражал только интересы общества и носил ограничительный (репрессивный) характер в отношении прав граждан.
В конце 80х годов прошлого века в СССР были зарегистрированы и получили широкую огласку случаи инфицирования детей вирусом иммунодефицита при медицинских манипуляциях (Элиста, Краснодар, Ростов-на-Дону, Волгоград). Общее число зараженных в больницах людей к концу 80х годов составило 255 человек. С этого времени стало уже невозможным рассматривать случаи ВИЧ-инфекции как единичные, попавшие в страну из-за рубежа. Знаковым стал 1989 год. По инициативе тогдашнего министра здравоохранения СССР Е. И.Чазова 10 апреля 1989 года был издан приказ Минздрава СССР «Об организации службы профилактики СПИДа в СССР».
Это было довольно мудрое решение: оно работало на упреждение ситуации. Он поставил задачу: организовать специальную службу по проблеме ВИЧ-инфекции.
В соответствии с упомянутым приказом при Минздраве СССР был создан Комитет по борьбе со СПИДом, его возглавил заместитель министра здравоохранения А.И. Кондрусев. На базе лабораторий ЦНИИ эпидемиологии и 2-й инфекционной больницы г. Москвы был организован Всесоюзный центр по профилактике и борьбе со СПИДом. В союзных республиках стали создаваться республиканские, областные, городские центры аналогичной направленности. Простым доказательством правильности организации службы профилактики СПИДа является тот факт, что центры сохранились и поныне практически во всех бывших союзных республиках. Лихолетье перестройки и всех прочих реформ в новой России не коснулось нашей службы. Она оказалась жизнеспособной.
В апреле 1990 года был принят Закон СССР «О профилактике заболевания СПИДом». В нем появились положения о правах лиц, живущих с ВИЧ/СПИДом. Им было предоставлены права на медицинскую и социальную помощь, бесплатный проезд к месту лечения и обратно, бесплатный отпуск лекарств при амбулаторном лечении (в стационарах лекарства уже были бесплатными), а также пенсионное обеспечение, если инфицирование стало результатом действий медицинских работников. Родители или заменяющие их лица получили право на совместное пребывание с больным человеком в стационаре и получение в связи с этим пособия по временной нетрудоспособности.
В Законе была сформулирована и общая антидискриминационная норма, согласно которой запрещалось увольнение ВИЧ-инфицированных с работы, отказ в приеме их на работу, в детские дошкольные учреждения, учебные заведения. Не допускал Закон ущемления других прав и ограничения законных интересов ВИЧ-инфицированных только на основании наличия у них этого диагноза или заболевания СПИДом, а также жилищных и иных прав и законных интересов родных и близких им людей. Закон СССР 1990 года стал непосредственной реакцией на увеличение в стране числа лиц, живущих с ВИЧ/СПИДом, в том числе и в результате небрежного и недобросовестного от ношения медицинских работников к своим обязанностям. На принятие Закона повлияла и информация о нарушениях прав лиц с ВИЧ/СПИДом и членов их семей. Эти нарушения за частую были вызваны страхом заразиться: у людей не было достоверной информации о реальных путях и способах передачи вируса и мерах профилактики заражения. В результате во втором законодательном акте, касающемся ВИЧ-инфекции, наряду с ограничительными нормами появились и предписания, направленные на защиту прав человека и запрет дискриминации лиц с ВИЧ/СПИДом в разных сферах общественной жизни.
Действующий Федеральный закон от 30 марта 1995 года сохранил преемственность с Законом СССР 1990 года, при этом существенно развив нормы, касающиеся лиц, живущих с ВИЧ/СПИДом, и членов их семей. В Федеральном законе появилась ранее не известная отечественному законодательству норма (ст. 4), устанавливающая гарантии государства по предупреждению распространения ВИЧ-инфекции.
Этот Закон содержит и достаточно широкий круг гарантий, которые обеспечивают права лиц, живущих с ВИЧ/СПИДом, в том числе при обращении за медицинской помощью, а также в сфере трудовых отношений, образования и иных областях общественной жизни. В основе Закона лежит превентивная (по сравнению с ранее действовавшим законодательством) модель государственной политики, предупреждающая распространение ВИЧ-инфекции. В этой модели интересы здравоохранения сочетаются с правами человека. Федеральный закон ориентирует со ответствующие органы исполнительной власти прежде всего на профилактику распространения ВИЧ-инфекции среди всех групп населения, включая лиц, подверженных риску инфицирования ВИЧ. Реализация многих организационных и профилактических мероприятий в России стала возможной в связи с принятием Правительством Российской Федерации Федеральных целевых программ «АнтиВИЧ/СПИД» на 1993–1995 гг., 1996–2000 гг. и 2002–2006 гг., «Неотложные меры по предупреждению распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека» («АнтиВИЧ/ СПИД»), в рамках Федеральной целевой программы «Предупреждение и борьба с заболеваниями социального характера».
Необходимо отметить, что широко афишировавшиеся на протяжении последних 10 лет пессимистические прогнозы и ожидания неконтролируемого, «лавинообразного» развития ВИЧ/СПИДа на данный момент не оправдались. Реальное число зарегистрированных ВИЧ-инфицированных на начало 2005 года оказалось во много раз меньше показателей, рассчитанных на основе экстраполяции значений динамики, имеющей место в России. Прогнозы разных ученых и специалистов (ВОЗ, ЮНЭЙДС, НИИ эпидемиологии и микробиологии им. Гамалеи, ЦНИИ эпидемиологии и др.), сделанные в 2000–2001 годах, оказались несостоятельными. И слава Богу! Думаю, в этом есть и заслуга большой армии отечественных специалистов.
Согласно данным CDC, в США к концу 1990 г. было зарегистрировано 160 тыс. больных СПИДом (рис.4). В Западной Европе СПИД встречается реже, однако в Восточной и Центральной Африке положение значительно хуже: согласно оценкам, от 10 до 20% взрослых африканцев заражены вирусом иммунодефицита (Pekkanen, 1989; Eckholm, Tierney, 1990). Кроме того, из регионов, прежде казавшихся не захваченными этой инфекцией, теперь поступают сведения о повышении ее частоты. Например, в Таиланде ВИЧ-инфекция распространяется невиданными темпами: в Бангкоке, где в конце 1987 г. вирусоносительство среди тех, кто вводит себе наркотики внутривенно, составляло 1%, к середине 1989 г. доля инфицированных достигла 40% (Mann, 1990). Увеличивается также число ВИЧ-инфицированных среди проституток

Рис.4. Динамика заболевших СПИДом
Число больных СПИДом в США в 1981-1990гг. (представлены данные за каждые полгода; данные за вторую половину 1990 г. предварительные)
Источник: MMWR 37 (54): 13, 1989; MMWR 38 (26): 456, 1989; MMWR 38 (51 и 52): 892, 1990; MMWR 39 (26): 452, 1990; MMWR 39 (51 и 52), 1990.
Эти цифры вряд ли дают полную картину эпидемии. Прежде всего даже в США о многих диагностированных случаях СПИДа не сообщают в федеральные центры, отслеживающие распространение болезни (Hopkins, Johnston, 1988; Conway et al., 1989; Laumann et al., 1989; Masterson et al., 1989). Кроме того, в некоторых странах статистические данные о масштабах эпидемии ВИЧ/СПИД, по-видимому, занижаются по политическим или экономическим причинам (например, чтобы избежать сокращения туризма или не повредить престижу страны) (Mann, 1988; Eckholm, Tierney, 1990). Еще один фактор, способствующий занижению данных, связан с тем, что многие случаи СПИДа остаются неопознанными. Так, по «официальным» сводкам на 1 декабря 1998 г. общее число больных СПИДом во всем мире составляло 187 тыс., а согласно оценкам Всемирной организации здравоохранения, их число на самом деле приближалось к 600 тыс.
Даже точный подсчет больных СПИДом не даст полной картины масштабов эпидемии, так как СПИД - это лишь конечная стадия ВИЧ-инфекции. Ниже приведены некоторые сведения о развитии эпидемии ВИЧ/СПИД.
По мнению Службы здравоохранения США 1,5 млн. американцев - бессимптомные носители вируса иммунодефицита, способные передавать его другим людям (Coolfont Report, 1986; MMWR 38:S-4, 1989); предполагается, что общее число больных во всем мире составляет 6-10 млн. (Mann, 1989). [По заниженным оценкам к 2000 г. число носителей вируса иммунофедицита достигнет 15-20 млн. [18; С. 24-35].
Поначалу казалось, что лишь у небольшой части ВИЧ-инфицированных людей, у которых симптомы заболевания отсутствуют, в конечном счете разовьется настоящий СПИД. Однако по данным современных обследований, практически все носители ВИЧ рано или поздно заболевают СПИДом; так будет продолжаться до тех пор, пока не появится эффективный метод лечения. Поскольку в настоящее время СПИД почти всегда приводит к смертельному исходу, перспективы открываются самые мрачные. Согласно некоторым оценкам, к концу века число американцев с диагнозом СПИДа составит от 1 до 2 млн. Установлено, что в различных частях земного шара вирус иммунодефицита передается по-разному. На американском континенте, в Австралии, Новой Зеландии и во многих западно-европейских странах он проникает в организм человека главным образом при гомосексуальных контактах и внутривенном введении наркотиков. В отличие от этого в большинстве стран Африки и Карибского бассейна главную роль в передаче играют гетеросексуальные связи (Institute of Medicine, 1988; Mann, 1989). Сохранится ли это различие дальше или же впоследствии СПИД будет передаваться преимущественно гетеросексуальным путем, в настоящее время сказать нельзя.
Как показано на рис. 5 среди первых 100 тыс. больных СПИДом в США 63% составляли гомо- и бисексуальные мужчины, которые не вводили себе наркотики внутривенно, 19% - гомо- и бисексуалы, практиковавшие внутривенное введение наркотиков, 7% - гетеросексуалы, партнеры которых были больны СПИДом или относились к группе высокого риска, а 3% - люди, заразившиеся при переливании крови или ее препаратов (MMWR 38:561-563, 1989). В Африке число больных СПИДом распределяется поровну между мужчинами и женщинами (Peterman, Curran, 1986). В других частях земного шара по мере расширения эпидемии ВИЧ в статистических данных происходят заметные сдвиги. Например, в Центральной и Южной Америке, где поначалу среди больных СПИДом преобладали мужчины (их было в 3-10 раз больше, чем женщин), это соотношение сильно изменилось, и в некоторых областях число больных мужчин и женщин сравнялось (Hilts, 1989). Хотя вначале СПИД считался болезнью, поражающей главным образом мужчин (гомо- и бисексуалов), теперь стало ясно, что гетеросексуальная передача - явление обычное и что не существует какой-то одной категории населения, которую можно было бы выделить как "группу риска" по этой болезни.
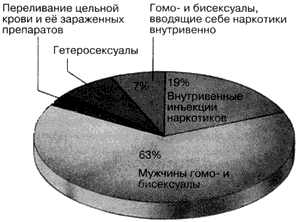
Рис. 5.Группа риска среди ВИЧ-инфицированных
Распределение первых 100 тыс. больных СПИДом в США в зависимости от источника заражения (стотысячный случай был зарегистрирован CDC в июле 1989 г.)
В ранний период ВИЧ-эпидемии СПИД поражал преимущественно бедняков, представителей черной расы и латиноамериканцев, живущих в больших городах, где его распространению способствовали общие иглы для введения наркотиков и беспорядочная половая жизнь (Altman, 1989b; MMWR 38:229-236, 1989; MMWR 39:SS-3, 22-30, 1990). Вначале СПИД был проблемой Нью-Йорка и Калифорнии, теперь эпидемия охватила все штаты и не ограничивается только большими городами (Curran, 1989).[62; С.11-12]
Новые данные свидетельствуют о быстром распространении ВИЧ среди подростков и о равном числе зараженных юношей и девушек (Kolata, 1989; Vermund et al., 1989; Burke et al., 1990). Обследование, проведенное в Нью-Йорке и Майами, показало, что 1% подростков уже инфицирован вирусом СПИДа (CDC, 1989). А среди 1800 подростков Нью-Йорка, сбежавших из дому, инфицированными оказались 7% (Covenant House, 1989). Именно это обстоятельство видный специалист по подростковой медицине д-р Гэри Строкаш считает ужасным, грозящим трагическими последствиями для общества (The New York Times, 8 октября, 1989, Section l,c. 1).[60; С.18]
Таким образом, можно сделать вывод о том, что точное происхождение ВИЧ пока не ясно, однако большинство ученых сходится во мнении, что впервые этот вирус появился в Центральной Африке. Возможно, похожий вирус циркулировал среди обезьян (Вгео, 1986; Kanki et al., 1986; Essex, Kanki, 1988; Smith et al., 1988), а затем инфекция распространилась на людей. Вирусы часто переходят от животных к человеку; это естественный компонент эволюционного процесса, длящегося на протяжении десятков тысяч лет. В наши дни благодаря эффективности транспортных средств экзотические или прежде невыявленные вирусы имеют массу возможностей распространяться в новые для них регионы. Каково бы ни было происхождение ВИЧ, исследование длительно хранившихся замороженных образцов крови показало, что этот вирус существовал в Центральной Африке в 1959 г. (Nahmias et al., 1986). Отсюда он мог быть перенесен через Атлантический океан гаитянами, посещавшими Африку. С Гаити СПИД могли завезти в США либо иммигранты-гаитяне, либо американские гомосексуалы, часто отдыхающие на этом острове. Если это объяснение правильно, то преобладание среди заболевших СПИДом в первые годы мужчин-гомосексуалов случайно, в будущем в России и за рубежом будет гораздо больше больных, инфицированных гетеросексуальным путем.
1.3 Психологические проблемы и нужды ВИЧ-инфицированных людей
ВИЧ-инфицированные люди сталкиваются с рядом психологических трудностей, к повседневными прибавляются проблемы, связанные с болезнью. Осознание того, что ты – носитель опасного и летального вируса, – серьезный стресс-фактор, воздействующий на основные сферы жизни человека: физическую, общественную и психологическую (эмоциональную). На физическом уровне могут появиться болевые ощущения, расстройство желудка, кожные заболевания и нарушение сна. На эмоциональном – подавленность, отчаяние, злость, падение самооценки. На социальном (общественном) – проблемы в общения с родными и близкими, а также стремление избегать других людей, отказ от любого рода деятельности. Инфицированные люди должны получать комплексную помощь, нацеленную на основные проблемы этих трех уровней[52; С. 21-22].
Осознание факта болезни ведет к личному кризису и крушению веры в основные человеческие ценности, мучительному поиску ответов на вопросы бытия: «Выживу ли я и нужен ли я кому-нибудь? Стою ли я чего-то? Каков смысл моего существования?» Обычных мер по преодолению беспокойства и страха смерти не хватает. Для преодоления кризиса используются все данные личного развития. Каждый человек, находящийся в кризисе очень нуждается в присутствии других людей. Шведская ученая Элизабет Кублер-Росс (Elizabeth Kubler-Ross) определила шесть стадий реакции на кризис. Сейчас мы постараемся дать общее представление о них.
1. Шок
Реальность уходит из-под ног. Человек может казаться спокойным снаружи, но внутри ему приходится справляться с беспорядочным потоком мыслей. Обычно эта стадия начинается с того момента, когда человек впервые узнает о том, что он ВИЧ-инфицирован. Очень важно не оставлять его одного, быть с ним, спокойно, без неприязни разговаривать, не критикуя, побуждать его говорить. Медицинским работникам следует больше времени уделять пациенту, рассказывая о его диагнозе, чтобы удостовериться в том, что он понимает результаты теста, ответить на все его вопросы, узнать, что он собирается делать в следующие несколько часов и вкратце обсудить возможности помощи.
2. Отрицание
Человек, оправляясь от шока, не может поверить, что все это происходит с ним. «Это невозможно, это какая-то ошибка» – вот что обычно слышат от ВИЧ-инфицированного человека. Бывает, что пациенты проходят новые тесты под другими именами, следят за врачами. Отрицание – это временная защита, позволяющая накопить энергию как физическую, так и эмоциональную. Она потребуется, чтобы справиться с чувством тревоги, появившимся из-за угрозы жизни. Стадия отрицания может быть опасна в случаях полного отрицания, продолжающегося длительный период, и в случаях отказа пациента от лечения и советов врача.
3. Злость