Больной В., 39 лет. Рост 175см, вес 70кг. Поступил в нефрологическое отделение с жалобами на слабость, недомогание, отёчность лица, изменения в анализах мочи.
Из анамнеза: больным себя считает в течение 15 лет. Впервые изменения в анализах мочи были выявлены случайно, при обращении в поликлинику по поводу ОРЗ. В анализе мочи были обнаружены эритроциты и белок. В дальнейшем больной не лечился. Периодически появлялась отёчность лица, в анализах мочи обнаруживали белок (0,033-0,099 г/л) и эритроциты (до 10 в п/з), в течение последнего года выявлены повышенные цифры креатинина крови. Последнее ухудшение 10 дней назад, после перенесённого ОРЗ, когда появились и стали нарастать вышеперечисленные симптомы.
Объективно при поступлении: состояние удовлетворительное, кожные покровы физиологической окраски, пастозность лица.
При перкуссии сердца границы в пределах нормы. Тоны сердца ясные, ритм правильный, соотношение тонов сохранено, шумов нет. ЧСС = 68 уд. в мин. АД = 120/80 мм.рт.ст. При перкуссии лёгких над всей поверхностью ясный лёгочный тон. В лёгких дыхание чистое, хрипов нет. Живот при пальпации безболезненный, печень не увеличена.
Общий анализ мочи: относительная плотность – 1016, глюкоза – нет, белок – 0,105 г/л, Эритроциты – 25-35 в п/з, Лейкоциты – 1-3 в п/з.
Биохимический анализ крови: общий белок – 66,0 г/л.
Суточная потеря белка: 0,158 г/сут.
МАУ 250 мг/сут
Анализ мочи по Нечипоренко: Эритроциты – 2,0×10³/мл, Лейкоциты – 0,7×10³/мл, цилиндров нет.
Проба Реберга: креатинин крови – 0,170 ммоль/л, клубочковая фильтрация –75 мл/мин., канальцевая реабсорбция – 99%. Суточный диурез 1 500 мл.
СКФ (MDRD) = 40 (мл/мин/1,73 м2)
КОНТРОЛЬНЫЕ ВОПРОСЫ:
1. Выделите синдромы.
2. Сформулируйте предварительный диагноз с обоснованием.
3. Назначьте дополнительные методы обследования и ожидаемые результаты.
4. Назначьте лечение данному пациенту.
Решение
Синдромы:
1. Мочевой синдром: минимальная протеинурия, гематурия.
2. Синдром хронической почечной недостаточности: ↑ креатинина крови, ↓ клубочковой фильтрации, ↓ СКФ. Слабость и недомогание также можно отнести к проявлениям ХПН.
Мочевой синдром и нарастание ХПН нужно расценивать как проявление активности процесса.
Предварительный диагноз:
Хронический латентный гломерулонефрит, активная фаза, ХПН – I ст, ХБП 3.
План обследования:
1. Биопсия почки для определения морфологического варианта гломерулонефрита. Принимая во внимание клинику, на биопсии мы ожидаем увидеть мезангио-мембранозный или мезангио-пролиферативный гломерулонефрит.
2. Провести пробу Зимницкого для определения функций концентрации и разведения; общий анализ крови (наличие анемии).
3. Внутривенная урография для исключения камней в почках, R-признаков хронического пиелонефрита.
4. Для уточнения активности процесса кровь на CОЭ, уровень циркулирующих иммунных комплексов, кровь на иммуноглобулины, титр комплемента, протеинограмма крови (т.к. гломерулонефрит имеет аутоиммунную природу, то в активную фазу в крови повышается уровень ЦИК, иммуноглобулинов, появляется диспротеинемия за счёт увеличения γ-глобулинов и α2-глобулинов, снижается титр комплемента, т.к. иммунные реакции идут с потреблением комплемента, повышается уровень СОЭ).
5. В динамике нужен контроль гематурии, протеинурии, креатинина (возрастание этих показателей свидетельствует об активности процесса). Клиническими признаками активности процесса являются появление и нарастание отёков, нарастание почечной недостаточности.
6. Лечение: Хронический латентный гломерулонефрит не требует активной терапии. Базисные препараты (ГКС, цитостатики) не назначаются. В активную фазу назначают НПВС (индометацин 150 мг/сут.). Эти препараты снижают синтез простогландинов и уменьшают протеинурию за счёт снижения клубочковой фильтрации. Но следует осторожно назначать их при ХПН. С целью нефропротекции назначают иАПФ или БРА-II (под контролем калия крови). Но в случае, если нарастает протеинурия и эритроцитурия, показано назначение ГКС.
Диета с ограничением соли, белка.
Ограничение жидкости (диурез + 300 – 400мл).
Гепарин: 20-30 тыс. ед. сут.
Курантил: 400 – 600 мг/сут.
Леспенефрил (внутрь 1чайная ложка 3 раза в сутки) – лечение ХПН.
При наличии анемии – введение эритропоэтина, при наличии дефицита железа – препараты железа (ферро-градумет 1 драже в сутки).
Препараты для выписки рецептов:
· амоксиклав (табл.)
· амоксициллин (капс.),
· гепарин (флак.),
· ко-тримоксазол (табл.)
· курантил (драже)
· леспенефрил (флак.)
· метипред (флак., табл.),
· нитроксолин (табл.),
· норфлоксацин (табл.),
· офлоксацин (табл.),
· палин (капс.)
· преднизолон (табл.),
· пефлоксацин (абактал) (амп, табл.)
· спарфлоксацин (спарфло) (табл.)
· трентал (амп., капс.)
· хлорамбуцил (драже),
· цефалексин (капс.),
· цефтриаксон (флак.)
· циклофосфамид (флак., табл.),
· ципрофлоксацин (табл.),
· эритропоэтин (амп.)
· 5-НОК (табл.),
Пример выписки рецепта
Rр: Tab. Ofloxacini 0,2
D. t. d. № 10
S. По 1 таблетке×2 раза в день
Рисунок 1.
Строение нефрона
 Рисунок 2
Рисунок 2
Схема строения клубочкового фильтра
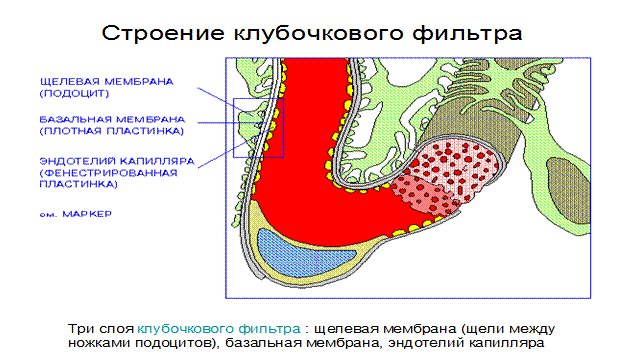
Рисунок 3