Цели занятия.
Учебные:
Знать:
- Определение, этиологию, патогенез, классификацию гломерулонефрита.
- Основные клинические проявления, осложнения, диагностику, лечение и профилактику гломерулонефрита.
- Определение, этиологию, патогенез, классификацию ОПП у детей.
- Основные клинические проявления, осложнения, диагностику, лечение и профилактику ОПП у детей.
- Организация этапов сестринского ухода за ребёнком с заболеваниями почек.
- Оказание медицинской помощи. Тактика медсестры при подозрении на данную патологию.
Основные этапы занятий:
Орг.момент.
Объяснение нового материала.
План лекции:
1. Классификация заболеваний почек.
2. Гломерулонефрит.
Конспект лекции:
Болезни почек делятся на врождённые и приобретённые.
К врождённым относятся наследственные нефриты, пороки развития и повреждения почек при наличии нарушений обмена веществ.
Приобретённые заболевания могут возникать или при наследственной склонности к ним (ГН, тубулоинтерстициальный нефрит, воспаление мочевыделительных путей), или в совсем здоровом организме (физические травмы почек, токсическое их поражение).
Нефрит - первичное заболевание почек на иммунной основе с повреждением всего нефрона. При преимущественном повреждении гломерул говорят о гломерулонефрите, тубулоинтерстициальной ткани - о тубулоинтерстициальном нефрите (при абактериальном характере последнего диагностируют интерстициальный нефрит, выявлении бактериального агента - пиелонефрит). Общее повреждения нефрона (гломерул и тубулоинтерстиция) фигурирует в диагнозе как гломерулонефрит с тубулоинтерстициальным компонентом.
Гломерулонефрит (ГН) - гетерогенная группа иммуно-воспалительных заболеваний преимущественно клубочкового аппарата почек с разной клинико-морфологической картиной, течением и последствиями. На сегодняшний день вместо ГН чаще используют термин гломерулопатии для обозначения совокупности различных морфологических вариантов ГН и мембранозных нефропатий.
Классификация:
А. Острый гломерулонефрит:
По синдромам:
-с нефритическим;
-с нефротическим;
-с изолированным мочевым синдромом;
-с нефротическим синдромом, гематурией, гипертензией;
По активности процесса:
-период начальных проявлений;
-период разгара;
-период обратного развития;
-переход в хронический ГН;
По функциональному состоянию почек:
-без нарушения функции почек;
-с нарушением функции почек;
-острая почечная недостаточность (ОПН (острое повреждение почек));
Б. Хронический гломерулонефрит:
По формам:
-нефротическая;
-гематурическая;
-смешанная;
По активности процесса:
-период обострения;
-период частичной ремиссии;
-период полной клинико-лабораторной ремиссии;
По функциональному состоянию почек:
-без нарушения функции почек;
-с нарушением функции почек;
-хроническая почечная недостаточность (ХПН (хроническое повреждение почек));
В. Подострый (злокачественный, быстропрогрессирующий) гломерулонефрит:
По функциональному состоянию почек:
-с нарушением функции почек;
-хроническая почечная недостаточность.
ГН чаще возникает у детей от 5 до 12 лет.
Продолжительность острого ГН ограничивается 1 годом от начала заболевания, при давности процесса более 3-х месяцев говорят о тенденции к затяжному течению, более 6-ти месяцев - о затяжном течении, более 1 года - о переходе в хронический ГН (иногда выделяют первично-хронический вариант, когда ГН выявляется случайно). Быстропрогрессирующий (злокачественный) ГН характеризуется сверхвысокой активностью заболевания, сопровождающегося прогрессирующим падением функции почек, гипертензией, анемией, развитием терминальной уремии в сроки до нескольких месяцев.
Главные причины ГН - нефритогенные штаммы 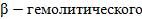 стрептококка группы А.
стрептококка группы А.
Факторы, способствующие развитию заболевания: действие влажного холода, травма поясничной области, чрезмерная инсоляция, повторное введение вакцин и сывороток, непереносимость ЛВ, наследственность.
Клинические проявления острого гломерулонефрита.
Начальный период чаще проявляется через некоторое время (2-6 нед.) после перенесённой острой инфекции. В первые дни заболевания появляются общие симптомы: ухудшение общего состояния, слабость, утомляемость, головная боль, тошнота, рвота, снижение аппетита, повышение температуры до 38 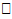 , малое количество выделений за сутки мочи, пастозность лица. Затем появляется бледность лица, отёк тканей становится распространённым, изменяется цвет мочи - ржавый. Иногда могут появляться симптомы почечной эклампсии: резкая головная боль, внезапная рвота, нарушение сознания, резкое повышение АД, снижение зрения, судороги.
, малое количество выделений за сутки мочи, пастозность лица. Затем появляется бледность лица, отёк тканей становится распространённым, изменяется цвет мочи - ржавый. Иногда могут появляться симптомы почечной эклампсии: резкая головная боль, внезапная рвота, нарушение сознания, резкое повышение АД, снижение зрения, судороги.
Период разгара характеризуется синдромами:
1. Синдром острого поражения почечных клубочков (мочевой) - нарушение мочевыделения - олигурия, анурия, патологические изменения мочи - протеинурия, гематурия, цилиндрурия.
Олигурия - суточный диурез уменьшается до 80-100 мл, относительная плотность высокая (1040-1050 и больше).
Иногда наблюдается полная задержка мочи - анурия.
Протеинурия - уровень белка колеблется от 1% до 30 % и больше. За сутки с мочой может выделяться 1-2 г белка и больше.
Гематурия - микрогематурия, когда количество эритроцитов не более 20-40 в поле зрения. В первые дни заболевания может проявиться макрогематурия, которая меняет цвет мочи на цвет «мясных помоев».
Цилиндрурия проявляется чаще гиалиновыми (до 5-8 в поле зрения), реже зернистыми, эпителиальными и воскообразными (3-5 в поле зрения).
2. Отёчный синдром - отёк возникает в первые дни ГН, на 3-4 день он распространяется. Наблюдается отёк лица, век с утра, потом отёк прогрессирует и распространяется по всему телу, появляется жидкость в плевральной, брюшной, перикардиальной полостях. Отёки плотные, жидкость богата белком и NaCl.
3. Сердечно-сосудистый синдром - повышение АД на 30-40 мм.рт.ст., расширение границ сердца, ослабление тонов сердца, систолический шум.
4. Мозговой синдром - показатель тяжёлой формы заболевания. Проявляется резкой головной болью, бессонницей, вялостью, судорогами. У детей раннего возраста возникает азотемическая и ацидотическая интоксикация, следствием чего может быть синдром поражения пищеварительной системы: снижение аппетита, тошнота, рвота, боль в животе, увеличение печени и селезёнки.
Период разгара длится до 4-х недель, период обратного развития процесса до 2-3 месяцев и больше.
Клинически выделяют:
- Изолированный мочевой синдром - мочевой синдром без экстраренальных проявлений;
- Нефритический синдром - экстраренальные проявления (умеренно выраженные отеки и/или гипертензия) и мочевой синдром в сочетании с нормальной или минимально измененной протеинограммой;
- Гематурическая форма - мочевой синдром с преобладанием гематурии;
- Нефротический синдром (при остром ГН) или ф орма (при хроническом ГН) - клинико-лабораторный симтомокомплекс, характеризующийся протеинурией более 1 г/сутки (2-3 г/сутки), выраженными отеками. Нефротический синдром как отдельное заболевание включено в номенклатуру болезней, травм и причин смерти ВОЗ.
Диагностика.
Учитывают клинические критерии; лабораторные и биологические изменения со стороны крови: умеренная нормохромная анемия, увеличение СОЭ, эозинофилия, иногда нейтрофильный лейкоцитоз, тромбоцитопения, умеренная гипопротеинемия, диспротеинемия, гиперхолестеринемия, гиперлипидемия, увеличение мочевины и креатинина, снижение клубочной фильтрации, повышение уровня NaCl, повышение титра антистрептококковых антител (АСЛ-О); анализы мочи: эритроцитурия (макрогематурия, микрогематурия; значительная -> 100 эритроцитов в поле зрения, умеренная - 25-100 эритроцитов в поле зрения, незначительная - <15-20 эритроцитов в поле зрения), гемоглобинурия, абактериальная лейкоцитурия, изменение удельного веса (гиперстенурия при значительной протеинурии или макрогематурии, гипостенурия при нарушении функции почек), цилиндрурия; анализ мочи по Зимницкому.
Инструментальные исследования:
- обязательные: контроль артериального давления, контроль веса тела, проба Мак-Клюра, исследование глазного дна, ЭКГ, УЗИ мочевой системы с импульсной допплерометрией, УЗИ органов брюшной полости, рентгенологическое исследование костей, легких, радионуклидные исследования - по возможности (косвенная ренангиография, динамическая и статическая реносцинтиграфия), биопсия почки пункционная (желательно);
- вспомогательные: суточный мониторинг артериального давления, функциональные исследования мочевого пузыря (по необходимости), ЭЭГ, ФКГ, эхокардиография с оценкой функционального состояния, УЗИ костей, экскреторная урография - в период ремиссии, микционная цистография - в период ремиссии (по необходимости), гепатобилисцинтиграфия, аудиограмма, биопсия синовиальной оболочки.
Консультации специалистов: оториноларинголога, окулиста, стоматолога, при необходимости - гастроэнтеролога, инфекциониста, кардиолога, гематолога, эндокринолога, уролога, гинеколога, других.
Лечение.
Терапевтическая тактика при ГН включает базисную терапию, патогенетические и симптоматические средства.
Общепризнанным является использование в дебюте ОГН базисной терапии (режим, диета, антибиотики, антигистаминные препараты, витамины). Больным с отеками и АГ рекомендуется строгий постельный режим. При улучшении самочувствия и нормализации АД режим постепенно расширяют.
Диета зависит от выраженности отеков, АГ и функционального состояния почек. Необходимо ограничить прием поваренной соли на период отечного синдрома (диета № 7). Количество жидкости рассчитывается прибавлением 0,3-0,5 л или 0,25 л/м2 к величине предшествующего диуреза. При олигурии, нарушении функции почек рекомендуется диета № 7а (без соли и мяса). При ликвидации экстраренальных проявлений и значительном улучшении мочевого синдрома добавляют соль, начиная с 1 г/сут. При хорошей переносимости количество соли увеличивают на 1 г в неделю до 3 г/сут. Через 6–8 недель от дебюта ГН назначают диету № 5. Из питания исключают крепкие мясные и рыбные бульоны, копчености, консервы, острые пряности, цитрусовые, малину, шоколад. В основе диеты при гломерулонефрите у детей: отварные протертые овощи; фрукты и сухофрукты; каши; молоко, добавленное в каши, чай; небольшое количество сливочного масла. Такая диета рекомендуется в течение одного года после выписки ребенка из стационара.
При изолированном мочевом синдроме обычно нет необходимости ограничивать режим и диету. Обычно назначают диету № 5.
Антибактериальная терапия показана прежде всего больным с острым постстрептококковым ГН. Однако, учитывая сложность определения этиологической сущности ОГН, антибиотики в средневозрастных дозировках назначают всем больным данным заболеванием на 7-14 дней. Предпочтение отдается защищенным пенициллинам (амоксиклав, аугментин), макролидам (кларитромицин), цефалоспоринам ІІ поколения (цефуроксим).
К базисной терапии относятся также витамины группы В, С, А, Е. Антигистаминные препараты предлагается назначать лишь при отягощенном аллергологическом анамнезе.
Симптоматическая терапия п ри ГН включает гипотензивные и мочегонные средства. При ОГН гипотензивная терапия показана только при выраженной АГ. Рекомендуют нифедипин сублингвально (1,0-1,5 мг/кг в сутки в 3-4 приема до стойкой нормализации АД с последующим постепенным снижением дозы до полной отмены препарата). В случае стойкой АГ эффективным является назначение ингибиторов ангиотензинпревращающего фермента (эналаприл), у подростков - блокаторов рецепторов ангиотензина II (лозартан).
Диуретики назначают при выраженных отеках, олигурии, АГ, ангиоспастической энцефалопатии, признаках сердечной недостаточности. Предпочтительны петлевые диуретики (фуросемид, гидрохлортиазид). Дозу препаратов подбирают в зависимости от эффекта. Так, фуросемид назначают в стартовой дозе из расчета 1–2 мг/кг массы. Препараты проявляют наибольшее диуретическое действие в первые 3–5 дней применения, затем эффект нередко снижается, что требует смены лекарственных средств либо прерывистого режима их применения. Дополнительно к салуретикам назначают калийсберегающие диуретики (спиронолактон). Лучше действуют сочетания из различных диуретических препаратов (триампур). При применении мочегонных препаратов нужно помнить, что подбор дозы и пути введения проводятся индивидуально в зависимости от состояния ребенка, ответа на инициальную дозу, при отсутствии эффекта от препарата увеличивать дозу нужно постепенно, под контролем диуреза, гематокрита, уровня калия крови, ЭКГ.
С целью форсирования диуреза при значительном отечном синдроме проводится инфузионная терапия (реосорбилакт, физиологический раствор, 5% раствор глюкозы), в конце которой внутривенно вводится фуросемид. При рефрактерных к фуросемиду отеках у детей с нефротическим синдромом назначают 20% раствор альбумина из расчета 0,5-1 г/кг. При исчерпанных возможностях диуретической терапии возможно использование ультрафильтрации.
Патогенетическая терапия является строго индивидуальной с учетом формы заболевания. Из патогенетических средств рекомендуются антикоагулянты (отдают предпочтение низкомолекулярным гепаринам - фраксипарин, фрагмин), дезагреганты, кортикостероиды, цитостатики. Курс терапии составляет 2-4 нед.
Основой патогенетического лечения нефротического синдрома является иммуносупрессивная терапия. В качестве иммуносупрессивных препаратов используют традиционные неселективные препараты (глюкокортикоиды, цитостатики) и селективные иммунодепрессанты (циклоспорин А, мофетила микофенолат) в зависимости от клинико-морфологического варианта заболевания.
В тяжелых случаях проводят процедуры по искусственной очистке крови.
Контроль АД, пульса, частоты дыхания, анализов крови и мочи.
В течение года ребенок не посещает уроки физкультуры и освобождается от всех прививок. Дети-аллергики не вакцинируются и дальше.
Диспансерное наблюдение детей с ГН проводится нефрологом и/или педиатром, семейным врачом на протяжении 5 лет после достижения ремиссии. После этого срока с диспансерного учета не снимаются пациенты с нефротическим синдромом и ХГН.
Закрепление материала.
Задание для проверки:
Мини контрольная работа.
1. Назовите клинические синдромы (формы) острого гломерулонефрита (ОГН).
2. Какой анализ мочи является главным после общего при ОГН?
3. Что в себя включает патогенетическая терапия ОГН?
4. С какой целью назначаются диуретики? Назовите несколько препаратов.
Тестовые задания.
1.Мальчик 10-ти лет госпитализирован в нефрологическое отделение. Врач назначил исследование мочи по Зимницкому. Сколько емкостей должна подготовить медицинская сестра?
A. 4
B. 6
С. 8
D. 10
E. 12
2. Девочка 11 лет неделю назад переболела ангиной. За три дня до прибытия в больницу у нее появилась слабость, вялость, головная боль, отеки под глазами. Объективно: кожа бледная, отеки на голенях, АД-150/100 мм рт. ст. Живот мягкий. При проведении медсестринского обследования Вы обнаружили такие проблемы, как: уменьшение количества мочи и преобладание ночного диуреза над дневным. Дайте определение этим понятиям?
A. Никтурия, олигурия.
B. Полиурия, бактериурия.
C. Цилиндрурия, гематурия.
D. Анурия, бактериурия.
E. Лейкоцитурия, протеинурия.
3. Мать девочки 3 лет жалуется на снижение аппетита, повышение температуры тела, слабость, вялость ребенка. Месяц назад переболела ангиной. В течение последней недели выделяется моча цвета “мясных помоев”. При осмотре: кожа и видимые слизистые оболочки бледные. Отеки на лице. Миндалины увеличены, рыхлые, t-37,8 С. Тоны сердца приглушены, ритмичные. Ps-105/мин. АД-100/50 мм рт. ст. Над легкими выслушивается везикулярное дыхание. Укажите метод лабораторной диагностики для определения выделительной и концентрационной функций почек.
A. Анализ мочи по Нечипоренко.
B. Анализ мочи по Зимницкому.
C. Общий анализ мочи.
D. Анализ мочи по Амбурже.
E. Анализ мочи по Аддис-Каковскому
4. Медицинская сестра детского отделения по назначению врача должна собрать у мальчика 6 лет мочу для общего анализа. Когда медицинская сестра проведет сбор мочи на исследование?
A. После дневного сна
B. Вечером перед сном
C. После завтрака
D. Утром, сразу после сна
E. После обеда
Задание на дом.
Выучить:
1. 367-370, Запруднов А.М. Педиатрия с детскими инфекциями: учеб. для студ.учреждений сред. проф. образования.- М.: ГЭОТАР-Медиа, 2012.- 560с.
2. Конспект лекции.
Студент должен уметь рассказать:
- О гломерулонефрите у детей.
- Об ОПП.
- Об организации ухода за ребёнком с данной патологией.