Орг.момент.
План лекции:
Бронхиальная астма.
Конспект лекции:
Бронхиальная астма - хроническое аллергическое воспаление дыхательных путей, характеризуется приступами удушья или экспираторной одышкой в связи с нарушением проходимости бронхов.
Этиология:
Современные исследователи предлагают выделять 2 группы факторов:
1. Факторы риска, обусловливающие возникновение астмы:
- генетически обусловленная восприимчивость к аллергическим заболеваниям;
- аллергены, которые сенсибилизируют дыхательные пути и вызывают начало болезни;
- благоприятные факторы:
· курение;
· загрязнение окружающей среды;
· респираторные вирусные инфекции;
· вредные антенатальные факторы и перинатальная патология.
2. Факторы риска, которые вызывают повторные обострения болезни, являются:
- аллергены;
- холодный воздух;
- физическая нагрузка;
- респираторные вирусные инфекции;
- метеорологические;
- чрезмерные эмоциональные нагрузки, стрессы.
Классификация.
1. По форме:
- атопическая (экзогенная), которая возникает под влиянием неинфекционных ингаляционных аллергенов (аллергенов животного и растительного происхождения, а также некоторых простых химических соединений) у детей с атопической конституцией;
- инфекционно-аллергическая (эндогенная), при которой триггером начала и последующих обострений болезни выступают антигены возбудителей острых, рецидивирующих и хронических инфекций респираторного тракта;
- смешанная, при которой развитие и дальнейшее течение заболевания происходит как под действием инфекционных, так и неинфекционных факторов.
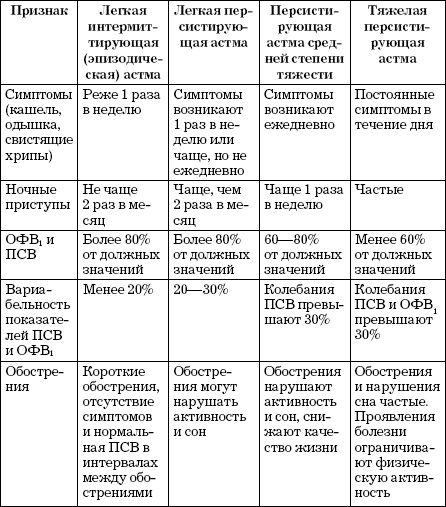
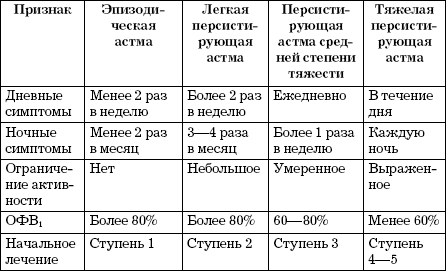
2. По тяжести течения заболевания (оценивается до начала лечения и с учетом начальной терапии):
|
|
- Степень 1 - интермиттирующая бронхиальная астма.
- Степень 2 - легкая персистирующая бронхиальная астма.
- Степень 3 - среднетяжелая персистирующая бронхиальная астма.
- Степень 4 - тяжелая персистирующая бронхиальная астма.
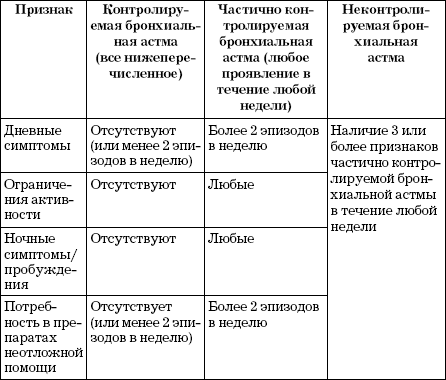
3. По степени контроля:
- контролируемая БА;
- частично контролируемая БА;
- неконтролируемая БА.
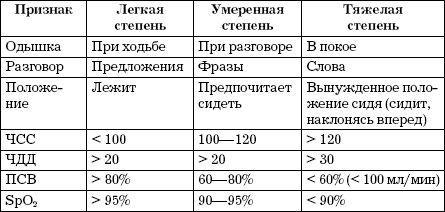
4. По фазам течения:
- легкая степень;
- умеренная степень;
- тяжелая степень.
5. По периоду заболевания:
- период обострения;
- период ремиссии.
6. По осложнениями заболевания:
- легочное сердце (острое, подострое, хроническое);
- хроническая эмфизема легких;
- пневмосклероз;
- сегментарный или полисегментарной ателектаз легких;
- интерстициальная, медиастинальная или подкожная эмфизема;
- спонтанный пневмоторакс;
- астматический состояние и асфиксическое синдром;
- неврологические осложнения (беталепсия - эпизоды кратковременной потери сознания на высоте кашля или приступа при тяжелой астме; судорожный синдром, гипоксическая кома);
- эндокринные расстройства (задержка и отставание физического и полового развития, при гормонозависимых астме при длительной системной терапии ГКС - синдром Иценко-Кушинга, трофические нарушения, миопатические синдром, остеопороз, осалгии, стероидный диабет и т.д.).
Основные диагностические критерии:
1) клинические критерии:
- типичные повторные приступы удушья, преимущественно в ночное и утреннее время - затруднен выдох и сухие свистящие хрипы над всей поверхностью грудной клетки, чаще дистанционные, которые слышны на расстоянии;
|
|
- клинические эквиваленты типового приступа удушья - эпизоды затрудненного свистящего дыхания с удлиненным выдохом (wheezing) и приступ спазматического cухого кашля, которые приводят к острому вздутию легких и затруднению выдоха; у детей раннего возраста - 3 и более в год рецидивов бронхообструктивного синдрома, или синдрома псевдокрупа, или wheezing, или немотивированного приступообразного кашля (период приступа нередко начинается с таких предвестников: ребенок становится раздражительным, возбужденным, нарушается сон, временами наблюдается головная боль, усталость, изменения настроения, частыми из которых являются депрессия и тревожные предчувствия. У определенной группы пациентов усиливаются невротические симптомы: тик, логоневроз. Возникают чихание, серозные выделения из носа. Иногда зуд и жжение в горле, покашливание, часто превращаются в приступообразный кашель. Нередко чешутся глаза и кожа);
- после периода предвестников наступает типичный приступ удушья с выраженной экспираторной одышкой, у детей раннего возраста - смешанная с преобладанием экспираторного компонента (выдох сопровождается свистящими хрипами, которые слышны на расстоянии. Пытаясь облегчить дыхание, ребенок принимает вынужденное положение. Он сидит, наклонившись вперед и, опираясь на руки, пытается зафиксировать плечевой пояс и выдохнуть. Речь больного затруднена. Он произносит короткие отдельные фразы, беспокойный, испуганный. Лицо бледное с цианотичным оттенком. В акте дыхания принимают участие вспомогательные мышцы плечевого пояса, спины, брюшной стенки, раздуваются крылья носа, втягиваются на вдохе межреберные промежутки и надключичные ямки. Наблюдается сухой кашель, при котором мокрота почти не выделяется. Дыхание замедляется);
|
|
- симметричное вздутие грудной клетки, особенно в верхних отделах, втяжение межреберных промежутков, в тяжелых случаях - трахео-стернальная ретракция;
- коробочный оттенок перкуторного тона, или коробочный тон;
- диффузные сухие свистящие хрипы на фоне жесткого или ослабленного дыхания, у детей раннего возраста - сочетание диффузных сухих свистящих и разнокалиберных влажных малозвучных хрипов (влажные хрипы на вдохе, сухие хрипы на выдохе);
Сухой кашель становится продуктивным, выделяется густая, вязкая мокрота. Происходит обратное развитие (завершение) приступа.
После каждого приступа обязательно наблюдают явления послеприступного бронхита, которые продолжаются от 1-3 дней до 1-3 нед. и дольше.
Тяжелый приступ бронхиальной астмы, который длится более 6 ч на фоне резистентности к бронхолитической терапии, до недавнего времени трактовали как астматичным состоянием. Сегодня пользоваться этим термином не рекомендуют.
2) анамнестические критерии:
- периодичность возникновения астматических симптомов, часто сезонный характер обострений астмы;
- развитие проявлений астмы преимущественно в ночное и утреннее время, у детей раннего возраста связь возникновения признаков астмы со временем суток часто отсутствует;
- чувство сжатия в грудной клетке;
- появление вышеуказанных признаков во время пребывания в атмосфере аэроаллергенов, поллютантов, на фоне респираторных инфекций, после физической или психо-эмоциональной нагрузки, а также действия других факторов, исчезновение симптомов астмы после прекращения контакта с причинно-значимым аллергеном;
- сопутствующие проявления атопии (аллергическая ринит, атопический дерматит, дермореспираторний синдром, пищевая аллергия), которые задолго предшествуют начальным признакам астмы;
- отягощенный по атопии семейный анамнез.
Вспомогательные критерии:
1) рентгенологические критерии:
- во время приступа - признаки острой эмфиземы: повышенная прозрачность обоих легких, фиксация грудной клетки в инспираторной позиции, горизонтальное расположение ребер, расширение межреберных промежутков, низкое стояние, уплощение и малая подвижность диафрагмы;
- в период ремиссии - признаки хронического бронхита: диффузное усиление легочного рисунка, увеличение, усиление и неструктурированность корней легких; при прогрессировании процесса - проявления хронической эмфиземы: грудная клетка бочкообразной формы с расширением переднего средостения и уменьшением сердечной тени; при легком течении любые рентгенологические изменения часто отсутствуют;
2) функциональные критерии (учитываются у детей, чаще старше 5 лет, способны правильно выполнить стандартные инструкции исследователя):
- обструктивный тип вентиляционных нарушений по показателям ФВД (спирометрии - форсированная жизненная емкость легких (ФЖЕЛ) и объем форсированного выдоха (ОФВ1) более 80%, ОФВ1/ФЖЕЛ (индекс Тиффно) более 80%, по ПОСВ более 80%; пикфлоуметрии – пиковая объемная скорость выдоха (ПОСВ) более 80% от должных величин);
- суточные колебания (дневной разброс) величин ПОСВ более 20%;
- наличие гиперреактивности бронхов по данным спирометрии, пневмотахометрии, пикфлоуметрии, велоэргометрии с использованием провокационных проб с бронхоконстрикторами (гистамин, метахолина, ацетилхолин, гипертонический раствор натрия хлорида) или с физической нагрузкой (только при стационара у детей с нормальной функцией легких)
3) лабораторные критерии:
- повышенный уровень эозинофилии крови;
- аллергологические критерии:
- повышенный уровень эозинофилов в мокроте и носовой слизи;
- повышенный уровень общего иммуноглобулина Е (Ig E) в сыворотке крови
- положительные результаты скарификационных кожных проб (прик-тестов) в возрасте старше 5 лет (свидетельствуют об атопическом статусе, для диагностики бронхиальной астмы малоинформативны, но помогают определить факторы риска и триггеры, которые используют для рекомендаций по контролю за факторами окружающей среды; возможны ложные положительные и отрицательные результаты);
- повышенные уровни аллергенспецифических Ig E в сыворотке крови (проводится у детей любого возраста, по информативности не превышают кожные тесты).
Лечение бронхиальной астмы
Современные препараты для лечения этого заболевания делятся на несколько групп:
· симптоматические;
· базисные.
Первая группа предназначена для снятия спазма бронхов и свободного прохождения воздуха через дыхательные пути (бронхолитики - препараты, оказывающие бронхорасширяющее действие: вентолин, беротек, сальбутамол.). Сюда относят средства, которые принимают в качестве неотложной помощи при астматическом приступе, чтобы дать возможность человеку нормально дышать. Препараты используют только по мере необходимости, но никак не в качестве профилактики.
Вторая группа лекарств направлена на ликвидацию хронического воспалительного процесса, восстановление проходимости бронхов, удаления аллергена из организма, предотвращение развития повторных обострений болезни и достижения ремиссии. Применяется несколько групп препаратов: антигистаминные средства (тавегил, супрастин, кларитин, лоратадин и др.); кромоны (кетопрофен, кромогликат и др.), холиноблокирующие и антилейкотриеновые препараты (лукаст, монтелукаст, аколат, сингулар) - они не влияют на просвет бронхов и не купируют приступ. Эти лекарственные средства снижают индивидуальную чувствительность организма ребенка к аллергенам; антибиотики (для санации хронических очагов инфекции). Могут назначаться и гормональные препараты для лечения воспаления в бронхах и предупреждения обострения астмы. Эти средства предназначены для постоянного лечения или профилактики приступов бронхиальной астмы. В отличие от первой группы они не оказывают мгновенного действия на снятие спазма бронхов и не снимают удушье. Противовоспалительные препараты обычно принимаются довольно длительный период времени. Результат от приема базисных препаратов появляется далеко не сразу, а только спустя 2-3 недели постоянного лечения.
Программа лечения должна быть: длительной, этапной, дифференцированной в зависимости от степени тяжести и индивидуальных особенностей болезни у каждого ребенка.
В международном консенсусе «Глобальная стратегия по лечению и профилактике бронхиальной астмы» и согласно приказу МЗ для длительного лечения бронхиальной астмы рекомендуется использовать ступенчатый подход к терапии бронхиальной астмы, в котором степень тяжести БА определяет состав терапии.
| Степень тяжести астмы | Профилактические препараты длительного назначения | Препараты для оказания неотложной помощи |
| Ступень 1 Интермитирующая астма | Базисная терапия (ИГКС - ингаляционные глюкокортикостероды) не применяются | Бронходилятаторы короткого действия: § - Ингаляционные В2 - агонисты (вентолин) При наличии симптомов не больше 1 раза в неделю |
| Ступень 2 Легкая персистирующая астма | Ежедневно: § ИГКС в низких суточных дозах или § Антагонисты лейкотриеновых рецепторов | Бронходилятаторы короткого действия: § - Ингаляционные В2 - агонисты (вентолин) не больше 3-4 раз в сутки |
| Ступень 3 Средней тяжести персистирующая астма | Ежедневно: § ИГКС в низких суточных дозах § В2 - агонисты пролонгированного действия или § ИГКС в низких суточных дозах § Антагонисты лейкотриеновых рецепторов | Бронходилятаторы короткого действия: § - Ингаляционные В2 - агонисты (вентолин) при необходимости или не больше 3-4 раз в сутки |
| Ступень 4 Тяжелая персистирующая астма | § ИГКС в средних - высоких суточных дозах + § В2 - агонисты пролонгированного действия + § Антагонисты лейкотриеновых рецепторов | При необходимости: Бронходилятаторы короткого действия: § - Ингаляционные В2 - агонисты (вентолин) |
Закрепление материала.
Задание для проверки:
Мини контрольная работа.
1. Перечислите вспомогательные функциональные критерии бронхиальной астмы.
2. Для чего предназначены базисные средства лечения бронхиальной астмы?
3. Перечислите основные бронхолитики.
4. В чем заключается базисная терапия легкой персистирующей бронхиальной астмы?
Тестовые задания.
1.К вам обратился ребенок 10-ти лет с жалобами на удушье, приступообразный назойливый кашель, который чаще всего усиливается ночью. Объективно - эмфизематозное вздутие грудной клетки; аускультативно - разнокалиберные сухие свистящие хрипы. Вы заподозрили бронхиальную астму. Какие дополнительные методы обследования помогут оценить функцию внешнего дыхания?
A. Бронхоскопия
B. Рентгенологическое обследование органов грудной клетки
C. Общий анализ крови
D. Спирометрия
E. Общий клинический анализ мокроты
2. При осмотре у ребенка 4 лет наблюдаются: кожа лица бледная с цианотичным оттенком, испуг в глазах, экспираторная одышка с дистанционными свистящими хрипами. Хрипы слышны на расстоянии. Грудная клетка вздута. Укажите заболевание, для котрого характерны приоритетные проблемы пациента.
A. Острый бронхит
B. Стрептококковая невмония
C. Бронхиальная астма
D. Стафилококковая пневмония
E. Хронический бронхит.
3. На диспансерном учете находится ребенок 8 лет с диагнозом бронхиальная астма. Болеет с 2-летнего возраста, приступы болезни наблюдаются часто. Какие симптомы позволяют Вам диагностировать у ребенка хроническую дыхательную недостаточность?
А. Деформация грудины по типу «куриная грудь"
B. "Сердечный горб"
C. Концевые фаланги в виде барабанных палочек и ногти в виде часовых стекол
D. Геморрагии на коже
E. Увеличение периферических лимфоузлов
4. На диспансерном учете находится ребенок 8 лет с диагнозом бронхиальная астма. Болеет с 2-летнего возраста, приступы болезни наблюдаются часто. Какие симптомы позволяют Вам диагностировать у ребенка хроническую дыхательную недостаточность?
А. Деформация грудины по типу «куриная грудь"
B. "Сердечный горб"
C. Концевые фаланги в виде барабанных палочек и ногти в виде часовых стекол
D. Геморрагии на коже
E. Увеличение периферических лимфоузлов
Задание на дом.
Выучить:
1. 249-258, Запруднов А.М. Педиатрия с детскими инфекциями: учеб. для студ. учреждений сред. проф. образования.- М.: ГЭОТАР-Медиа, 2012.- 560с.
2. Конспект лекции.
Студент должен уметь рассказать:
- О бронхиальной астме.
- Об организации ухода за ребёнком с данной патологией.
Приложение № 1
Классификация по тяжести течения до начала лечения
Классификация по тяжести течения с учетом начальной терапии
Классификация по степени контроля

Классификация по фазам течения