Защитные механизмы организма.
1.Первый анатомический барьер – кожа и слизистые оболочки.
Не только их целостность, но и выделяемый потовыми, сальны-
ми железами секрет защищает организм от внедрения микро-
бов.
2. В ответ на проникновение возбудителей активизируются
местные защитные барьеры:
- лимфатические сосуды и узлы;
- образование инфильтрационного(лейкацитарного) вала,
который отделяет очаг воспаления от нижележащих тканей
- разрастание соединительной ткани вокруг воспаления
(грануляционный вал).
3. Активизируется нормальная флора человека по отношению
к новым микроорганизмам.
4.В борьбе с возбудителем большое значение имеет состояние
организма. При полноценном витаминизированном, белковом питании организм более устойчив к инфекции
(происходит выработка иммунных тел).
5. Фагоцитоз, который происходит в очаге воспаления при учас-
ции лейкоцитов.
Маркер инфекционного процесса – С-реактивный белок, его
повышение свидетельствует об бактериальной этиологии воспа-
лительного процесса.
Клинические признаки.
В зависимости от тяжести течения различают:
· Местный гнойный процесс.
· Гнойно-резорбтивную лихорадку.
· Сепсис.
Местный гнойный процесс.
Боли, местное повышение температуры, отёк, гиперимия, нару-
шение функции.
Гнойно-резорбтивная лихорадка.
(Нормальная реакция нормального организма на очаг местной
гнойной инфекции). Характеризуется выраженной общей реак-
цией организма на местный гнойный процесс и проявляется:
повышением температуры, ухудшением самочувствия, недомо-
ганием, головной болью, потерей аппетита, тахикардией, сниже-
нием АД.
В крови:лейкоцитоз, сдвиг формулы влево, увеличение СОЭ,
анемия.
Сепсис.
В отличие от гнойно-резорбтивной лихорадки, это заболевание,
утратившее зависимость от гнойного очага и характеризуется
бактериемией и гнойными метастазами в различные органы и
ткани.
Вначале проявляется симптомами гнойно-резорбтивной лихо-
радки, однако нет улучшения после ликвидации местного гной-
ного очага. В дальнейшем присоединяется вялость, апатия,
адинамия, ознобы, проливной пот, нарастает истощение, темпе-
ратура тела реметирующая. Наблюдается тошнота, повторная
рвота, поносы. Выражены рас-ва всех видов обмена. Появляются
пролежни.
Различают следующие формы сепсиса:
- септицимия (без метастазов, т.е. нет гнойников во внутренних
органах. Бактерии и их токсины циркулируют в крови, на первый
план выступает интоксикация организма, температура посто-
янная;
- пиемия (протекающая с гнойными метастазами, т.е. появляются
гнойники в различных органах и тканях). Бактерии из гнойного
очага периодически поступают в кровь и фиксируются в различ-
ных органах, образуя новые гнойные очаги(метастазы);
- септикопиемия (протекает в виде септицимии и пиемии).
Помнить, что у ослабленных б-х общая реакция организма на
инфекцию м.б. слабо выражена, температура субфебрильная с суточными колебаниями в пределах 1град. И даже появление
отдельных гнойных метастазов у таких б-ных не сопровождается
заметными клиническими симптомами.
Принципы лечения б-ных с гнойно-хирургической инфекцией.
Местное лечение:
1.Экстренное вскрытие гнойника и адекватное дренирование.
2.Местное антисептическое воздействие (с учётом течения фаз
раневого процесса).
3.Создание функционального покоя поражённой области
(иммобилизация).
Общее лечение:
1.Антибактериальная терапия. Способы введения: перорально,
в/м, в/в, лимфотропное введение – вводят антибиотики в зону
максимального расположения лимфатических капилляров (в
межпальцевой промежуток стопы или кисти).
2.Дезинтоксикационная терапия:
- обильное питьё;
- инфузионная терапия (кристаллоидные и коллоидные р-ры,
плазма, альбумины);
- форсированный диурез (управляемая гемодилюция).
- методы экстракорпоральной детоксикации:
а) гемосорбция, плазмосорбция, лимфосорбция – пропускают
кровь, плазму, лимфу через колонки с различными сорбен-
тами, биологическая сорбция - пропускают кровь через селе-
зёнку свиньи;
б) плазмаферез – удаление из организма токсической плазмы
и замена её донорской СЗП и кровезамещающими р-ми.
- электрохимическое окисление крови – гипохлорид Na при в/в
введение выделяет активный кислород, способствующий окис-
лению токсина и превращение его в водорастворимую форму,
удаляемую через почки;
- квантовое облучение крови – кровь пропускают через кварце-
вую кюветку, где облучается УФ-лучами. После этого кровь вво-
дится обратно в вену пациента.
3.Десенсибилизирующая терапия.
4.Иммунокорекция.
5.Общеукрепляющие лечение (витаминотерапия, полноценное
питание).
6.Симптоматическое лечение, направленное на восстановление
нарушенных функций органов и систем.
Фурункул – острое гнойно-некротическое воспаление волосяного
фолликула. При фурункулах лица м.б. тромбофлебит угловой
вены, которая через вены глазницы сообщается с внутричереп-
ными венозными синусами гнойный менингит или сепсис.

Фурункулёз – множественное появление на разных участках
тела фурункулов на протяжение длительного времени(месяцы).
Карбункул – о.разлитое гнойно-некротическое воспаление
нескольких волосяных мешочков и сальных желёз с образова-
нием общего обширного некроза кожи и подкожной клетчатки.
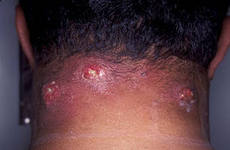
Гидраденит – воспаление потовых желёз. 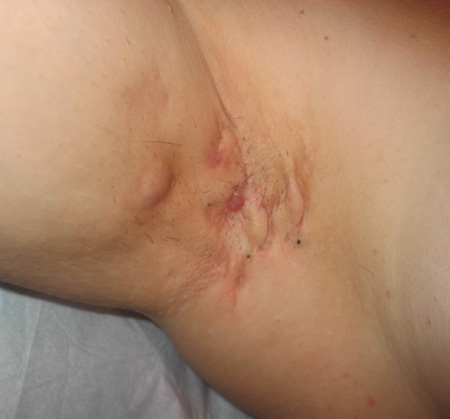
Абсцесс – ограниченное оболочкой скопление гноя в полости,
образовавшейся при омертвении и расплавлении в очаге гной-
ного воспаления.

Флегмона- о.разлитое гнойное воспаление рыхлой клетчатки.
В зависимости от расположения различают флегмоны: подкожные, межмышечные, забрюшинные, флегмоны малого
таза. В некоторых случаях флегмона клетчатки той или иной об-
ласти носит специальное название (паранефрит, парапроктит).

Рожистое воспаление – о. серозно-гнойное воспаление
собственно кожи, иногда слизистых оболочек. Возбудитель-
гемолитический стрептококк. Входные ворота – нарушения це-
лостности кожи. Инфекция может передаваться контактно от
одного б-го к другому. Контактная передача инфекции возмож-
на с помощью рук, инструментов, материала.


Не имеет тенденции к снижению.
В среднем по России 15 – 20 на 10тыс. населения.
Длительное, часто рецидивирующее заболевание.
Больные рожей малоконтагиозны. Чаще болеют женщины.
Характерна летне-осенняя сезонность.
Причины рецидивов и формирование хронического течения:
- неполноценное лечение;
- дефекты иммунной системы;
- сенсибилизация организма к гемолитическому стрептококку.
Классификация.
По характеру местных проявлений:
- эритематозная;
- эритематозно – буллёзная;
- эритематозно – геморрагическая (кровоизлияния разных
размеров от точечных до обширных геморрагий);
- буллёзно – геморрагическая.
По тяжести течения (по степени выраженности интоксикации):
- лёгкая;
- средне-тяжёлая (38-40град., тошнота, рвота);
- тяжёлая (судороги, затемнение сознания, повторная рвота).
Эризипелоид – рожеподобное заболевание, вызываемое па-
лочкой свиной рожи, поражающее, как правило, кожу пальцев.
Обычно страдают лица, занимающиеся разделкой мяса.
Инфекция проникает в кожу через микротравмы.
Имеет доброкачественное течение, однако может принимать
хронический характер и рецидивировать.
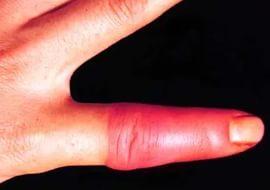
Лимфангит – воспаление лимфатических сосудов. Вторичное
заболевание. Различают поверхностный и глубокий.
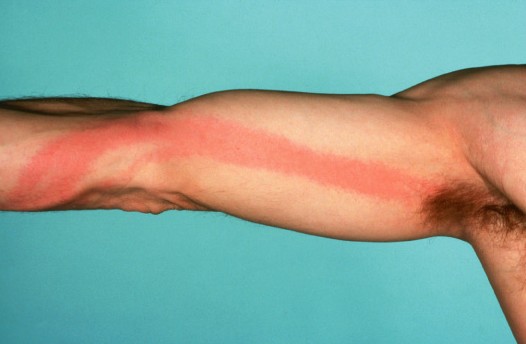
Лимфаденит – воспаление лимфатических узлов. При нагноении – аденофлегмона.


Остеомиелит – гнойное воспаление костного мозга, распро-
страняющееся на вещество кости и надкостницу.
Различают: о. гематогенный остеомиелит, травматический,
хронический остеомиелит, первичный остеомиелит.
О. гематогенный остеомиелит.
Основная причина – инфицирование кости микроорганизмами.
Микроорганизмы попадают в кость гематогенным путём из пер-
вичного очага.
Предрасполагающие факторы:
- анатомическая особенность костей. Чаще поражаются трубча-
тые кости в детском и юношеском возрасте, в их период роста
(имеют богатую сеть кровеносных сосудов). Если процесс лока-
лизуется в эпифезе(ядра роста), то это может привести к замед-
лению роста кости;
- ушибы костей;
- переохлаждение;
- истощение организма;
- авитаминозы.
Патогенез: процесс начинается с нагноения костного мозга,
затем гной через костные каналы прорывается под надкостницу,
отслаивая её. Происходит тромбоз сосудов кости и это вместе с
отслойкой надкостницы приводит к нарушению питания кости,
т.е. к некрозу отдельных участков кости. Омертвевшие участки
кости называются секвестрами. При прогрессировании процесса
гной прорывает надкостницу и попадает в окружающие ткани
кости, а затем прорывается наружу, образуя свищ. Из свища
выделяется гной и секвестры.
Если секвестр остаётся внутри, то он длительное время поддер-
живает воспаление и процесс переходит в хроническую форму.

Клиника: начало острое, внезапное, подъём температуры до
40град., потрясающие ознобы, головная боль, плохой аппетит,
общая слабость.
Первые два дня, а иногда и больше мастных признаков может и
не быть. Принимают за инфекционное заболевание.
Затем появляется сильная боль в определённом участке конеч-
ности, б-ной щадит её, придаёт ей вынужденное положение.
Нагрузка по оси вызывает боль в области поражения.
При осмотре – небольшая припухлость, резкая болезненность
при пальпации в определённом месте. Движения в соседних
суставах ограничены.
Позднее (в конце первой недели) в области поражения появля-
ется краснота, а когда гной прорывается в клетчатку – признаки
флегмоны.
Только через 7-12дней появляются рентгенологические призна-
ки поражения кости.

В крови – лейкоцитоз, сдвиг лейкоформулы влево, ускор. СОЭ.
Осложнение – сепсис.
Тактика: иммобилизация и госпитализация.
Лечение: общее – б-ба с интоксикацией, антибиотики, рацио-
нальное питание с большим кол-вом витаминов.
Местное – иммобилизация(гипсовая повязка), оперативное ле-
чение, секвестрэктомия, проточно-промывное дренирование.
Травматический остеомиелит: осложнение открытого перелома,
огнестрельного ранения, после операциях на костях.
Признаки: чаще протекает подостро или хронически. Признаки
не так ярко выражены, как при гематогенном.
Местно – наличие в ране вялых грануляций, незаживающих
свищей с обильным выделением гноя.
В крови: анемия, небольшой лейкоцитоз, увеличенное СОЭ;
В моче – белок.
При затяжном течении – признаки интоксикации.
Первые рентгенологические признаки – не ранее, чем через
2-4недели после травмы. Лечение в стационаре: секвестрэктомия, частичная резекция кости, резекция сустава
при эпифизарном остеомиелите. Диспансерное наблюдение.
Хронический остеомиелит: возникает как следствие острого.
Проявляется периодическими обострениями воспалительного
процесса. Обострение сопровождается: повышением темпера-
туры, возобновлением боли в очаге нагноения, отёчностью тка-
ней, образованием свищей и секвестров.
Обострение связано с закрытием свищей.
Первично-хронический остеомиелит.
Выделяют несколько форм.
1.Абсцесс Броди.
Образуется полость, окружённая склерозированной костной
оболочкой – костный абсцесс. Содержимое гной и грануляции.
Локализуется – метафизы костей, образующие коленный сустав,
голеностопный и локтевой. Клиника скудная: локальная болез-
ненность, некоторая припухлость, распространяющаяся на сус-
тав, м.б. выпот в суставе. Температура нормальная.
Д-ка: рентгеновский снимок – полость в метафизе.
Диф.д-ка: туберкулёз кости, киста.
Лечение: оперативное – вскрытие, дренирование.
Склерозирующий остеомиелит Гарре.
Склеротические изменения длинных трубчатых костей, кость
утолщается, становится плотной, костно-мозговой канал облите-
рируется. Свищей нет.
Поражаются бедренная и большеберцовые кости у мужчин ра-
бочего возраста.
Клиника скудная, без общих явлений. Разлитая болезненность
на протяжении поражённой кости с отёком мягких тканей.
К ночи боли усиливаются.
Диф.д-ка: саркома, сифилис, туберкулёз.
Лечение: консервативное.
Альбуминозный остеомиелит Олье.
Очаг воспаления – серозная, богатая альбумином жидкость.
Клиника без общей симптоматики. Обострение связано с присо-
единением инфекции.
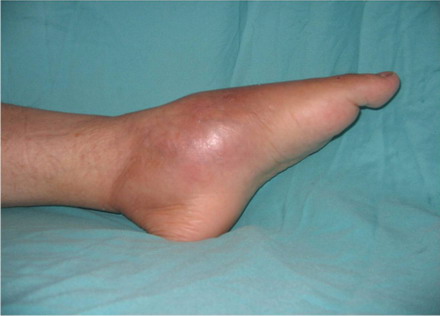
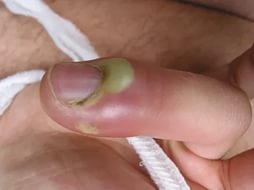
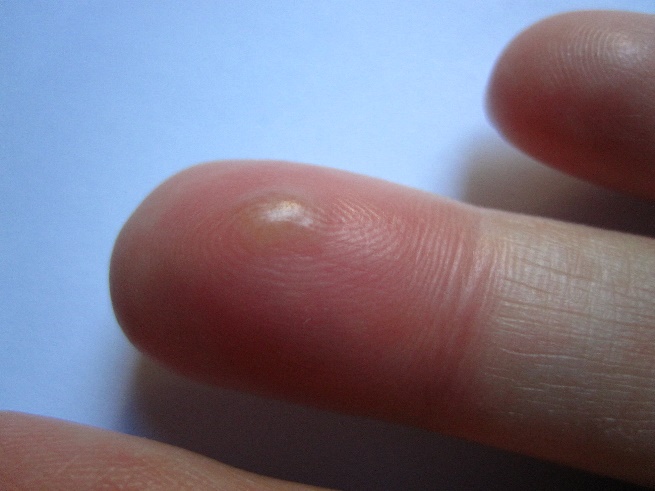
Панариций.
В переводе с греческого “отёк”,” течь”, т.е. гноетечение –
гнойно-воспалительное заболевание анатомических структур
пальца.


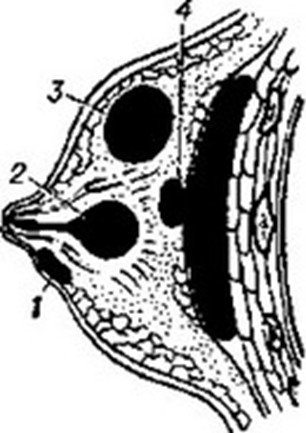
Мастит – воспаление паренхимы молочной железы.
Факторами неблагоприятного течения мастита являются:
- несвоевременная диагностика;
- поздняя обращаемость;
- неадекватное лечение в амбулаторных условиях.
В 90% случаях возбудитель – золотистый стафилококк.
Факторы риска:
1. Через трещины сосков лимфогенным путём инфекция распространяется на паренхиму железы, вызывая в ней воспалительный процесс.
2. Реже возбудители проникают в железу через молочные протоки, открывающиеся на соске (галактогенный путь). Инфицирование сосков обычно происходит при кормлении ребёнка грудью. Источником м.б. инфекция, находящаяся в носоглотке ребёнка, питающегося молоком матери.

Классификация мастита:
1.Отёчная форма (серозный мастит).
2.Инфильтративная форма.
3.Гнойно-деструктивная форма.
Предшествует – лактостаз. Общее состояние не страдает.
Диагностика – УЗИ (особенно ретромаммарного мастита).
Лечение.
Грудное вскармливание при мастите противопоказано ввиду реальной угрозы инфицирования ребёнка, поступление в его организм антибиотиков и др. лекарственных препаратов, применяемых для лечения матери.
Схема лечения:
- антибиотики 5-7 дней;
- противогрибковые лекарственные средства;
- препараты, регулирующие лактацию (угнетают лактацию);
- антигистаминные препараты;
- средства, повышающие иммунитет;
- инфузионная терапия.

Профилактика хирургической инфекции.
- Своевременное оказание помощи при травмах.
- Профилактика травматизма.
-Своевременное лечение гнойных процессов.
-Лечение сахарного диабета и др. хронических заболеваний,
способствующих развитию гнойных процессов
- Ограничение посещения б-х гнойного отделения. При посеще-
нии соблюдать правила: посетители в халатах, не садиться на
кровать.
- Дезенфекция нательного и постельного белья б-х.
- Соблюдение сан-эпид режима.
- Соблюдение правил асептики в перевязочных: маски, халаты-
рукава не засучены,шапочки.
- Пропаганда здорового образа жизни (на 70% здоровье зависит
от человека, 30% - от мед. работников).
- Соблюдение личной гигиены.
Анаэробная инфекция.
Ещё Гиппократ описал смертельное осложнение раны,
сопровождающиеся сильным отёком и желтухой.
В России – Пирогов.
Различают два вида анаэробной инфекции:
- клостридиальную (спорообразующую);
- неклостридиальную (не спорообразующую)
Анаэробная клостридиальная инфекция: газовая гангрена,
столбняк.
Газовая гангрена.
Является одним из тяжёлых осложнений ран, преимущественно
огнестрельных, а также при обширных ранах, загрязнённых
землёй.
Описаны случаи развития анаэробной инфекции, связанные с
нарушением асептики при выполнении операций, инъекций,
инвазивных манипуляций.
Возбудитель – спорообразующая палочка газовой гангрены.
Содержится в кишечнике млекопитающих и сиспражнениями
попадает в почву. Споры очень устойчивы к факторам внешней
среды. Сам микроб не может жить в присутствии кислорода.
Оптимальные условия: раны, содержащие большое кол-во
мёртвых тканей и не соприкасающиеся с воздухом(огнес-ные),
раны при наличии узкого раневого канала.
Предрасполагающие факторы:
1.Травматизация раны при транспортировке.
2. Нарушения общего(большая кровопотеря) и местного(жгут)
кровообращения.
3.Понижение защитных сил организма(голодание, переутомле-
ние, переохлаждение).
4.Поздняя ПХО (позже 6час.) и неадекватная (0,5 – 2см).
Для данной инфекции характерно:
- газообразование;
- выраженный отёк тканей;
- омертвение тканей;
- гемолиз.
Пропитывая кожу, отёчная жидкость отслаивает эпидермис,
образуются пузыри, заполненные серозно-геморрагическим
содержимым. Гемолизированная кровь пропитывает подкож-
ную клетчатку, из-за чего на коже появляются бурые или голу-
бые пятна(старое название – голубая рожа).
Токсины и продукты распада тканей попадают в кровь, вызывая
интоксикацию с нарушением функции жизненно важных орга-
нов. Из-за потери жидкости в зоне поражения (отёка), наступают
обезвоживание и электролитные расстройства, что приводит к
полиорганной недостаточности.
Классификация.
По скорости течения:
- молниеносная форма (инкубационный период 6-8час);
- быстро прогрессирующая;
- медленно прогрессирующая.
По характеру местных изменений:
- газовая (с преобладанием газообразования);
- отёчная;
- смешанная.
По глубине процесса:
- глубокая (субфасциальная);
- поверхностная (эпифасциальная).
Клиника.
Инкубационный период – от нескольких часов до 7суток, чем короче, тем тяжелее протекает заболевание.
Начало заболевания: сильные распирающие боли в области
раны, ощущение тесноты,наложенной ранее повязки (из-за
быстрого нарастания отёка).
Общая слабость, потеря аппетита,плохой сон, жажда, тошнота.
Состояние тяжёлое. Кожа бледная с землистым оттенком, иногда желтушность. Пульс частый, температура понижена,
АД – понижено.
Отёк конечности плотный. В области корней волос – углубления
(с.Мельникова).
Рана – сухая, если есть отделяемое, то незначительное,
кровянистое (“лаковая кровь”).
Мышцы имеют вид варёного мяса, безжизненные, не сокраща- ются, легко рвутся.
Клетчатка отёчна, пропитана кровью.
Кожа вокруг раны голубоватого или бронзового цвета и пузыри,
заполненные кровянистой жидкостью. Через поверхностные
слои кожи просвечивают тромбированные вены.
Достоверный симптом – подкожная эмфизема(при перкуссии-
тимпанит, при пальпации – крепитация).

В крови: снижение эритроцитов, гемоглобина из-за гемолиза,
лейкоцитоз, сдвиг влево.
Диурез снижен.