Строение вируса иммунодефицита человека
Вирус иммунодефицита человека относится к сложным вирусам, то есть имеет суперкапсид сферической формы, образованный двойным липидным слоем с гликопротеиновыми "шипами". "Шипы" образованы гликопротеином gp 160 (gp - glycoprotein; 160 - молекулярная масса белка в килодальтонах), состоящим из 2 субъединиц.
· gp 120 - высокоиммуногенный белок, содержащий консервативные и гипервариабельные участки, а также область, связывающую молекулу CD4 Т-лимфоцитов (рецептор Т-хелперов). Белок gp 120 расположен на поверхности вируса.
· gp 41 - пронизывает липидный бислой насквозь и нековалентно связан с gp 120. Он обусловливает слияние вируса с Т-лимфоцитом (после того как gp 120 связался с CD4). Кроме того, gp 41 может опосредовать проникновение вируса в клетки с дефицитом рецепторов CD4.
· Под суперкапсидом расположен матриксный белок p 17 (p - протеин).
· Глубже всего располагается сердцевина, имеющая форму усеченного цилиндра - это нуклеокапсид.
· Капсид образует белок p 24.
· Внутри капсида находится геном вируса, представленный двумя идентичными нефрагментарными нитями РНК+, соединенными вблизи их 5' концов.
· Белки р9 и р7 связывают нуклеиновые кислоты (структурные белки);
B состав ВИЧ входят следующий ферменты:
· обратная транскриптаза, состоящая из 3 доменов - обратной транскриптазы, РНК-азы и ДНК зависимой ДНК-полимеразы;
· эндонуклеаза;
Собственно геном вируса состоит из 9 генов, часть которых перекрывается между собой и имеет экзон-интронную структуру. 9 генов вируса контролируют синтез 9 структурных и 6 регуляторных белков.
Усточивость:
· Погибает под воздействием дез.веществ.
· Практически полностью уничтожается прогреванием при температуре 57° С в течение 30 минут.
· Погибает при кипячении – через 1-3 мин.
· Вирусная активность исчезает при высушивании клеточных культур при температуре 23-27°С через 3-7 дней.
· ВИЧ устойчив к ультрафиолетовым лучам и ионизирующей радиации.
· В крови, предназначенной для переливания, вирус переживает годы, в замороженной сперме сохраняется несколько месяцев.


13)Репродукция ВИЧ 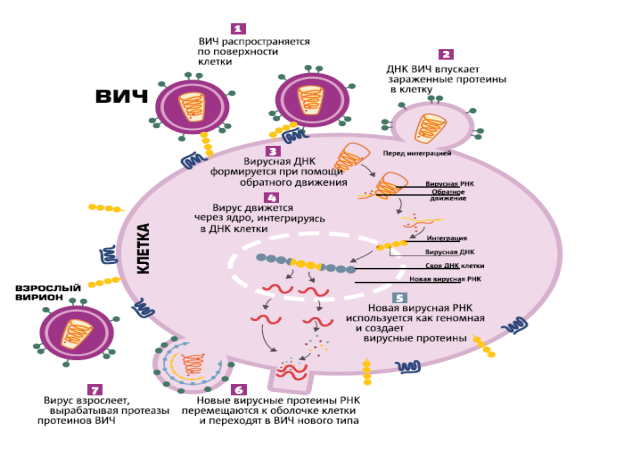


Препараты
Зидовудин (ZDV) Является аналогом тимидина. Первый антиретровирусный препарат, зарегистрирован в 1987 г.
Хорошо всасывается в ЖКТ, пища (особенно жирная) несколько уменьшает биодоступность. Время достижения пиковой концентрации в сыворотке - 0,5–1,5 ч, в СМЖ - 1 ч. Связывание с белками плазмы низкое (30–38%). Проникает через ГЭБ, плаценту, в семенную жидкость. Метаболизируется в печени до неактивного метаболита, выводится почками. Период полувыведения - 1,1 ч, клеточный - 3,3 ч.
Фосфазид (ФАЗТ) Оригинальный отечественный препарат, аналог тимидина, является одним из метаболитов зидовудина. Зарегистрирован только в России. Эффективность и безопасность изучена в одном несравнительном многоцентровом исследовании.
Ограниченно всасывается в ЖКТ. Время достижения пиковой концентрации в сыворотке - 2,5–3 ч. Хорошо распределяется. Проходит через ГЭБ, концентрация в СМЖ составляет 15–64% уровня в плазме крови. Проходит через плаценту. Метаболизируется в печени, экскретируется почками. Период полувыведения - 2,5 ч.
Ставудин (D4T) Как и зидовудин, является аналогом тимидина.
Хорошо всасывается в ЖКТ, биодоступность не зависит от пищи. Время достижения пиковой концентрации в сыворотке - 0,5–1,5 ч, в СМЖ - 1 ч. Связывание с белками плазмы крови низкое (30–38%). Проходит через ГЭБ. Метаболизируется в печени, выводится почками. Период полувыведения - 1,2 ч, клеточный - 3,5 ч.
Диданозин (DDI) Является аналогом аденина.
Умеренно всасывается в ЖКТ, пища уменьшает биодоступность. Время достижения пиковой концентрации в сыворотке - 0,5–1,0 ч. Связывание с белками плазмы менее 5%. Хорошо распределяется. Проникает через ГЭБ, уровень в СМЖ достигает 20% концентрации в плазме. Данные о метаболизме точно не установлены. Выводится почками. Период полувыведения - 1,5 ч, клеточный - 8–24 ч.
Зальцитабин (DDC) Является аналогом цитидина.
Хорошо всасывается в ЖКТ, биодоступность не зависит от приема пищи. Время достижения пиковой концентрации в крови - 1–2 ч. Связывание с белками плазмы низкое (менее 4%). Хорошо распределяется. Проникает через ГЭБ, уровень в СМЖ достигает 5% концентрации в плазме крови. Не метаболизируется, выводится почками. Период полувыведения - 1–3 ч, клеточный - 2,6–10 ч.
Абакавир (АВС) Является аналогом гуанина.
Хорошо всасывается в ЖКТ, биодоступность не зависит от приема пищи. Время достижения пиковой концентрации в крови - 0,5–1,0 ч. Связывание с белками плазмы 50%. Хорошо распределяется. Проходит через ГЭБ, уровень в СМЖ достигает 27–33% концентрации плазмы крови. Более 80% абакавира метаболизируется в печени, экскретируется почками. Период полувыведения - 1,54 ч, клеточный - 3,3 ч.
Невирапин (NVP) Вызывает разрушение каталитического участка обратной транскриптазы ВИЧ-1. Блокирует активность РНК- и ДНК-зависимой полимеразы. Не ингибирует обратную транскриптазу ВИЧ-2 и человеческой альфа-, бета-, гамма- или сигма-ДНК-полимеразы. При монотерапии быстро и практически всегда развивается устойчивость вирусов. Активен в остро инфицированных ВИЧ Т-клетках, ингибирует ранние стадии жизненного цикла вируса. В комбинации с зидовудином уменьшает число вирусов в сыворотке и увеличивает количество CD4-клеток; замедляет прогрессирование заболевания.
Хорошо всасывается в ЖКТ, биодоступность не зависит от приема пищи. Время достижения пиковой концентрации в крови - 4 ч. Связывание с белками плазмы - 60%. Обладает высокой липофильностью. Хорошо проходит через ГЭБ, уровень в СМЖ достигает 45% концентрации в плазме. Проходит через плаценту, накапливается в грудном молоке. Метаболизируется в печени, выводится преимущественно почками. Период полувыведения - 20–45 ч.
Ифавиренц (EFV) Селективный ненуклеозидный ингибитор обратной транскриптазы ВИЧ–1. Подавляет активность ферментов вируса, препятствует транскрипции вирусной РНК на комплементарной цепочке ДНК и встраиванию последней в геном человека с последующей трансляцией ДНК на мессенджере РНК, кодирующем белки ВИЧ. В терапевтических концентрациях не ингибирует клеточные альфа-, бета-, гамма- и сигма-ДНК-полимеразы человека. При монотерапии резистентность вируса развивается в течение нескольких недель. Активен в остро инфицированных ВИЧ Т-клетках, ингибирует ранние стадии жизненного цикла вируса.
Умеренно всасывается в ЖКТ, пища (особенно жирная) уменьшает биодоступность. Время достижения пиковой концентрации в сыворотке - 4 ч. Практически полностью связывается с белками плазмы крови. Плохо проникает через ГЭБ, уровень в СМЖ достигает всего лишь 0,25–1,2% концентрации в плазме. Метаболизируется в печени, выводится с мочой и с калом. Период полувыведения - 40–75 ч.
Ингибиторы протеазы ВИЧ
К ингибиторам протеазы ВИЧ относятся саквинавир, индинавир, ритонавир, нелфинавир и ампренавир.
Протеаза ВИЧ - фермент, необходимый для протеолитического расщепления полипротеиновых предшественников вируса на отдельные белки, входящие в состав ВИЧ. Расщепление вирусных полипротеинов крайне важно для созревания вируса, способного к инфицированию. ИП блокируют активный центр фермента и нарушают образование белков вирусного капсида. Препараты этой группы подавляют репликацию ВИЧ, в том числе при резистентности к ингибиторам обратной транскриптазы. В результате угнетения активности ВИЧ-протеазы формируются незрелые вирусные частицы, неспособные к инфицированию других клеток.
Саквинавир (INV, FTV) Первый препарат группы ИП, внедренный в клиническую практику в 1995 г. С этого момента началась эра ВААРТ.
Всасывается в ЖКТ на 30%, но биодоступность составляет всего 4% вследствие эффекта «первого прохождения» через печень. Пища (особенно жирная) существенно повышает биодоступность саквинавира. Время достижения пиковой концентрации в крови – 4 ч. Связывание с белками плазмы - 98%. Хорошо распределяется, но практически не проходит через ГЭБ. Метаболизируется в печени, выводится в основном с калом. Период полувыведения - 1–2 ч. При систематическом приеме кумулирует.
Индинавир (IDV)
Хорошо всасывается в ЖКТ, пища значительно уменьшает биодоступность. Время достижения пиковой концентрации в сыворотке - 4 ч. Связывание с белками плазмы крови 60%. Умеренно проникает через ГЭБ. Метаболизируется в печени, выводится почками. Период полувыведения - 1,5–2 ч.
Ритонавир (RTV)
Хорошо всасывается в ЖКТ. Пища повышает биодоступность в случае приема ритонавира в капсулах и, наоборот, уменьшает при приеме препарата в виде раствора. Время достижения пиковой концентрации в сыворотке - 2–4 ч. Почти полностью связывается с белками плазмы. Плохо проходит через ГЭБ. Метаболизируется в печени, выводится преимущественно с калом. Период полувыведения - 3–5 ч, у детей до 14 лет несколько меньше.
Нелфинавир (NLF)
Хорошо всасывается в ЖКТ, прием пищи повышает биодоступность. Время достижения пиковой концентрации в сыворотке - 2–4 ч. Практически полностью связывается с белками плазмы крови. Плохо проходит через ГЭБ. Метаболизируется в печени, выводится преимущественно с калом. Период полувыведения - 3,5–5 ч.
Ампренавир (АРV) Хорошо всасывается в ЖКТ, пища (особенно жирная) несколько уменьшает биодоступность. Время достижения пиковой концентрации в сыворотке - 1–2 ч. Связывание с белками плазмы - 90%. Плохо проходит через ГЭБ, концентрация в СМЖ составляет менее 1% уровня в плазме крови. Метаболизируется в печени, выводится преимущественно с калом (75%). Период полувыведения - 7–10,5 ч, при нарушении функции печени может увеличивается.
1) Патогенег и клиническое проявление СПИДа

Патогенез. При ВИЧ -инфекции снижаются количество Т4-нимфоцитов, а также соотношение Т4/Т8, нарушается функция И-лимфоцитов, подавляются функция естественных киллеров и
ответ на антигены и митогены, снижается и нарушается продукция комплемента, лимфокинов и других факторов, регулирующих иммунные функции, в результате происходят дисфункция иммун-
ной системы и расстройство всей ее деятельности. Поражение иммунных и других клеток приводит к развитию иммунодефицитов и проявлению вторичных заболеваний инфекционной и неинфекци-
онной природы, а также злокачественных опухолей.
Клиническая картина. Клиническая классификация ВИЧ-инфекции (по В.И. Покровскому) включает следующие стадии:
• инкубационный период от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и выработки антител; продолжительность от 3 н до 3 мес;
• стадия первичных проявлений продолжительностью около года с момента появления симптомов острой инфекции или сероконверсии;
• субклиническая, характеризующаяся медленным развитием иммунодефицита, длительностью 6-7 л
• стадия вторичных заболеваний, связанная со значительным иммунодефицитом и заканчивающаяся через 10—12 лет после начала заболевания;
• терминальная, проявляющаяся необратимым течением вторичных заболеваний (СПИД)
Вопрос 2 Поражения полости рта при спиДе
Поражения полости рта, обнаруживаемые при СПИДе, могут быть вызваны грибковой, вирусной или бактериальной инфекцией, а также могут быть неопластической и идиопатической природы.
Грибковая инфекция. Pindborg утверждает, что из грибковых инфекций полости рта при СПИДе чаще всего встречается инфекция, вызванная Candida albikans Кандидамикоз полости рта нередко распространяется на пищевод или становится диссеминированным. Выделяют четыре основных типа кандидамикозов полости рта: (1) псевдомембранозный, (2) гиперпластический, (3) эритематозный (атрофический) и (4) ангулярный хейлит.
Псевдомембранозные поражения чаще всего локализуются на нёбе, слизистой оболочке щек и губ и на спинке языка и покрыты белым или желтоватым налетом, который легко удаляется, обнажая красную кровоточащую поверхность.
Гиперпластические поражении обычно локализуются на слизистой оболочке щек и покрыты налетом, который снимается с трудом.
Эритематозные (атрофические) поражения имеют красный цвет и чаще всего локализуются на нёбе и спинке языка, а также в виде пятен на слизистой оболочке щек.
Ангулярный хейлит характеризуется наличием расходящихся трещин в углах рта, часто покрытых скудным белым налетом.
Лечение кандидамикозов может быть как общим, так и местным. Местное лечение заключается в полоскании полости рта раствором нистатина (100000 ед. 3—5 раз в сутки) или рассасывании таблеток клотримазола. Лечение обычно проводят в течение 1-2 недель. Системное лечение заключается в применении кетоконазола (низорала) по 200—400 мг в сутки во время еды или флуконазола (дифлюкана) по 100 мг в сутки. При системном кан-дидамикозе применяют амфотерицин В в/в.
Кандидозные инфекции склонны к частому рецидивированию, поэтому пациенты иногда вынуждены принимать противогрибковые препараты постоянно. В качестве дополнительных средств могут применяться растворы для полоскания полости рта с хлоргексидином. Наличие хронических кандидамикозов полости рта - плохой прогностический признак, который свидетельствует о быстром снижении функции иммунной системы и приближении к терминальной фазе болезни.
Вирусная инфекция. Так же как и грибы при дисфункции иммунной системы, вызванной ВИЧ-инфекцией, могут поражать полость рта, так и некоторые вирусы способны поражать ткани и органы полости рта путем колонизании или реактивации. Согласно Greenspan, к таким вирусам относятся вирус герпеса и вирус папилломы человека.
Вирус папилломы человека вызывает образование бородавок в полости рта. Некоторые из них имеют вид цветной капусты, другие выглядят как плоские образования с четкими границами и практически полностью исчезают при растягивании слизистой.
Вирус простого герпеса вызывает образование болезненных рецидивирующих язв, которые чаще всего локализуются на нёбе. Типичные высыпания при герпесе имеют вид пузырьков, которые вскрываются, образуя язвы, Однако существуют и нетипичные формы, когда имеются щелевидные изъязвления на языке или герпес имитирует другие заболевания. Диагноз может быть поставлен при исследовании мазков или обнаружении антител.
Герпес лечится при помощи ацикловира, вводимого в/в по 750 мг/м2 в сутки (доза делится на 3 введения) до полного исчезновения высыпаний. Препарат применяется в/в и при тяжелых герпетических высыпаниях на слизистой оболочке, когда больные не могут глотать.
Причиной опоясывающего лишая служит тот же вирус, который вызывает ветряную оспу. При этом изъязвления в полости рта часто сопровождаются поражением кожи. Для лечения опоясывающего лишая также применяется ацикловир.
Волосатая лейкоплакия, вызываемая вирусом Эпштейна-Барр, встречается только у больных СПИДом. Она проявляется в виде белого, не снимающегося налета на боковых поверхностях языка. При этом поверхность языка может быть гладкой, морщинистой иди складчатой. Длялечения волосатой лейкоплакии гоже используют ацикловир, хотя даже при использовании его больших лоз наблюдаются рецидивы.
Бактериальная инфекция. Среди бактерий, поражающих полость рта, большую роль играют Mycobacterium avium-intracellulare и Klebsiellea pneumoniae. Большинство бактериальных инфекций при СПИДе имеют атипичные проявления или не поддаются обычному лечению. Это же присуще и новообразованиям.
Новообразования. Саркома Капоши - наиболее часто встречаемое злокачественное новообразование среди ВИЧ-инфицированных. Согласно Silverman, она развивается у 15-20% всех больных СПИДом. Опухоли в полости рта могут быть самостоятельными или возникать наряду с саркомой Капоши кожи, внутренних органов и лимфатических узлов. Чаше всего первая опухоль возникает в полости рта. Опухоли могут быть красного, голубоватого или пурпурного цвета, плоскими или возвышающимися над слизистой, одиночными или множественными. Саркома Капоши чаще всего локализуется на твердом нёбе, хотя может встречаться на любом участке слизистой оболочки полости рта.
Лечение агрессивных вариантов саркомы Капоши включает лучевую и химиотерапию, удаление с помощью лазера. Небольшие саркомы Капоши могут удаляться обычным хирургическим путем.
Вторая группа злокачественных новообразований, заболеваемость которыми среди ВИЧ-инфицированных стремительно растет, - это лимфомы. Первые их проявления могут быть в полости рта в виде появления плотной безболезненной припухлости. Поставить правильный диагноз позволяет биопсия. Лечение включает полихимио- и лучевую терапию. Менее 20% больных живут более 2 лет, в среднем же этот показатель — около 6 месяцев.
Среди ВИЧ-инфицированных также часто встречается плоскоклеточный рак полости рта.
Идиопатические заболевания. Согласно Greenspan, у ВИЧ-инфицированных часто встречаются изъязвления в полости рта неясной этиологии. Язвы напоминают афты с четкими эритематозными краями. Иногда наблюдаются большие болезненные некротические язвы, которые могут сохраняться в течение нескольких недель.
У взрослых и детей, пораженных ВИЧ,могут увеличиваться слюнные железы, чаще околоушные. Этиология неизвестна, нередко развивается ксеростомия.
У ВИЧ-инфицированных могут развиваться аутоиммунные заболевания, включая аутоиммунную тромбоцитопеническую пурпуру. При этом заболевании высыпания в полости рта небольшие, пурпурные, заполнены кровью, или имеют вид петехии; может наблюдаться кровоточивость десен.
ВИЧ-индуцированные гингивит и пародонтит. Довольно часто у ВИЧ-инфицированных наблюдается прогрессирующий ранний пародонтит, который может быть первым признаком заболевания. В отличие от обычного пародонтита, пародонтит при СПИДе не поддается стандартному лечению. Заболевание в течение нескольких месяцев прогрессирует от легкого гингивита до тяжелого пародонтита. Лечение включает глубокий кюретаж, полоскание полости рта раствором хлоргексидина 3 раза в сутки, а также антибиотикотерапию.
3)вопрос
лабораторная диагностика

Вопрос
Для профилактики профессионального заражения ВИЧ-инфекцией медицинским работникам необходимо соблюдать следующие правила:
- при выполнении любых медицинских манипуляций медицинский работник должен быть одет в халат, шапочку, одноразовую маску, а при необходимости использовать очки или защитные щитки;
- все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой или другими биологическими жидкостями, проводить в медицинских перчатках (при необходимости в двойных, кольчужных, упроченных);
- перчатки перед использованием проверить на целостность воздухом, а после работы поместить в дезинфицирующий раствор;
- медицинские работники всех служб МО должны соблюдать меры предосторожности при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, ножницы); при открытии бутылок, флаконов, пробирок с кровью или сывороткой следует избегать раздавливания стекла для исключения порезов перчаток и рук;
- использовать безопасные медицинские устройства с инженерной защитой от травм (саморазрушающиеся и самоблокирующиеся шприцы, вакутейнеры и моноветы для забора крови, скальпели с защитным экраном и т.д.);
- исключить опасные манипуляции (надевание колпачка на иглу после инъекции, разборку шприцев);
- отделять иглу от шприца только безопасными методами (с помощью иглоотсекателя, иглосъемника, иглодеструктора);
- использовать для сбора острых медицинских отходов только непрокалываемые (безопасные) контейнеры;
- вместо химической дезинфекции, для осуществления которой необходимо проведение таких опасных процедур, как промывание иглы и шприца, замачивание и перенос шприцев и игл из одного контейнера в другой, использовать физические (аппаратные) методы обеззараживания;
- при наличии ран на руках, экссудативных поражениях кожи или мокнущего дерматита медицинский работник на время заболевания отстраняется от ухода за пациентами и контакта с предметами для ухода за ними. При необходимости выполнения работы все повреждения на коже должны быть закрыты напальчниками, лейкопластырем;
- при попадании крови или сыворотки на поверхность рабочих столов проводится обработка дезинфицирующими средствами, обладающими вирулицидными свойствами, дважды: немедленно и с интервалом 15 минут;
- образцы крови (сыворотки) транспортируются в пробирках или флаконах, герметично закрытых резиновыми пробками (навинчивающимися крышками); бланки заполненных направлений прикладываются отдельно;
- транспортировка пробирок с образцами крови (сыворотки) из отделения в отделение и по территории МО должна осуществляться в закрытых емкостях (контейнерах, стерилизационных коробках и пр.) из материала, который не портится при дезинфекции. При транспортировке образцов за пределы МО доставка осуществляется в сумках-холодильниках.
Категорически запрещается:
- транспортировка пробирок с образцами крови в руках или карманах одежды, в сумках, портфелях и других предметах личного пользования;
- обертывание пробирок с кровью бланками направлений;
- слив жидких биологических материалов в канализацию без предварительного обеззараживания;
- переливание забранного биологического материала (крови, сыворотки) через край пробирки, флакона и т.д.;
- удаление необеззараженных сгустков крови из пробирок, флаконов вытряхиванием.