Диагностический алгоритм
Диагностика ГК основывается на следующих основных критериях.
• Относительно внезапное начало заболевания — от минут до нескольких
часов.
• Индивидуально высокий подъём АД — с учётом обычных, «рабочих», цифр.
• Появление или усугубление субъективных и объективных признаков
поражения органов-мишеней, степень выраженности которых определяется
тяжестью криза.
о К субъективным признакам относят головную боль, несистемное
головокружение, тошноту и рвоту, ухудшение зрения, кардиалгию, сердцебиение и
перебои в работе сердца, одышку.
♦ Объективные признаки: возбуждение или заторможенность, озноб,
мышечная дрожь, повышенная влажность и гиперемия кожи, субфебрилитет,
преходящие симптомы очаговых нарушений в ЦНС; тахи- или брадикардия,
экстрасистолия; акцент и расщепление II тона над аортой.
Анамнез
• Боли в грудной клетке стенокардического характера; боли, возможно,
обусловленные расслаивающейся аневризмой аорты; одышка инспираторного
характера, обусловленная развитием острой левожелудочковой
недостаточности (сердечная астма, отёк легких), указывают на преимущественное
поражение сердечно-сосудистой системы.
• Головная боль, головокружение, сонливость, заторможенность, нарушение
сознания, появление очаговой неврологической симптоматики свидетель-
710 ИНТЕНСИВНАЯ ТЕРАПИЯ
ствуют о мозговом варианте поражения — от развития гипертонической
энцефалопатии до отёка мозга, нарушений мозгового кровообращения по
ишемическому или геморрагическому типу.
• Наличие олигурии свидетельствует о ренальном или реноваскулярном
поражении.
При клиническом осмотре важно выявить симптомы повреждения органов-
мишеней, клинические особенности гипертензии, её возможную этиологию.
При сборе анамнеза следует обратить внимание на:
• осуществление адекватного медикаментозного лечения, т.е. на применение
гипотензивных средств, следование врачебным рекомендациям, на то,
использует ли пациент лекарства, обладающие гипертензивным эффектом (особенно
а-адренергические средства), какие другие лекарства он принимает;
• длительность гипертензии, время появления симптомов, по поводу которых
больной обратился к врачу;
• сопутствующие заболевания;
• дату последней менструации у женщин;
• симптомы поражения ЦНС — головную боль (умеренной интенсивности
головную боль при повышении АД без других неврологических симптомов не
расценивают как проявление ГК), впервые появившиеся нарушения зрения,
тошноту и рвоту, слабость и утомляемость, нарушения психики;
• кардиоваскулярные симптомы (симптомы сердечной недостаточности,
расслаивающейся аневризмы аорты, стенокардии);
• симптомы поражения почек (гематурия в анамнезе, олигурия);
• другие возможные симптомы: абдоминальные боли, одышку, нарушения зрения.
Физикальное обследование
При осмотре важно выявить:
• очаговые неврологические симптомы, проявления нарушения сознания
(ступор, кома);
• острые изменения со стороны глазного дна (отёк, геморрагии, экссудация,
симптомы закрытоугольной глаукомы);
• кардиоваскулярные симптомы (аускультативные признаки сердечной
недостаточности, набухание шейных вен, периферические отёки).
Кроме того, необходимо проверить симметричность пульса на обеих руках,
провести пальпацию и аускультацию живота для выявления расслаивающейся
аневризмы аорты.
Лабораторные исследования
• Исследования общего анализа крови и мочи по возможности выполняют
немедленно. Общий анализ крови позволяет диагностировать
гемолитическую анемию, с помощью анализа мочи обнаруживают патологию почек
(гематурию, лейкоцитурию, цилиндры).
• Биохимический анализ крови: оценка уровня электролитов, мочевины и креати-
нина крови для определения нарушений функции почек. Так, повышенный
уровень мочевины, креатинина, гипокальциемия и метаболический ацидоз
указывают на почечную недостаточность, а изолированное повышение уровня калия и
низкий уровень натрия позволяют заподозрить вторичный альдостеронизм.
• По показаниям проводят токсикологический анализ крови, эндокринные
тесты, тест на беременность.
Инструментальные исследования
• Измерение АД на обеих руках.
• Регистрация ЭКГ для исключения острого коронарного синдрома или
инфаркта миокарда.
ИНТЕНСИВНАЯ ТЕРАПИЯ НАРУШЕНИЙ КРОВООБРАЩЕНИЯ 711
• Рентгенологическое исследование грудной клетки позволяет
диагностировать острую левожелудочковую недостаточность, а расширение медиастину-
ма говорит о вероятности расслаивающейся аневризмы аорты, коарктации
аорты.
• С помощью двухмерной эхокардиографии определяют диастолическую или
систолическую дисфункцию при сердечной недостаточности, что даёт
возможность провести дифференцированное лечение.
• КТ головы показана при наличии неврологической симптоматики с целью
уточнить диагноз внутричерепного кровоизлияния, отёка или инфаркта
мозга.
• Компьютерную томографию грудной клетки, трансэзофагальное УЗИ или
аортальную аортографию проводят при подозрении на расслоение
ЛЕЧЕНИЕ
Важнейший вопрос при ГК — выбор тактики лечения. Следует подчеркнуть, что
каких-либо многоцентровых плацебо-контролируемых исследований,
оценивающих эффективность того или иного лекарственного средства при кризах, в мире не
проводилось. Это связано со многими причинами, в частности с многообразием
гипертонических кризов и с тем, что кризы — угрожающие жизни состояния,
поэтому использование плацебо недопустимо. В связи с этим нет единого мнения о
лечении ГК. Отечественные и зарубежные рекомендации различаются. За рубежом
для купирования гипертонических кризов не используют такие лекарственные
средства, как бендазол, папаверин, нифедипин и др. В нашей стране эти
препараты — одни из самых распространённых лекарственных средств как на
догоспитальном, так и на госпитальном этапе лечения ГК.
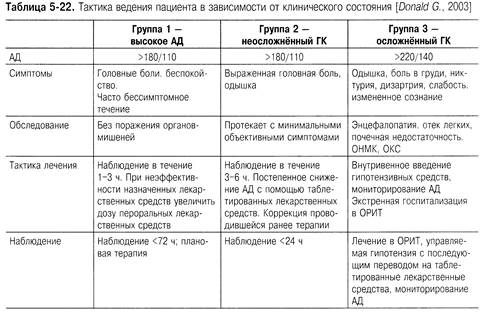
Безусловно, тактика ведения больных с ГК должна основываться на
особенностях клинической картины, а также зависеть от осложнённости криза. В табл. 5-22
представлена тактика ведения пациентов в зависимости от исходного уровня АД и
клинического состояния.
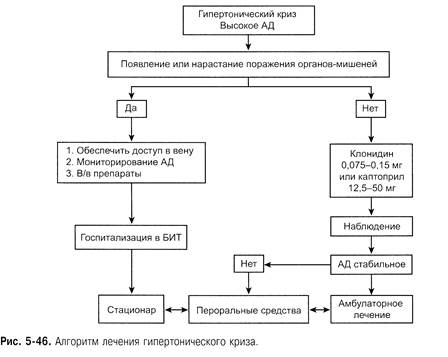
Наиболее приемлемой лечебной тактикой больных с ГК можно считать
алгоритм, предложенный профессором А.С. Галявичем (рис. 5-46). Скорее всего на первое место следует вынести оценку клинического состояния, а затем — выбор
лечебной тактики. Так, если у пациента имеется осложнённый ГК, в первую
очередь нужно обеспечить доступ в вену и принять решение о применении того или
иного лекарственного средства в зависимости от клинической ситуации, а также
обязательно госпитализировать больного в ОРИТ. Если же ГК неосложнённый, то
терапию начинают с таблетированных форм лекарственных средств.
Выбор лечебных мероприятий (препарат, путь введения, предполагаемая
скорость и уровень снижения АД) напрямую зависит от степени тяжести ГК и наличия
осложнений. Решающее значение имеет правильная интерпретация жалоб и
симптомов, а не абсолютный уровень АД.
Неотложные мероприятия должны быть направлены на:
• снижение повышенной работы левого желудочка;
• устранение периферической вазоконстрикции и гиперволемии;
• ликвидацию ишемии головного мозга (особенно при судорожном варианте);
• устранение острой коронарной или сердечной недостаточности.
Рассмотрим способ ведения больных в зависимости от предлагаемой
классификации. Осложнённый ГК — прямое показание к госпитализации и быстрому
началу антигипертензивной терапии, для чего используют внутривенное введение
лекарственных средств.
Скорость снижения АД при осложнённых гипертонических кризах:
• в течение 30-120 мин — снижение АД на 15-25%;
• в течение 2-6 ч — уровень АД 160/100 мм рт.ст.;
• затем — препараты для приёма внутрь.
Резкое снижение АД до нормальных значений противопоказано, так как это
может привести к гипоперфузии, ишемии, вплоть до некроза. При ОНМК скорость
снижения АД должна быть медленной, а наличие расслоения аневризмы аорты,
наоборот, требует быстрого снижения давления на 25% в течение 5-10 мин.
Целевое АДсист при расслаивающейся аневризме аорты — 110/100 мм рт.ст. Ниже приведён перечень препаратов, которые Американское общество
кардиологов рекомендует в качестве препаратов выбора при лечении осложнённых
кризов. Рекомендации Joint National Committee VII (2003) по их применению
представлены в табл. 5-23.
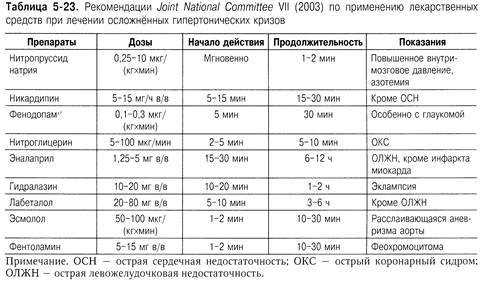 При внимательном изучении таблицы оказывается, что из всех рекомендуемых
При внимательном изучении таблицы оказывается, что из всех рекомендуемых
в JNC VII лекарственных средств в России имеются только нитроглицерин,
эналаприл и эсмолол, остальные препараты отсутствуют. Возникает вопрос, чем лечить
гипертонические кризы. В результате врачи вынуждены использовать
лекарственные средства (бендазол, папаверин, дротаверин, нифедипин), которые не
рекомендованы международными организациями для лечения кризов.
Безусловно, лечение ГК, как и самой АГ, должно быть сугубо индивидуальным.
При осложнённых ГК терапия зависит от поражения тех или иных органов-
мишеней. Как уже было сказано выше, при таком ГК внутривенно вводят
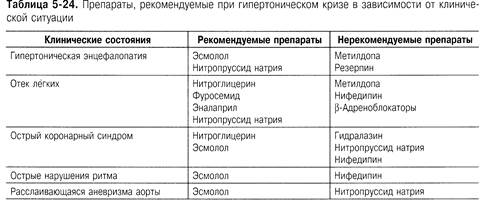
препараты, действие которых начинается в течение нескольких минут. В табл. 5-24
приведены лекарственные препараты, которые на сегодняшний день имеются в арсенале
врача, и основные клинические ситуации, при которых их применение
предпочтительно (дозы, используемые для купирования кризов, указаны в табл. 5-24).
При внутривенном введении гипотензивных препаратов необходимо тщательно
контролировать состояние пациента. В случае ухудшения состояния на фоне
снижения АД инфузионную терапию следует прекратить. Наиболее частые ситуации,
которые могут встречаться при чрезмерном снижении АД, — усиление болевых
ощущений в грудной клетке и появление/увеличение выраженности ишемических
изменений на ЭКГ или ухудшение мозговой симптоматики и нарушение сознания.
Наиболее приемлемый препарат для лечения неотложных гипертензивных
состояний, нитропруссид натрия, — мощный артериолярный и венозный вазоди-
лататор. К сожалению, данное лекарственное средство практически не
используется в нашей практике. Нитропруссид быстро, но очень мягко снижает АД. Для
внутривенного капельного введения 1 ампулу (50 мг) препарата разводят в 500 мл 5%
раствора глюкозы (100 мг/мл) и вводят в вену со скоростью 0,5-10 мкгДкгхмин),
т.е. в среднем по 3 мкгДкгхмин). Гипотензивный эффект обусловлен снижением
ОПСС и в меньшей степени — СВ. Почечный кровоток и клубочковая фильтрация
(КФ) не меняются. Основное ограничение при его использовании — возможные
осложнения со стороны ЦНС в связи с тем, что препарат может увеличивать ВЧД.
Нежелательно длительное (в течение нескольких дней) его применение,
особенно у больных с почечной или печёночной недостаточностью, из-за возможного
развития цианидной или тиоцианидной токсичности (рвота, тканевая гипоксия,
потеря сознания, парестезии, шум в ушах, нарушения аккомодации, спутанность
сознания). При передозировке в качестве антидота используют витамин В]7 и
тиосульфат натрия.
Нитраты являются препаратами, часто применяемыми для быстрого снижения
АД, особенно у больных с ОКС (нестабильная стенокардия, острый инфаркт
миокарда), при наличии признаков левожелудочковой недостаточности (сердечная
астма, отёк легких). Наиболее широко применяют нитроглицерин и изосорбида
динитрат. Введение начинают со скоростью 5 мкг/мин, в последующем количество
препарата увеличивают на 5 мкг/мин каждые 3-5 мин до достижения дозы 20 мкг/
мин. Если она неэффективна, то её можно увеличить ещё на 10-20 мкг/мин.
Имеются данные о возможности внутривенного болюсного применения
изосорбида динитрата для купирования кардиогенного отёка легких, развившегося на
фоне ГК. Так, в рандомизированном исследовании показано, что болюсное
введение изосорбида динитрата позволило сократить необходимость перевода больных
на искусственную вентиляцию в 3 раза по сравнению с контрольной группой, где
использовали фуросемид и длительную инфузию изосорбида динитрата.
Из препаратов группы р-адреноблокаторов предпочтение следует отдавать
селективному р-адреноблокатору ультракороткого действия эсмололу. Снижение
АД при болюсном введении препарата начинается через 1 мин, достигает
максимума через 5-7 мин после начала введения, сохраняется на заданном уровне (в
зависимости от дозы и скорости введения) в течение всего периода введения и
исчезает через 20-25 мин после окончания инфузии. Период полувыведения этого
препарата — 9 мин. Вводят его в/в струйно в дозе 250 мкгДкгхмин), а затем
проводят инфузию со скоростью 25-50 мкгДкгхмин). Максимальная доза не должна
превышать 300 мкгДкгхмин). Препарат показан при ГК, сопровождающемся ОКС,
пароксизмальными формами наджелудочковых нарушений ритма,
расслаивающейся аневризмой аорты, гипертонической энцефалопатией, геморрагическим и
ишемическим инсультом.
Для купирования ГК, особенно когда он сочетается с отёком лёгких, чаще всего
используют петлевые диуретики. Быстрый эффект петлевых диуретиков
(фуросемид), введённых внутривенно, вначале обусловлен независимым от
диуретического экстраренальным действием — увеличением податливости вен с уменьшением
преднагрузки, а также снижением ОПСС и после нагрузки. Однако следует
помнить, что у больных с гипертоническим кризом имеется гиповолемия, обусловлен ная повышенным АД. Диуретики уменьшают ОЦК и тем самым могут ещё больше
нарушить периферическое кровообращение.
Ингибитор АПФ эналаприл оказывает быстрое и продолжительное
гипотензивное действие, которое выражено независимо от причин АГ. Гипотензивный эффект
значительно возрастает при его совместном применении с диуретиками. Эналаприл
показан при ГК, сопровождающемся острой левожелудочковой недостаточностью
(кроме острого инфаркта миокарда); противопоказан при двустороннем стенозе
почечных артерий с прогрессирующей азотемией, при беременности. Не
рекомендуют использовать эналаприл в тех случаях, когда может возникнуть выраженная
гипотония, например при высокорениновых формах гипертензии, при гипона-
триемии (лечение диуретиками в высоких дозах) и др. Препарат вводят в течение
5 мин в/в медленно в дозе 1,25 мг каждые 6 ч. Эффект продолжается 6-12 ч. При
неэффективности дозу можно увеличить на 1,25 мг до максимальной (5 мг).
В ряде случаев (преэклампсия) АД может быть снижено внутривенным
введением 25% раствора сульфата магния. Препарат в дозе 5-10 мл вводят в/в струйно,
после чего начинается длительная инфузия со скоростью 1 г/ч. Специфический
антидот при передозировке — глюконат кальция (1 г в/в).
Рассмотрим тактику лечения неосложнённых ГК. При их лечении рекомендуют
использовать лекарственные средства для приёма внутрь, которые обеспечивают
постепенное снижение АД в течение 24-48 ч (табл. 5-25). 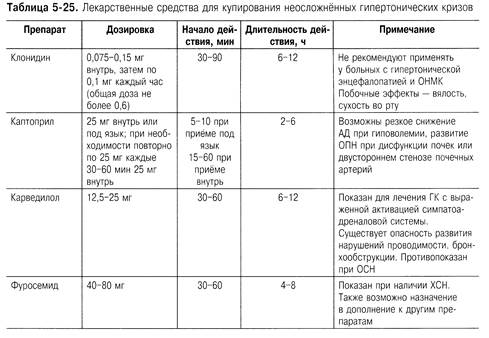
Следует отметить, что во всех международных рекомендациях для лечения
ГК предлагают лабеталол. Однако в нашей стране данный препарат
отсутствует. Но поскольку лабеталол — а- и (3-адреноблокатор, вместо него возможно
использование карведилола, опыт применения которого в России имеется. При
исследовании изменений АД с помощью суточного мониторирования было
установлено, что через 30 мин после приёма 12,5 мг препарата среднее АД снижалось
на 14,4+1,6 мм рт.ст. и возвращалось к исходному через 6 ч.
Как правило, приём перечисленных препаратов не вызывает резкого
снижения АД. Следует помнить, что скорость снижения давления при неосложнённых ГК должна быть медленной, в течение 24-48 ч достигают адекватного снижения
АД. При неэффективности монотерапии возможна комбинация лекарственных
средств. Лечение неосложнённого гипертонического криза проводят в
амбулаторных условиях, оно не требует экстренной госпитализации пациентов. В ряде
случаев больных с неосложнённым ГК госпитализируют.
Показания к госпитализации данной категории пациентов (национальные
рекомендации по диагностике и лечению АГ, ВНОК):
• неясность диагноза и необходимость проведения специальных (чаще инва-
зивных) исследований для уточнения природы АГ;
• трудность при подборе медикаментозной терапии на догоспитальном этапе
(частые кризы, резистентная к проводимой терапии АГ).
После купирования гипертонического криза проводят коррекцию плановой
терапии АГ.