Острое течение отмечается у быстрорастущих детей первого полугодия жизни и характеризуется преобладанием остеомаляции (размягчение костей) над процессами остеоидной гиперплазии, интенсивным нарастанием симптомов.
Подострое течение чаще наблюдается у детей с внутриутробной или
постнатальной гипотрофией, у недоношенных детей или младенцев, получивших недостаточную дозу витамина D; отличается более медленным развитием симптомов болезни и преобладанием процессов остеоидной гиперплазии над остеомаляцией. (появление бугров, чёток)
Рецидивирующее течение характеризуется чередованием клинического улучшения и обострения процесса на фоне различных соматических заболеваний, нарушения вскармливания младенцев, дефектов ухода и др. Отсутствие противорецидивной терапии приводит к непрерывному прогрессированию рахита.
Диагноз рахита не должен основываться на таких патологических симптомах, как позднее прорезывание зубов, позднее закрытие большого родничка, задержка статико- моторного развития.
Прогноз.
Дети при остром течении рахита обычно достаточно хорошо реагируют на лечение. При несвоевременно начатом лечении, при отсутствии лечения и при рецидивирующем течении заболевания возможны остаточные явления в виде деформации костной ткани.
Основные принципы лечения рахита:
Неспецифическое лечение
Для эффективного лечения рахита назначается комплекс мероприятий по
нормализации режима дня ребенка, с достаточной инсоляцией, обеспечение его полноценным сбалансированным питанием (Рациональное питание ребенка: максимальная длительность естественного вскармливания, при отсутствии грудного молока – кормить ребенка адаптированными смесями, введение в соответствии с возрастом соков, творога, яичного желтка, овощного пюре, гречневой или овсяной каш, мясного прикорма), сбалансированном поступлении солей кальция, фосфора, а также использовании естественных общеоздоровительных мероприятий (массаж, лечебная гимнастика, прогулки, водные процедуры).
Рациональный режим дня: достаточное пребывание на свежем воздухе, сон на свежем воздухе, прогулки в любую погоду.
Специфическое лечение
Лечение рахита препаратами витамина D может быть эффективным только при условии адекватного поступления кальция и фосфатов в организм ребенка с учетом его физиологической потребности.
Для уточнения доз витамина D при лечении рахита необходимо проведение
дополнительных исследований по выявлению гиповитаминоза D. Основным надежным критерием обеспеченности детского организма витамином D является уровень 25(ОН)D в сыворотке крови:
- адекватный уровень витамина D определяется как концентрация 25(ОН)D
более 30 нг/мл;
- недостаточность – 30-21 нг/мл;
- дефицит - менее 20 нг/мл;
- авитаминоз – менее 10 нг/мл.
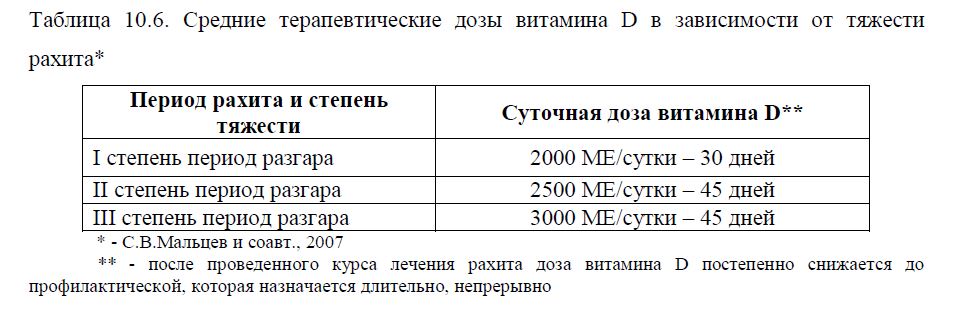
Рекомендации по лечебным дозам витамина D в зависимости от уровня 25(ОН)D в
сыворотке крови в соответствии Национальной программой «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции» (2017 г.) приведены в табл. 10.7.
Контроль возможной передозировки холекальциферола, следует проводить по уровню кальция в суточной моче (не более 2 мг/кг/сутки).
Реакция Сулковича не имеет диагностической ценности, поэтому использовать ее в практике не рекомендуется.
Назначение витамина D не противопоказано у детей с малым размером большого родничка.
Профилактика рахита.
Профилактика недостаточности витамина D проводится круглогодично,
непрерывно, включая летние месяцы.
Протоколы и стандарты по профилактическому применению витамина D в регионах нашей страны находятся в стадии разработки. В отечественной педиатрии общепринятый
возраст начала профилактического применения витамина D у доношенных детей составляет 4 недели (1 месяц) независимо от вида вскармливания. Рекомендуемая ежедневная профилактическая доза витамина D3 — 400–500 МЕ.
| Антенатальная неспецифическая | Антенатальная специфическая | Постнатальная неспецифическая | Постнатальная специфическая |
| Рациональный режим дня беременной женщины, достаточное пребывание на свежем воздухе. Достаточный сон. Рациональное витаминизированное питание. Ежедневный прием поливитаминов. Профилактика и лечение токсикозов и заболеваний. Предупреждение преждевременных родов. | Рациональное питание кормящей матери, ежедневный прием поливитаминов. Максимальная длительность грудного вскармливания, своевременное введение прикормов и корригирующих добавок. Правильная организация смешанного и искусственного вскармливания. Соблюдение режима дня и правил ухода за ребенком. Регулярное проведение ребенку закаливающих процедур, массажа, гимнастики |
Спазмофилия (детская тетания) – название происходит от греческого spasmos – спазм, судорога и philia – склонность, предрасположение – это заболевание детей раннего возраста, в основе которого лежит гипокальциемия, вызывающая повышенную готовность организма к тоническим и клоническим судорогам. Чаще встречается у детей от 3-х месяцев до 2-х лет. В настоящее время, в связи с проведением профилактики рахита, это заболевание встречается редко.
Этиология:
Спазмофилией болеют дети раннего возраста, страдающие тяжелым рахитом и находящиеся на искусственном вскармливании неадаптированными смесями.
Факторы риска развития заболевания:
· Назначение лечения рахита большими дозами витамина Д.
· Гиперпродукция витамина Д в коже ранней весной при повышенной инсоляции.
Механизм патологического процесса:
Под влиянием витамина Д происходит повышенное отложение Са в костях и незначительное всасывание его в кишечнике, что приводит к критическому снижению уровня Са в сыворотке крови (гипокальциемии). При этом развивается гиперфосфатемия. Нарушение минерального обмена и кислотно-щелочного равновесия (алкалоз) является непосредственной причиной повышения нервно-мышечной возбудимости и возникновения судорог.
Клиническая картина.
Основные клинические проявления спазмофилии:
Различают две формы детской тетании:
· Скрытая (латентная) форма
· Явная форма.
Латентная форма заболевания чаще предшествует явной форме и может длиться от нескольких недель до нескольких месяцев. Под влиянием провоцирующих факторов скрытая тетания может переходить в явную форму. Характерны следующие симптомы:
· Симптом Хвостека - при легком поколачивании пальцем в области щеки между скуловой дугой и углом рта (fоssа саninае) происходит сокращение мимической мускулатуры соответствующей стороны.
· Симптом Люста - при ударе ниже головки малоберцовой кости происходит быстрое отведение стопы.
· Симптом Труссо - при сдавливании сосудисто-нервного пучка в средней трети плеча через 3-5 минут кисть судорожно сокращается, принимая положение "руки акушера".
· Симптом Маслова - под влиянием болевого раздражения (укол) возникает кратковременная остановка дыхания.
Явная форма детской тетании может возникать на фоне латентного течения или совершенно внезапно и проявляется ларингоспазмом, карпопедальным спазмом или эклампсией.
Ларингоспазм возникает приступообразно в виде легкого спазма голосовой щели или полного, кратковременного ее закрытия, сопровождается цианозом, при этом ребенок испуган, покрывается липким потом, вслед за кратковременным спазмом наступает шумный вдох, напоминающий "петушиный крик". Приступ длится от нескольких секунд до 1-2 минут, в течение дня может повторяться.
Карпопедалъный спазм - это тоническое сокращение мускулатуры стоп и кистей; кисти при этом максимально согнуты, большой палец приведен к ладони, остальные пальцы согнуты под прямым углом в пястно-фаланговых сочленениях, а в межфаланговых суставах разогнуты ("рука акушера");стопы находятся в состоянии резкого подошвенного сгибания.
Эклампсия – самая редкая, но наиболее тяжелая форма явной тетании, представляет собой общий приступ тонико-клонических судорог, которые начинаются с оцепенения, заторможенности, подергивания мимической мускулатуры, далее судороги распространяются на другие группы мышц, захватывая и дыхательные, при этом дыхание ребенка становится прерывистым, всхлипывающим, появляется цианоз, ребенок теряет сознание, происходит непроизвольное мочеиспускание и дефекация. После приступа ребенок обычно засыпает.
Длительность приступа - от нескольких до 20-30 секунд.
У детей первого полугодия заболевание чаще проявляется ларингоспазмом и эклампсией, а в возрасте одного года и старше - карпопедальными спазмами.
Осложнения:
- Во время приступа эклампсии может произойти остановка дыхания и сердца.
- При ларангоспазме иногда может быть остановка дыхания (летальный исход).
- Судороги дыхательной мускулатуры при карпопедальном спазме.
Методы диагностики:
- Биохимический анализ крови: гипокальциемия, гиперфосфатемия, алкалоз в крови.
Прогноз.
При своевременном выявлении заболевания и адекватной терапии прогноз благоприятный, при отсутствии лечения и частых приступах с остановкой дыхания могут возникнуть симптомы нарушения функции ЦНС, в редких случаях – летальный исход.