При наличии показаний для лечения больного в условиях стационара, госпитализацию осуществляют в инфекционные больницы или инфекционные отделения многопрофильных стационаров.
При выявлении инфекций, подпадающих под действие Международных медико-санитарных правил (холера), тактика оказания помощи больному строится согласно соответствующим федеральным и региональным инструкциям и рекомендациям.
Показания к доставке больных в стационар
1. Клинические:
- ботулизм;
- холера;
- тяжелое течение заболевания;
- осложненные формы заболевания;
- отсутствие эффекта от лечения на дому;
- лица с тяжелой сопутствующей патологией — при среднетяжелом течении заболевания;
- при бактериальном пищевом отравлении — больные пожилого возраста с сопутствующей патологией сердечно-сосудистой системы.
2. Эпидемиологические:
- инфекции, подпадающие под действие Международных медико-санитарных правил и подлежащие международному санитарно-эпидемиологическому надзору (холера);
- декретированный контингент лиц (работники предприятий пищевой промышленности, общественного питания, торговли пищевыми продуктами, работники детских и лечебно-профилактических учреждений, школ, школ-интернатов, оздоровительных и спортивных учреждений для взрослых и детей, лица, обслуживающие водопроводные сооружения, работающие на предприятиях бытового обслуживания населения, на всех видах транспорта, связанные с непосредственным обслуживанием пассажиров);
- невозможность соблюдения противоэпидемического режима по месту жительства или выявления больного (проживающие в общежитиях, находящиеся в учреждениях закрытого типа, общих и коммунальных квартирах без удобств и др.).
Прогноз
При неосложненном течении кишечных инфекций прогноз благоприятный.
При развитии шока прогноз ухудшается, становиться неблагоприятным при несвоевременном и/или неполном его лечении.
В случае ботулизма терапия без введения противоботулинической сыворотки серьезно ухудшает прогноз.
При бактериальных пищевых отравлениях у пожилых больных с сопутствующей патологией сердечно-сосудистой системы — высокий риск развития осложнений (инфаркта миокарда, острого нарушения мозгового кровообращения).
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
Диагностика
Клинико-эпидемиологическая диагностика при синдроме диареи инфекционного генеза в стационарном отделении скорой медицинской помощи аналогична проводимой на догоспитальном этапе.
Объем лабораторных и инструментальных методов исследования при кишечных инфекциях зависит от предполагаемой этиологии заболевания, тяжести течения болезни, наличия осложнений. План обследования строится индивидуально и при необходимости расширяется.
В СтОСМП для верификации диагноза необходимо забрать материал от больного на исследование, при бактериальных инфекциях – до начала антибактериальной терапии.
I. Лабораторные методы исследования:
1. Клинический анализ крови.
2. Гематокрит.
3. Общий анализ мочи.
4. Копрограмма.
5. Кал на яйца гельминтов и простейшие.
6. Биохимический анализ крови (по показаниям):
- креатинин, мочевина;
- электролиты K+, Na+, Cl–;
- анализ кислотно-основного состояния.
7. Бактериологические исследования:
- посев кала на патогенную кишечную флору;
- посев кала для выявления холерного вибриона;
- посев кала, рвотных масс, промывных вод желудка, остатков пищи на условно-патогенную флору;
- посев кала на иерсинии;
- посев кала на кампилобактер;
- посев крови на тифопаратифозную группу возбудителей, условно-патогенную флору (по показаниям).
8. Экспресс-методы диагностики:
- исследование кала, рвотных масс на холерный вибрион методом флюоресцирующих антител (МФА);
- исследование кала, рвотных масс на холерный вибрион реакцией иммобилизации вибрионов (РИВ).
9. Иммунологические исследования:
- исследование сыворотки крови методом ИФА, РНГА для обнаружения антител к шигеллам, сальмонеллам, иерсиниям (с пятого дня болезни);
- исследование сыворотки крови методом ИФА, РН для обнаружения антител к энтеровирусам (в парных сыворотках);
- исследование кала методом ИФА на эшерихии, ротавирусы, аденовирусы, астровирусы и др.;
- исследование кала методом иммунного блоттинга на ротавирусы, аденовирусы и др.
10. Молекулярно-биологический метод (ПЦР):
- исследование кала для обнаружения бактерий (шигелл, сальмонелл, эшерихий, иерсиний, кампилобактерий, холерных вибрионов и др.);
- исследование кала для обнаружения вирусов (ротавирус, норовирус, аденовирус, астровирус и др.).
11. Токсикологические исследования:
- исследование крови, промывных вод желудка, рвотных масс, кала, остатков пищи реакцией нейтрализации ботулотоксинов антитоксическими сыворотками (метод биопробы).
II. Инструментальные методы:
- ректороманоскопия (по показаниям).
III. Консультации врачей-специалистов (по показаниям).
Лечение
1. Режим – по состоянию больного.
2. Диета – первые 6–12 часов водно-чайная, далее стол №4 по Певзнеру (D, 4).
3. Регидратация пероральная, парентеральная (A, 1++):
На госпитальном этапе продолжают первичную регидратацию и/или, по ее завершении, проводят компенсаторную (корригирующую) регидратацию.
Объем вводимой жидкости определяют исходя из степени обезвоживания (табл. 2 и табл. 3).
 Таблица 3. Оценка тяжести дегидратации (продолжение) *
Таблица 3. Оценка тяжести дегидратации (продолжение) *
| Признаки | Степень обезвоживания (процент потери массы тела) | |||
| Стертая и легкая | Средней тяжести | Тяжелая | Очень тяжелая | |
| 1–3% | 4–6% | 7–9% | 10% и более | |
| Относительная плотность плазмы | норма (до 1025) | 1026–1029 | 1030–1035 | 1036 и более |
| Гематокрит, % | норма (40–45) | 46–50 | 51–55 | 56 и более |
* Инфекционные болезни. Национальное руководство. 2009.
Общее количество жидкости для регидратации можно рассчитать
– по формуле Филлипса
 ,
,
где V — количество жидкости (в мл); М — масса тела больного в килограммах;
D — относительная плотность плазмы крови больного; 4 — коэффициент при плотности плазмы больного до 1040, а 8 — при плотности выше 1041;
– по формуле Коэна
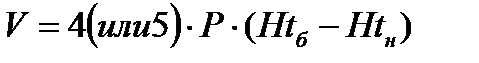 ,
,
где V — определяемый дефицит жидкости (мл); Р — масса тела больного (кг); Htб — гематокрит больного; Htн — гематокрит в норме; 4 — коэффициент при разнице гематокрита до 15, а 5 — при разнице более 15.
Препараты для проведения регидратационной терапии указаны в разделе «Лечение на догоспитальном этапе».
По окончании первичной регидратации оценивают состояние больного с учетом динамики признаков обезвоживания:
· состояние гемодинамики — частота пульса, уровень АД и их соотношение (в норме около 0,5), центральное венозное давление (ЦВД в норме 8–10 см вод.ст.), объем циркулирующей крови (ОЦК в норме 60–75 мл/кг);
· величина гематокрита и относительной плотности плазмы крови, содержание электролитов, показатели кислотно-основного состояния и др.;
· степень восстановления почасового диуреза.
Далее осуществляют компенсаторную регидратацию с учетом объема потерь жидкости и электролитов с испражнениями и рвотой, продолжающихся на фоне лечения. В большинстве случаев достаточным является пероральное введение растворов, в редких случаях сохраняется необходимость инфузионной терапии.
Регидратацию прекращают после появления испражнений калового характера при отсутствии рвоты и преобладании объёма мочи над объёмом испражнений в последние 6–12 ч.
4. Дезинтоксикация:
- Гемодилюция (A, 1+);
- энтеросорбция (D, 3);
- при развитии ИТШ — противошоковая терапия в необходимом объеме в условиях ОРИТ (А, 1++).
5. Специфическая терапия (A, 1++) – введение противоботулинической сыворотки при ботулизме (после постановки внутрикожной пробы, дробно, по методу Безредки), дозы и кратность введения сыворотки определяются формой заболевания.
6. Этиотропная терапия (A, 1++):
Антибактериальную терапию назначают исходя из предполагаемой этиологии заболевания. Препарат выбирают согласно сведениям о чувствительности к нему штаммов бактерий, выделяемых от больных кишечными инфекциями в данной местности в последнее время.
В случае необходимости этиотропную терапию корригируют после получения результатов бактериологического исследования, анализа резистентности выделенных микроорганизмов и состояния больного.
7. Восстановление микробного биоценоза (D, 4) – пробиотики, пребиотики.
8. Симптоматическая терапия:
- cпазмолитики (B, 2+);
- жаропонижающие средства (A, 1+);
- ферментные средства (панкреатин и др.) (D, 3).
Что нельзя делать
1. Назначать антибактериальную терапию до забора материала для бактериологического исследования.
2. При обезвоживании:
- применять неполиионные растворы (изотонический раствор натрия хлорида, 5% раствор декстрозы и др.) или не сбалансированные по солевому составу растворы (натрия хлорида раствор сложный и др.);
- использовать коллоидные растворы (гемодез-Н-Н, реополиглюкин, полиглюкин);
- применять сердечные гликозиды, прессорные амины, дыхательные аналептики, глюкокортикостероиды;
- вводить внутривенно холодные, неподогретые до 37°С растворы.
3. Не промыть желудок при оказании помощи больным ботулизмом, бактериальными пищевыми отравлениями, сальмонеллезом.
4. Применять противодиарейные средства (лоперамид, имодиум).
5. Применять анальгетики при боли в животе.