Гепатит С — вирусное заболевание человека с контактным механизмом заражения, склонностью к хроническому длительному малосимптомному течению с исходом в цирроз печени.
Этиология.
Возбудитель ГС - HCV — РНК -содержащий вирус.
В геноме HCV выделяют две области, одна из которых (локус соre, Е1 и Е2/NS1) кодирует структурные белки, входящие в состав вириона (нуклеокапсид, белки оболочки), другая (локус NS2, NS3, NS4А, NS4В, NS5А и NS5В) — неструктурные (функциональные) белки, не входящие в состав вириона, но обладающие ферментативной активностью и жизненно необходимые для репликации вируса (протеазу, хеликазу, РНК-зависимую РНК-полимеразу)
Эпидемиология.
Источник возбудителя - человек, больной острой или хронической инфекцией.
Наиболее опасны в эпидемиологическом отношении субклинические формы заболевания, преобладающие при гепатите С.
Механизм передачи - контактный (парентеральный)
Инфицирующая доза HCV в несколько раз больше, чем HBV. Это объясняет меньшее значение полового и вертикального (от матери к ребенку) пути заражения, а также меньший риск инфицирования при бытовых контактах и профессионального заражения медицинских работников.
Группы риска заражения
- реципиенты крови и ее компонентов
- Больные на хроническом гемодиализе
- трансплантация органов и тканей
- парентеральные потребители наркотиков («гепатит наркоманов»)
Патогенез
Развитие инфекции связано с проникновением и репликацией вируса в гепатоцитах, при этом доказано его прямое цитопатическое действие.
Вместе с тем это не приводит (как при ГА) к элиминации возбудителя из организма, так как HCV обладает слабой иммуногенностью. Образующиеся антитела не способны эффективно нейтрализовать вирусы.
|
|
У большинства (80 %) больных формируется хронический гепатит с длительным персистированием вируса в организме.
В хронизации инфекции имеет значение изменчивость вируса с образованием множества одновременно существующих, иммунологически различающихся антигенных вариантов — квази-разновидностей, которые избегают иммунного надзора. При этом скорость мутаций существенно превышает скорость репликации вируса, что и определяет многолетнее персистирование вируса в организме.
Образующиеся вируснейтрализующие антитела высокоспецифичны и не способны нейтрализовать вновь появляющиеся вирусные варианты.
Отличительной чертой ГС является продолжительное латентное или малосимптомное течение заболевания и вместе с тем неуклонное прогрессирование патологического процесса (“ласковый убийца”).
Хронический ГС чаще описывают как гепатит с минимальной или слабо выраженной активностью патологического процесса.
Клиническая картина.
Инкубационный период - от 2 до 26 нед, чаще — 6—8 нед.
Выделяют острую форму (или фазу) заболевания, продолжительностью до 6 мес, и хроническую, которая может быть разделена на субклиническую (латентную) фазу и фазу манифестации (реактивации).
Острый ГС у подавляющего большинства больных протекает субклинически и остается нераспознанным.
Диагноз в этих случаях устанавливают на основании результатов лабораторного обследования:
- повышение активности АлАТ
- анти-HCV и(или) РНК вируса.
Сероконверсия происходит через 6—8 нед после заражения.
Манифестные формы преимущественно легкие и средней тяжести, обычно малосимптомны, чаще протекают без желтухи.
|
|
Продромальный период напоминает преджелтушный период ГВ, сопровождается астеновегетативным, диспепсическим, артралгическим синдромом и, реже — лихорадкой.
В период разгара больные отмечают общую слабость, недомогание, быструю утомляемость, вялость, снижение аппетита. Возможны дискомфорт и ощущение тяжести в эпигастральной области и правом подреберье. В редких случаях отмечается умеренно или слабо выраженная желтуха. Печень умеренно увеличена.
Острый ГС у 80—85 % больных не завершается выздоровлением, а переходит в хроническую фазу инфекции.
Хронический ГС отличается длительным субклиническим или малосимптомным течением, что существенно затрудняет его диагностику.
Латентная фаза
Самочувствие больных обычно не нарушается, они считают себя здоровыми.
Тщательное обследование больных позволяет выявить незначительное увеличение размеров и уплотнение печени. Периодически отмечается «волнообразное» умеренное повышение активности АлАТ (в 3—5 раз по сравнению с нормой).
В крови обнаруживают
- анти-HCV
- РНК HCV выявляют непостоянно, обычно в низких концентрациях.
Продолжительность этой фазы заболевания составляет 15—20 лет, но может значительно сокращаться при развитии суперинфекции и под влиянием различных факторов, изменяющих реактивность организма (например, алкоголизм, наркомания, сопутствующие заболевания).
Минимальные клинические проявления не исключают обнаружения при морфологическом исследовании ткани печени умеренной и высокой активности патологического процесса.
|
|
Фаза реактивации (манифестации)
Характеризуется последовательным возникновением признаков хронического гепатита, цирроза печени и гепатокарциномы.
Клинические проявления хронического ГС представлены признаками печеночной недостаточности.
- Больные астенизированы, жалуются на утомляемость, общую слабость, нарушение сна, снижение аппетита.
- диспепсические жалобы, уменьшение массы тела.
- увеличение размеров печени, нередко в сочетании со спленомегалией.
- внепеченочные проявления (васкулиты, гломерулонефрит, криоглобулинемия, тиреоидит, нейромышечные нарушения, суставной синдром, апластическая анемия и др.).
- повышение активности АлАТ, ГГТП.
У 20—40 % больных хроническим ГС происходит формирование цирроза печени, причем в течение длительного времени цирроз остается компенсированным и, как правило, нераспознанным.
Риск развития рака печени высокий. У 30—40 % больных с циррозом печени формируется гепатокарцинома.
Диагностика.
ИФА
- анти-HCV
ПЦР
- РНК HCV
Учитывая, что у большинства больных ОГC отсутствуют клинические признаки острого гепатита, а имеющиеся серологические и биохимические проявления не всегда позволяют отличить острый гепатит от обострения хронического, диагноз ОГC устанавливают в тех случаях, когда наряду с характерными клинико-эпидемиологическими и биохимическими данными при первичном исследовании сыворотки крови отсутствуют антитела к HCV, которые появляются спустя 4–6 и более недель от начала болезни.
Для диагностики ОГC можно прибегнуть к выявлению вирусной РНК методом ПЦР, так как её можно обнаружить уже в первые 1–2 нед заболевания, в то время как антитела появляются только через несколько недель.
Анти-HCV можно обнаружить как при ОГC, так и при ХГC. При этом анти-HCV антител IgM одинаково часто обнаруживают у больных как острым, так и ХГС. Таким образом, обнаружение анти-HCV IgM не может быть использовано как маркёр острой фазы ВГC.
Кроме того, анти-HCV могут изолированно циркулировать в крови пациентов, которые выздоровели после ОГC или находятся в фазе ремиссии после элиминации РНК HCV в результате противовирусной терапии
Для подтверждения ХГC используют эпидемиологические и клинические данные, динамическое определение биохимических показателей, наличие в сыворотке крови анти-HCV и РНК HCV.
Однако золотой стандарт диагностики ХГС — пункционная биопсия печени, которая показана пациентам. Цели проведения пункционной биопсии печени — установление степени активности некротических и воспалительных изменений в ткани печени, уточнение степени выраженности и распространённости фиброза — стадии болезни (определение индекса фиброза), а также оценка эффективности лечения. На основании результатов гистологического исследования ткани печени определяют тактику ведения больного, показания к проведению противовирусной терапии и прогноз заболевания.
Лечение и профилактика.
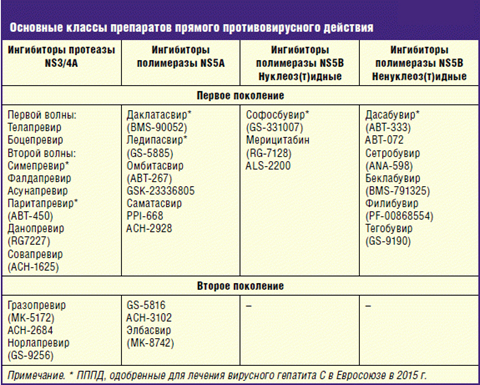
+ комбинированное применение пегилированного интерферона альфа-2 и рибавирина
Лечение назначают пациентам с хроническим гепатитом на стадии F2 или F3 по системе METAVIR, вне зависимости от степени активности некротического воспаления печени, а также пациентам с циррозом печени
Для цирроза

