ки для взрослых.
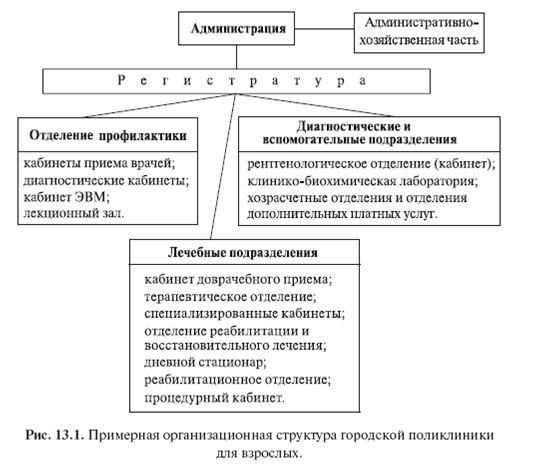
В непосредственной близости от регистратуры располагается кабинет доврачебного приема, который организуют в поликлинике для регулирования потока посетителей и выполнения функций, не требующих врачебной компетенции. Для работы в нем подбирают наиболее опытных медицинских сестер. В задачи кабинета доврачебного приема входят:
• распределение пациентов по срочности направления их к врачу;
• направление на лабораторные и другие диагностические ис-
следования больных, которые не нуждаются в день обращения во
врачебном приеме;
• проведение антропометрии, измерение артериального и глаз-
ного давления, температуры тела и др.;
• заполнение паспортной части «Санаторно-курортной кар-
ты» (ф. 072/у-04), «Направления на медико-социальную экспертизу
организацией, оказывающей лечебно-профилактическую помощь»
(ф. 088/у-06), а также внесение в них данных лабораторных и дру-
гих диагностических исследований, оформление справок, выписок
и других медицинских документов;
• участие в организации и проведении медицинских осмотров.
Основной фигурой городской поликлиники для взрослых является участковый терапевт, который обеспечивает в поликлинике и на дому квалифицированную терапевтическую помощь населению, проживающему на закрепленном участке. Терапевтические участки формируют из расчета 1700 жителей в возрасте 18 лет и старше на один участок. Участковый терапевт обязан обеспечить:
• своевременную квалифицированную терапевтическую по-
мощь населению своего участка в поликлинике и на дому;
• своевременную госпитализацию больных с обязательным
предварительным обследованием при плановой госпитализации;
• использование в своей работе современных методов профи-
лактики, диагностики и лечения;
• экспертизу временной нетрудоспособности больных в соот-
ветствии с действующим положением;
• проведение комплекса мероприятий по диспансеризации
взрослого населения участка, анализ эффективности и качества
диспансеризации;
• раннее выявление, диагностику, лечение инфекционных за-
болеваний и направление в Центры гигиены и эпидемиологии «Из-
вещения о больном с вновь установленным диагнозом: сифилиса,
гонореи, трихомоноза, хламидиоза, герпеса урогенитального, аноге-
нитальными бородавками, микроспории, фавуса, трихофитии, ми-
коза стоп, чесотки» (ф. 089/у-кв), «Извещения о больном с впервые
в жизни установленным диагнозом туберкулеза, с рецидивом тубер-
кулеза» (ф. 089/у-туб);
• систематическое повышение своей профессиональной ква-
лификации и уровня медицинских знаний участковой медицинской
сестры;
• пропаганду среди населения участка здорового образа жизни.
2. Первичная медицинская документация, используемая в поликлинике.
Основными формами первичной учетной медицинской доку-
ментации АПУ являются:
• медицинская карта амбулаторного больного, ф. 025/у-87,
025/у-04;
• талон на прием к врачу, ф. 025-4/у-88;
• талон на законченный случай временной нетрудоспособно-
сти, ф. 025-9/у-96;
• единый талон амбулаторного пациента, ф. 025-8/у-95 или
талон амбулаторного
пациента, ф. 025-6-7/у-89, 025-10/у-97,
025-11/у-02, 025-12/у;
• контрольная карта диспансерного наблюдения, ф. 030/у-04;
• паспорт врачебного участка граждан, имеющих право на полу-
чение набора социальных услуг, ф. 030-П/у;
• дневник работы врача общей практики (семейного врача),
ф. 039/у-ВОП и др.
3. Основные показатели деятельности поликлиники.
На основе этих и других форм медицинской документации раз-рабатывают следующие группы статистических показателей:
• обеспечение кадрами;
• объемы амбулаторно-поликлинической помощи;
• нагрузка персонала;
• профилактическая работа.
Показатели обеспечения кадрами. К этой группе показателей
относятся:
• показатель обеспеченности врачебными кадрами (средними
медицинскими работниками);
• показатель укомплектованности врачебных должностей
(средних медицинских работников);
• коэффициент совместительства врачей (средних медицин-
ских работников);
• показатель удельного веса врачей (средних медицинских
работников), имеющих высшую (I, II) квалификационную
категорию;
• показатель удельного веса врачей (средних медицинских ра-
ботников), имеющих сертификат специалиста.
Одним из показателей, характеризующих доступность населению амбулаторно-поликлинической помощи, является показатель обеспеченности врачебными кадрами (с редними медицинскими работ-
никами).

Показатели объемов амбулаторно-поликлинической помощи. Объ-
ем амбулаторно-поликлинической помощи характеризуется следующими показателями:
• показатель среднего числа посещений на 1 жителя;
• показатель удельного веса профилактических посещений в
поликлинику;
• показатель удельного веса посещений на дому.
Большое значение для оценки доступности населению амбулаторно-поликлинической помощи, а также расчета необходимых для ее развития ресурсов имеет показатель среднего числа посещений на 1 жителя. Рассчитывают по формуле:

Для оценки организации профилактической работы в амбу-
латорно-поликлинических учреждениях исчисляют показатель
удельного веса профилактических посещений в АПУ по формуле, %:

Показатель должен составлять не менее 30% от числа всех вра-
чебных посещений.
Для анализа активности медицинского наблюдения больных, страдающих острыми и хроническими заболеваниями, рассчитыва-
ют показатель удельного веса посещений на дому, %, по формуле:

Значение этого показателя в пределах 15–20% свидетельствует
о доступности амбулаторно-поликлинической помощи этим категориям больных.
Показатели профилактической работы. Для анализа профилактической работы используются следующие показатели:
• показатель полноты охвата населения медицинскими
осмотрами;
• показатель полноты охвата населения диспансерным наблю-
дением;
• показатель полноты охвата диспансерным наблюдением
больных определенным заболеванием;
• показатель своевременности взятия больных под диспансер-
ное наблюдение;
• показатель эффективности диспансеризации.
Показатель полноты охвата населения медицинскими осмотрами
является основной характеристикой профилактической деятельности поликлиники и рассчитывается по формуле:

Оптимальное значение показателя должно приближаться к 100%.
Кроме того, охват населения профилактической работой оценивается по результатам целевых (скрининговых) медицинских осмотров на предмет выявления социально значимых заболеваний (злокачественных новообразований, туберкулеза, заболеваний, передающихся преимущественно половым путем, и др.):

Показатель полноты охвата населения диспансерным наблюдени-
ем дает общее представление об организации диспансеризации населения. Этот показатель рассчитывается как отношение числа лиц, состоящих под диспансерным наблюдением к среднегодовой численности прикрепленного населения, %:

По отдельным субъектам Российской Федерации его значения
колеблются в интервале 60–70%.
Показатель полноты охвата диспансерным наблюдением больных
определенным заболеванием используется для более глубокой оценки
организации работы по диспансеризации населения. Рассчитывают по формуле, %:

Для больных, страдающих социально значимыми заболевания-
ми (болезни системы кровообращения, сахарный диабет, злокачественные новообразования, психические расстройства и расстройства поведения, ВИЧ-инфекция, туберкулез и др.), этот показатель должен приближаться к 100%.
Показатель своевременности взятия больных под диспансерное наблюдение является важной характеристикой работы медицинских учреждений и позволяет оценить, в течение какого периода времени больной с впервые в жизни установленным диагнозом взят на учет
для динамического наблюдения.

Как правило, для расчета этого показателя берут временной интервал с момента выявления заболевания до момента постановки больного на диспансерный учет, равный 1 году. В то же время для отдельных нозологических форм (бронхиальная астма, гипертоническая болезнь, язвенная болезнь желудка и др.) этот период временине должен превышать 30 дней.
«Основы организации лечебно– профилактической помощи городскому населению в условиях стационара.»
План:
1. Определение понятия больница. Номенклатура больниц. Структура больницы. Задачи городской больницы.
2. Первичная медицинская документация, используемая в стационарах.
3. Основные показатели деятельности стационара.
4. Пути реструктуризации стационарной медицинской помощи.
Стационарная (больничная, госпитальная) медицинская помощь в настоящее время является наиболее ресурсоемким сектором здравоохранения. В стационарных учреждениях сосредоточены основные материальные ресурсы отрасли (дорогостоящие здания, сооружения, оборудование, транспорт и др.), на содержание учреждений этого типа тратится в среднем 60–70% всех ассигнований, выделяемых на здравоохранение.
Оптимальной мощностью больницы следует считать 600–800 коек.
1. Лечебно-профилактические медицинские организации:
1.1. Больница (в том числе детская).
1.2. Больница скорой медицинской помощи.
1.3. Участковая больница.
1.4. Специализированные больницы (в том числе по профилю медицинской помощи), а также специализированные больницы государственной и муниципальной систем здравоохранения:
гинекологическая;
гериатрическая;
инфекционная, в том числе детская;
медицинской реабилитации, в том числе детская;
наркологическая;
онкологическая;
офтальмологическая;
психиатрическая, в том числе детская;
психиатрическая (стационар) специализированного типа;
психиатрическая (стационар) специализированного типа с интенсивным наблюдением;
психоневрологическая, в том числе детская;
туберкулезная, в том числе детская.
1.5. Родильный дом.
1.6. Госпиталь.
1.7. Медико-санитарная часть, в том числе центральная.
1.8. Дом (больница) сестринского ухода.
1.9. Хоспис.
1.10. Лепрозорий.
Наибольший объем стационарной помощи в стране выполняют больницы. В РФ под больницей подразумевают лечебно-профилактическое учреждение, оказывающее населению квалифицированную специализированную стационарную медицинскую помощь.
В задачи современной городской больницы для взрослых
входят:
• оказание больничной квалифицированной лечебно-
профилактической помощи по программе госгарантий;
• внедрение в практику здравоохранения современных методов
профилактики, диагностики и лечения на основе достижений меди-
цинской науки и техники, а также передового опыта других ЛПУ;
• развитие и совершенствование организационных форм
и методов работы учреждения, повышение качества лечебно-
профилактической помощи
и др.
Примерная организационная структура городской больницы
для взрослых :

Деятельностью среднего и младшего медицинского персонала руководит главная медицинская сестра.
Первое знакомство больного со стационаром начинается с приемного отделения. Приемное отделение может быть централизованным и дентрализованным (для отдельных профильных отделений). В приемное отделение больницы пациенты попадают разными путями:
• по направлению из АПУ (плановая госпитализация);
• при доставке бригадами скорой медицинской помощи (экс-
тренная госпитализация);
• переводом из другого стационара;
• при самостоятельном обращении в приемное отделение
(«самотек»);
В задачи приемного отделения входят:
• прием больных, постановка предварительного диагноза
и решение вопроса о необходимости госпитализации;
• регистрация больных и учет их движения в стационаре;
• оказание при необходимости экстренной медицинской
помощи;
• санитарная обработка больных;
• выполнение функций справочного центра о состоянии
больных.
В больницах мощностью 500 коек и более в штате учреждения выделяют ставки врачей приемного покоя (хирург, терапевт, травматолог, рентгенолог и др.). Кроме того, врачи приемного покоя имеют возможность вызывать врачей других специальностей, которые в это время дежурят на отделениях. В больницах меньшей мощности в приемном покое дежурят врачи отделений в соответствии с графиком. Врачи приемного отделения должны иметь возможность круглосуточно проводить в экстренном порядке экспресс-анализы, рентгенологические, эндоскопические, ультразвуковые и другие
исследования.
В приемном отделении ведут «Журнал приема больных и отказов в госпитализации» (ф. 001/у), заводят «Медицинскую карту стационарного больного» (ф. 003/у) со всеми вкладышами: «Температурный лист» (ф. 004/у), «Статистическая карта выбывшего из стационара …» (ф. 066/у-02).
Из приемного отделения больной поступает в соответствующее стационарное отделение. Профиль и мощность отделений стационара определяют с учетом потребности населения в госпитальной помощи и структуры патологии. Штаты и оснащение зависят от числа коек и профиля отделения. Оптимальной мощностью стационарного отделения больницы считают 60–70 коек. Как правило, в больницах мощностью до 300 коек организуют отделения терапевтического, хирургического, гинекологического, педиатрического, инфекционного, неврологического, кардиологического, травматологического и других профилей. В больницах большей мощности
создаются узкоспециализированные отделения: урологическое, эн-докринологическое, пульмонологическое, челюстно-лицевой хирургии и др.
Возглавляет работу отделения заведующий. Заведующему отделением непосредственно подчиняется ординатор отделения, который является лечащим врачом. Врачу-ординатору отделения помогают палатные (посто-вые) медицинские сестры, которые непосредственно подчиняются старшей медицинской сестре отделения и выполняют следующие обязанности:
• своевременно и точно выполняют назначения лечащего врача;
• организуют своевременное обследование больных в ла-
боратории, диагностических отделениях (кабинетах), у врачей-
консультантов;
• наблюдают за состоянием больного: физиологическими
отправлениями, сном, весом, пульсом, дыханием, температурой;
• немедленно информируют лечащего врача (в его отсутствие
заведующего отделением или дежурного врача) о внезапном ухуд-
шении состояния больного, оказывают ему экстренную доврачебную
помощь;
• осуществляют санитарно-гигиеническое обслуживание фи-
зически ослабленных и тяжелых больных (умывание, кормление,
промывание по мере надобности рта, глаз, ушей и др.);
• изолируют больных, находящихся в агональном состоянии,
вызывают врача для констатации смерти, подготавливают трупы
умерших для передачи их в морг и др.
Наблюдение за тяжелыми больными должно проводиться активно, т.е. медицинская сестра и дежурный врач обязаны без вызова периодически их навещать.
В больнице строго соблюдают противоэпидемический и лечебно-охранительный режимы. Противоэпидемиологический режим должен обеспечиваться всем персоналом больницы, а контроль за ним осуществляет Центр гигиены и эпидемиологии.
Лечебно-охранительный режим – система мер, направленных на
создание оптимальных условий пребывания больных в стационаре, способствующих поднятию их общего психоэмоционального тонуса.
Основными элементами лечебно-охранительного режима являются:
• дизайн, рациональная планировка, размещение и оборудова-
ние палат и отделений (соответствующий интерьер отделений, изо-
ляция операционных блоков, перевязочных, организация маломест-
ных палат и др.);
• реализация принципа дифференцированного распределения
больных по палатам с учетом состояния здоровья, пола, возраста и др.;
• устранение или максимальное уменьшение воздействия не-
благоприятных факторов внешней среды (неудобные постели, пло-
хое освещение, низкая или излишне высокая температура в палатах,
дурные запахи, стоны или крики больных, шум, плохое лечебное пи-
тание и др.);
• борьба с болью и страхом боли (психологическая подготовка
к операциям, применение анестезирующих средств при болезнен-
ных перевязках, разумное использование болеутоляющих средств,
высокое мастерство техники инъекции и других манипуляций, отказ
от бесцельных исследований и др.);
• отвлечение больного от ухода в болезнь и преувеличенных
представлений о возможных неблагоприятных последствиях (худо-
жественная литература, любимая музыка, увлекательные беседы, жи-
вопись, телевидение, возможность заняться каким-либо любимым
делом, прогулки по территории больницы для ходячих больных, тру-
дотерапия в отделениях для хронических больных, различные игры
и воспитательно-педагогическая
работа в детских больницах и др.);
• организация режима дня больного (удлинение физиологиче-
ского сна, сочетание покоя с допустимой физической активностью
больных, общение с родственниками и близкими больного);
• разумное использование слова – одного из сильнейших
условных раздражителей, способного оказать значительное воздей-
ствие на течение патологического процесса и его исход (недопуще-
ние ятрогений);
• соблюдение персоналом медицинской этики (высокая куль-
тура медицинского персонала, чуткое, внимательное отношение к
больному, его родственникам, соблюдение врачебной тайны и др.).
Выписку пациента из больницы производят при полном его вы-здоровлении, необходимости перевода в другие специализированные
медицинские учреждения, стойком улучшении состоянии больного, когда дальнейшая госпитализация не нужна, хроническом течении заболевания, не поддающемся лечению в данном учреждении.
Больных, нуждающихся в медицинской реабилитации, направляют
в санаторно-курортные учреждения или центры восстановительной медицины.
Статистика больничных учреждений
Основными формами первичной учетной медицинской документации больничных учреждений являются:
• медицинская карта стационарного больного, ф. 003/у;
• листок ежедневного учета движения больных и коечного
фонда стационара круглосуточного пребывания, дневного стациона-
ра при больничном учреждении, ф. 007/у-02;
• сводная ведомость движения больных и коечного фонда по
стационару, отделению или профилю коек стационара круглосуточ-
ного пребывания, дневного пребывания при больничном учрежде-
нии, ф. 016/у-02;
• статистическая карта выбывшего из стационара круглосу-
точного пребывания, дневного стационара при больничном учреж-
дении, дневного стационара при амбулаторно-поликлиническом
учреждении, стационара на дому, ф. 066/у-02.
На основе этих и других учетных первичных медицинских документов разрабатывают и анализируют показатели медицинской деятельности стационара, которые объединяют в следующие группы:
• показатели удовлетворенности населения стационарной
помощью;
• показатели использования коечного фонда;
• показатели нагрузки персонала;
• показатели качества стационарной помощи;
• показатели преемственности в работе амбулаторно-поликли-
нических и больничных учреждений.
Показатели удовлетворенности населения стационарной помощью
используют для оценки доступности населению больничной помощи, расчета необходимых для них финансовых, материально-технических, кадровых и других ресурсов.
К этой группе относят следующие показатели:
• обеспеченность населения больничными койками;
• структуру коечного фонда;
• частоту (уровень) госпитализации;
• обеспеченность населения стационарной помощью.
Показатель обеспеченности населения больничными койками является наиболее общим для оценки удовлетворенности населения стационарной помощью. Рассчитывают по формуле:


Показатели использования коечного фонда характеризуют эф-фективность работы больничных коек. К ним относятся:
• среднее число дней занятости койки в году (функция боль-
ничной койки);
• средняя длительность пребывания больного на койке.
Показатель среднего числа дней занятости койки в году (функция
больничной койки):

Рекомендуемые значения показателей среднего числа дней занятости
койки в году и средней длительности пребывания больного на койке.
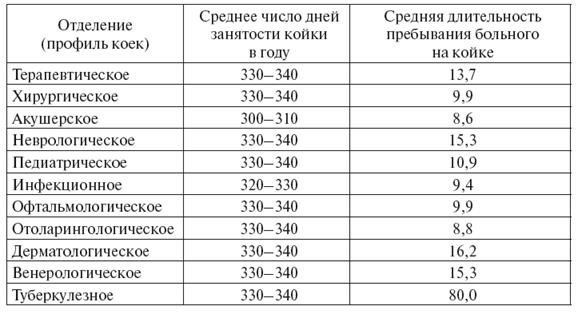
Показатель средней длительности пребывания больного на койке
является отношением числа койко-дней, проведенных больными в стационаре, к числу пролеченных больных. Для корректности исчисления этого показателя число пролеченных больных рассчитывают как полусумму поступивших, выписанных и умерших пациентов:

Показатели качества стационарной помощи.
К группе показателей, характеризующих качество стационар-
ной помощи, относятся:
• частота расхождения клинических и патолого-анатомичес-
ких диагнозов;
• летальность в стационаре.
Показатели летальности в стационаре позволяют комплексно оценить уровень организации лечебно-диагностической помощи в стационаре, использование современных медицинских технологий.
К ним относятся:
• больничная летальность;
• досуточная летальность;
• послеоперационная летальность.
Показатель больничной летальности рассчитывают по формуле:

Для углубленного анализа качества стационарной медицинской помощи на отдельных этапах ее оказания рассчитывают специальные показатели летальности:


Показатели преемственности в работе амбулаторно-поликли-
нических и больничных учреждений служат индикатором взаимодействия амбулаторно-поликлинических учреждений и больниц, а также дают возможность косвенно оценить уровень организации диспансерного наблюдения за больными на догоспитальном этапе.
К этим показателям относятся:
• частота отказов в госпитализации;
• своевременность госпитализации.
Показатель частоты отказов в госпитализации рассчитывают по
формуле:

В оптимальном режиме взаимодействия амбулаторно-поликлинических и больничных учреждений он должен приближаться к 0%.
Показатель своевременности госпитализации имеет наибольшую значимость для анализа госпитализации больных, страдающих ургентными заболеваниями (острое нарушение мозгового кровообращения, желудочно-кишечное кровотечение, травмы головного мозга и др.). Рассчитывают по формуле:

Оптимальное значение показателя устанавливают, исходя из сроков госпитализации, определенных протоколами (стандартами) ведения больных.
Стационарзамещающие технологии
С учетом высокой ресурсоемкости стационарной помощи важное значение приобретают стационарзамещающие технологии, позволяющие существенно экономить имеющиеся ресурсы без снижения качества медицинской помощи. К таким организационным формам относятся:
• дневные стационары в амбулаторно-поликлинических
учреждениях;
• дневные стационары в больничных учреждениях;
• стационары на дому.
Дневной стационар предназначен для проведения профилактических, диагностических, лечебных и реабилитационных мероприятий больным, не требующим круглосуточного медицинского наблюдения.
На практике наибольшее распространение получили дневные стационары терапевтического, хирургического, акушерско-гинекологического, неврологического, дерматологического и других профилей

Следует отметить, что дневные стационары в больничных и АПУ имеют некоторые отличия. В условиях дневных стационаров на базе больниц, как правило, возможно проведение более сложных лабораторно-диагностических обследований, проще организовать питание. Преимуществом дневных стационаров на базе амбулаторно-поликлинических учреждений является возможность использования широкого комплекса восстановительного лечения.
Стационары на дому организуют в случаях, когда это позволяет состояние больного и домашние (социальные, материальные) условия.
Целью организации стационаров на дому является лечение острых форм заболеваний, не требующих интенсивного стационарного наблюдения, долечивание и реабилитация хронических больных, медико-социальная помощь престарелым, наблюдение и лечение в домашних условиях лиц, перенесших несложные оперативные вмешательства и др. Хорошо зарекомендовали себя стационары на дому в педиатрии и гериатрии.
Организация стационара на дому предполагает ежедневное наблюдение больного врачом и средним медицинским работником, проведение лабораторно-диагностических обследований, медикаментозной терапии (внутривенные, внутримышечные инъекции и др.). При необходимости в комплекс лечения больных включают физиотерапевтические процедуры, массаж, занятия лечебной физкультурой и др.
Лечение в стационарах на дому не связано с нарушением ми-кросоциальной среды больного и экономически выгодно. Лечение в стационаре на дому по показателям медицинской и социальной эффективности в ряде случаев не уступает лечению в стационаре круглосуточного пребывания, но в то же время в 5 раз дешевле.
«Система организации медицинской помощи сельскому населению.»
План:
1. Принципы организации медицинской помощи сельскому населению. Номенклатура учреждений здравоохранения, оказывающих лечебно – профилактическую помощь сельскому населению. Структура медико – санитарной службы в сельской местности.
2. Основы организации лечебно – профилактической помощи в условиях ФАПа взрослому, и декретированному населению. Основные показатели деятельности ФАПа.
1. Принципы организации медицинской помощи сельскому населению. Номенклатура учреждений здравоохранения, оказывающих лечебно – профилактическую помощь сельскому населению. Структура медико – санитарной службы в сельской местности.
В основе организации медицинской помощи жителям села лежат те же принципы, что и городскому населению, однако сельская местность имеет свои особенности:
• низкую (по сравнению с городом) плотность населения, раз-
бросанность населенных пунктов и их отдаленность;
• плохое качество, а порой и отсутствие дорог;
• специфику сельскохозяйственного труда (сезонность поле-
вых работ, зависимость от погодных условий и др.);
• отличные от городских условия и образ жизни населения
и др.
Данные особенности накладывают отпечаток на систему организации медицинской помощи сельским жителям. Это касается типа, мощности, дислокации учреждений здравоохранения, обеспеченности их квалифицированными медицинскими кадрами, возможности получения специализированной медицинской помощи.
Основными особенностями организации медицинской помощи сельскому населению являются:
-этапность;
-наличие специальных медицинских учреждений на селе;
-применение специальных организационных форм и методов работы.
Этапы оказания врачебной помощи:
1-й этап -медицинские учреждения сельского поселения;
2-й этап - медицинские учреждения района;
3-й этап - региональные медицинские учреждения.
Основные учреждения на 1-м этапе - участковая больница или самостоятельная врачебная амбулатория, фельдшерско-акушерский пункт(ФАП), центр общей врачебной(семейной)практики; на 2-м этапе - центральная районная больница; на 3-м этапе - областная (краевая, республиканская) больница.
Кроме того, в необходимых случаях сельские жители получают медицинскую помощь в городских учреждениях здравоохранения, научно-исследовательских институтах, клиниках медицинских вузов.
Первый этап – учреждения здравоохранения сельского поселения, которые входят в состав комплексного терапевтического участка. На этом этапе сельские жители получают доврачебную, а также основные виды врачебной медицинской помощи – терапевтическую, педиатрическую, хирургическую, акушерскую, гинекологическую, стоматологическую.
Ведущим медицинским учреждением на 1-м этапе оказания медицинской помощи жителям села является участковая больница, которая в своем составе может иметь стационар и врачебную амбулаторию. Виды и объем медицинской помощи в участковой больнице, ее мощность, оснащение, укомплектованность медицинскими кадрами во многом зависят от профиля
и мощности других медицинских учреждений, входящих в систему здравоохранения муниципального района (сельского поселения). Основной задачей участковой больницы является оказание населению первичной медико-санитарной помощи.
Амбулаторно-поликлиническая помощь населению является важнейшим разделом работы участковой больницы. Она может оказываться амбулаторией, входящей в структуру больницы, или самостоятельной амбулаторией.
Основной задачей амбулатории является проведение профилактических мероприятий по предупреждению и снижению заболеваемости, инвалидности, смертности среди населения, раннему выявлению заболеваний, диспансеризации больных.
Врачи амбулатории ведут прием взрослых и детей, осуществляют вызовы на дом и неотложную помощь. В приеме больных могут принимать участие и фельдшера, однако медицинская помощь в амбулатории преимущественно должна оказываться врачами. В участковой больнице проводят экспертизу временной нетрудоспособности, а в случае необходимости больных направляют на МСЭ.
С целью приближения специализированной медицинской помощи жителям села врачи центральной районной больницы по определенному графику выезжают в амбулаторию для приема больных и отбора их в случае необходимости на госпитализацию в специализированные учреждения.
Вторым этапом обеспечения медицинской помощью сельского населения являются учреждения здравоохранения муниципального района, а среди них ведущее место занимает центральная районная больница (ЦРБ). ЦРБ осуществляет основные виды специализированной медицинской помощи и одновременно выполняет функции органа управления здравоохранением на территории муниципального района.
Как правило, ЦРБ бывают мощностью от 100 до 500 коек, а количество специализированных отделений в ней – не менее 5: терапевтическое, хирургическое с травматологией, педиатрическое, инфекционное и акушерско-гинекологическое (если в районе нет родильного дома).
Примерная организационная структура ЦРБ:
Администрация
Поликлиника: Стационар: Лечебно-диагностические Административно-
подразделения: хозяйственная часть:
регистратура приемное отд. лаборатория бухгалтерия
женск. консульт. профильные отд. каб. лучевой диагностики пищеблок
детская консульт. операционный блок каб. эндоскопич.диагностики прачечная
станция(отделение)скорой каб. ультразвук. диагностики аптека
медицинской помощи каб. функциональн. диагностики ЦСО
физиотерапевтическое отделение гараж
морг архив
В структуре ЦРБ имеется поликлиника, которая оказывает первичную медико-санитарную помощь сельскому населению по направлениям фельдшеров ФАП, врачей амбулаторий, центров общей врачебной (семейной) практики.
Оказание внебольничной и стационарной лечебно-профилактической помощи детям в муниципальном районе возлагается на детские консультации (поликлиники) и детские отделения ЦРБ. Профилактическая и лечебная работа детских поликлиник и детских отделений районных больниц осуществляется согласно тем же принципам, что и в городских детских поликлиниках.
Оказание акушерско-гинекологической помощи женщинам в муниципальном районе возлагают на женские консультации, родильные и гинекологические отделения ЦРБ.
Функциональные обязанности медицинского персонала, учетно-отчетная документация, расчет статистических показателей деятельности ЦРБ принципиально не отличаются от таковых в городских больницах и амбулаторно-поликлинических учреждениях.
Третьим этапом обеспечения сельского населения медицинской
помощью являются учреждения здравоохранения субъекта федерации, а среди них главную роль играют областные (краевые, окружные, республиканские) больницы. На этом этапе осуществляется оказание специализированной медицинской помощи по всем основным специальностям.
Примерная организационная структура областной (краевой,
окружной, республиканской) больницы:
АДМИНИСТРАЦИЯ
Организационно-методический отдел: отделение экстренной и планово- консультативной помощи
региональный центр медицины катастроф
Консультативная поликлиника:
Стационар: лечебно-диагностические подразделения
Административно-хозяйственная часть: пансионат для временного пребывания пациентов
общежитие для медработников
медицинская научная
библиотека
2. Основы организации лечебно – профилактической помощи в условиях ФАПа взрослому, и декретированному населению. Основные показатели деятельности ФАПа.
Первым медицинским учреждением, в которое, как правило, обращается сельский житель, является фельдшерско-акушерский пункт (ФАП). Он функционирует как структурное подразделение участковой или центральной районной больницы. ФАП целесообразно организовывать в населенных пунктах с числом жителей от 700 и более при расстоянии до ближайшего медицинского учреждения свыше 2 км, а если расстояние превышает 7 км, то и в населенных пунктах с числом жителей до 700 человек.
На ФАП возлагается решение большого комплекса медико-сани-
тарных задач:
• проведение мероприятий, направленных на профилактику
и снижение заболеваемости, травматизма и отравлений среди сель-
ского населения;
• снижение смертности,