ОАМ: б/о
б/х: Гипергликемия и повышение HbA1с, свидеельствует о СД
Липидигромма: дислипидемия
3.
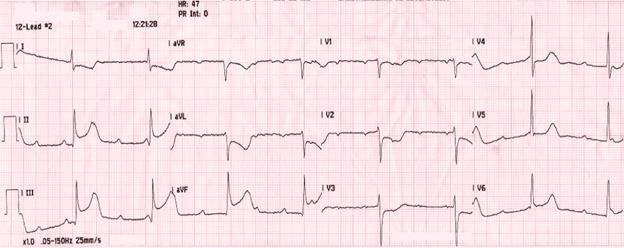
- Ритм синусовый
- неритмичный
- Вольтаж сохранен
- ЧСС- 40 в мин
- ЭОС нормал
- Р амлитуда 0,02 мм, интервал 0,06 с.
- Сегмент PQ на изоэлектрической линии
- Q нтервал 0,05, глубина 0,02 с
- QRS -0,16 сек
- Индекс Соколова–Лайона = 22отриц. Корнельский вольтажный 16. Разные интервалы R-R.1.4 c и 1с неполная компнсаторная пауза
- S- правильное уменьшение в грудных отведениях (норма)
- Сегмент ST – на изоэлектрической линии (норма)
- QT -0,3 сек – преждевременное появление QRST с зубцом Р, не изменен
- Зубец Т +
Заключение: Ритм синусовый, неритмичный. Синусовая брадикардия. ЧСС – 40 в мин, вольтаж сохранен, электрическая ось сердца нормальная. Предсердная экстрасистолия монотопная, квадрогимения
4. Аритмия, обсуловленная нарушением образования импульса
5 Симптом дефицит пульса. Механизм дефицита пульса заключается в том, что сокращения желудочков слишком слабы для того чтобы достаточно для открытия клапанов аорты, и произвести эффективный выброс крови. В результате процесс не сопровождается возникновением пульсовой волны в артериальных сосудах. Появляется дефицит пульса.
6. Шкала CHA2DS2VASc-4 б
Шкала HAS-BLED- 2б
7. ИБС. Нарушение ритма сердца. Мерцательная аритмия, предсердная экстрасистолия
8. не следует назначать фозиноприл и моксонидин, так как это привело к аддитивному эффекту
9. ритмография, суточный мониторинг ЭКГ, пробы с физической нагрузкой (степ-тест, ВЭМ, тредмил) в б/х крови ЩФ, гомоны гипофиза и ЩЖ (ТТг, Т3,Т4, антиТПО)
10. 1.Коррекция аритмии – восстановление синусового ритма (кардиоверсия):
1. амиодарон
1. флекаинид
3. хинидин или новокаинамид
Удержание синусового ритма после кардиоверсии:
|
|
• Амиодарон
• Дизопирамид
• Дофетилид
• Флекаинид
• Пропафенон
• Соталол
• Устранение провоцирующих и причинных факторов
- Контроль ЧСС – пульсурежающая терапия Контроль ЧСС на фоне сохраняющейся фибрилляции предсердий
Бета-адреноблокаторы
• Недигидропиридиновые антагонисты кальция
• Дигоксин
• Амиодарон
- Профилактика тромбоэмболий Непрямые антикоагулянты – варфарин (под контролем МНО – в пределах 2-3); Антиагреганты – ацетилсалициловая кислота
11. Контроль АД, ЧСС, Р, электролитов крови, глюкозы, ЛПНП менее 1,4 ммоль/л
1 ответ - + синдром ХСН
2 ответ -" гликемия крови – 7,2 ммоль/л, гликированный гемоглобин (HbA1c) – 7,5%" свидетельствует о гипергликемии и требует проведение ПТТГ, для уточнения диагноза СД 2 типа;
3 ответ - Заключение: Ритм не синусовый, фибрилляция предсердий с ЧСЖ от 85 до 130 уд. в мин, вольтаж сохранен, электрическая ось сердца нормальная.
4 ответ - нарушение функции автоматизма и возбудимости
6 ответ - нет интерпретации результатов подсчета шкал CHA2DS2-VASc и HAS-BLED.
7 ответ - откуда ИБС? Артериальная гипертензия 3, риск 4. Фибрилляция предсердий, тахисистолическая форма, СН с сохраненной фракцией выброса (50%), по NYHA 2 ФК.
Состояние после перенесенного ОНМК (2016г)
8 ответ -Надо указать в чем выражается аддитивный эффект препаратов
9 ответ "ритмография"? Дообследование - коагулограмма, ПТТГ, NT-proBNP
10. ответ - Вопрос -Укажите основные принципы лечения (3 принципа).Какие варианты наиболее оптимальны для данной пациентки? ЗАЧЕМ ПЕРЕЧИСЛЯТЬ ВСЕ АНТИАРИТМИКИ?
78-летний мужчина доставлен по СП в стационар с приступом потери сознания на фоне выраженных давящих загрудинных болей, длящихся около полутора часов, с иррадиацией в левую руку.
|
|
Из анамнеза: ранее был здоров. Днем ранее отмечал появление давящих кратковременных загрудинных болей, на фоне интенсивной физической нагрузки, боли купировались приемом нитроглицерина. Ухудшение состояния с 10 часов утра, когда болевой синдром повторился, однако более интенсивный, с иррадиацией в левую руку, не купировался приемом нитратов. Появилось головокружение и развился эпизод потери сознания.
Анамнез жизни: Наследственность отягощена по ИБС (со стороны отца). Аллергические реакции отрицает.
При объективном осмотре: рост 175 см, вес 80 кг, кожные покровы бледные чистые. В легких перкуторный звук лѐгочный, дыхание везикулярное, хрипов нет. ЧДД – 16 в мин. Тоны сердца ослаблены, аритмичные, ЧСС – 50 в мин. АД – 110/60 мм рт. ст. Живот мягкий, безболезненный. Физиологические отправления в норме.
В приемном покое у пациента повторился эпизод потери сознания.
Вам представлена ЭКГ пациента (запись на 25 мм/с):
- Острый коронарный синдром-ведущий
Синдром нарушения ритма
Синдром динамического наблюдения мозгового кровообращения
- ритм несинусовый, вольтаж сохранен, ЧСС 46 в мин, ЭОС отклонена вправо, нет закономерности между зубцами Р и комплексом QRS, что говорит о полной АВ блокаде 3
Зубец S заострен в отведениях V2,3,4
Элевация сегментов ST в отведениях 2,3, AVF,V6, депрессия в V2,3, AVL. Интервал QT-0,2 с
Заключение: Ритм несинусовый, ЧСС 46 в мин(брадикардия), вольтаж сохранен, ЭОС отклонена вправо. Инфаркт миокарда с подъемом сегмента ST нижний ч ПЖ, острая стадия, поражение правой коронарной артерии. АВ-блокада 3 степени
|
|
- нарушение проводимости
- Правая коронарная артерия, тотальная окклюзия
- Возраст, мужской пол, избыточный вес, отягощенная наследственность,
- сердце сокращается за счет работы нижележащих дополнительных водителей ритма. получается внезапное уменьшается сердечный выброс, что приводит к острой гипоксии органов, и одним из первых явл головной мозг. Данное явления называется синдром Морганьи- Адамса-Стокса
- Синдром Морганьи-Адамса-Стокса – головокружение, потеря сознания, обморочные состояния внезапные
- ИБС. Инфаркт миокарда с подъемом сегмента ST заднедиафрагмальный, острая стадия, Killip класс 1. Полная АВ блокада степень 3.
- оксигенотерапия
0,1% раствор атропина сульфата 1 мл
Аспирин 150 мг
Тикагрелор 180 мг
Морфин в/в 1%
Определение сатурации
Доставка в ближайшее ЧКВ центр
- ОАК, ОАМ, Липидограмма, Б/х крови(глюкоза, ЩФ, креатинин, гликолизированный гемоглобин, калий, натрий, магний), биомаркеры некроза миокарда Тропонин I и Т, ЭКГ с отведениями V3R,V4R,V5R,V6R,V7,V8,V9 для диагностик функци ПЖ. ЭхоКГ: гиконез стенок ЛЖ, обеднение стенок и полости сердца, нарушение систолического и диастолического функции ЛЖ
- Статины в высоких дозах аторвастатин
Так как у данного пациента АВ блокада3 ст при остром ИМ- временная ЭКС
1. Синдром динамического нарушения мозгового кровообращения
9 ответ - антикоагулянт не назначен
В 10 ответе "обеднение стенок и полости сердца, "??
11 ответ не полный (ЧКВ, антагреганты, антикоагулянты, ИАПФ и)
В отделение кардиологии был госпитализирован больной Н. 24 лет. Предъявляет жалобы на общую слабость, сердцебиение, одышку, отеки на ногах. На протяжении 2,5 месяцев отмечает появление слабости, одышки. В течение недели появились отёки на ногах и учащенное сердцебиение. Анамнез жизни: Из пересенных заболеваний отмечает ОРЗ, аппендэктомию в детском возрасте. Около 3,5 месяцев назад перенес грипп в тяжелой форме. При объективном осмотре: общее состояние тяжелое. Кожа бледная. Отеки голеней, стоп. Периферические лимфатические узлы не увеличены. Притупление перкуторного звука в нижних отделах легких. Дыхание везикулярное, ЧД-26 в минуту. Верхушечный толчок в 6 межреберье на 2,5 с см кнаружи от левой среднеключичной линии. Границы относительной сердечной тупости: правая на 2,0 см кнаружи от правого края грудины, верхняя во 2 межреберье по левой среднеключичной линии, левая-на 3,0 см кнаружи от левой среднеключичной линии. Тоны сердца приглушены. ЧСС 121 уд/мин, пульс- 105 в минуту, неритмичный. АД 100/80 мм.рт.ст. Размеры печени по Курлову 14*11*10 см. Общий анализ крови: гемоглобин - 105 г/л, лейкоциты - 8,0×109/л, СОЭ - 22 мм/ч. Рентгенография органов грудной клетки: расширение тени сердца в обе стороны. ЭХО-КГ: аорта не изменена, дилатация левого предсердия, левого и правого желудочков, диффузный гипокинез, в области верхушки ЛЖ – синдром спонтанного контрастирования, фракция выброса - 28%. ЭКГ (25мм/с)
1) Синдром нарушения ритма
Синдром кардиомегалии
Синдром сердечной недостаточности- ведущий
2) ОАК: Анемия легкой степени тяжести, ускоренное СОЭ (говорит о воспалительной процессе)
Рентгенография: Расширение тени сердца в обе стороны -признаки гипертрофии миокарда
На ЭхоЭКГ- Признаки дилатации левого предсердия, левого и правого желудочка. Снижена систолическая функция, так как ФВ 28%, диффузный гипокинез, в области верхушки ЛЖ-синдром спонтанного ноктрастирования- это маркер повышенного риска тромбообразования
3) Ритм несинусовый, неправильный (предсердная экстрасистолия в стандартных(1,2) и усиленно грудных отведениях), ЧСС 150 в мин, ЭОС отклонена влево, Зубец Р 0,16 с, 0,04 мм (широкий двугорбый в 1 и V5), наличие f волн в отведениях III, aVF – фибрилляция предсердий, патологического зубца Q нет, Индекс Соколова Лайона =31, Корнельский вольтажный индекс - 21, зубец S – глубокий, зазубренный в отведениях в V1-V5, зубец Т – высокий, заостренный не равен 1/8R признак ишемии в отведениях в V1-V3 и отрицательный в V6,V5, QRS -0.08 c, PQ – 0,16 с, элевация ST во V2, V3 и депрессия в V4,V5, QT кор – 0,57 удлинен
Заключение: Ритм несинусовый, неритмичный, предсердная экстрасистолия, ЧСС 150 в мин, мерцательная аритмия, признаки гипертрофии ЛЖ и ЛП, признаки ишемии на передней стенке ЛЖ
4) вирусная этиология, вследствие перенесенного гриппа в тяжелой форме.
5) Большие признаки:
На Рентгенгографии и ЭхоЭКГ увеличение размеров сердца +
патологические изменения на ЭКГ (нарушение реполяризации, нарушения ритма и проводимости) +
Застойная недостаточность кровообращения;+
Повышение активности кардиоспецифических ферментов- (КФК,КФК-МВ, ЛДГ, тропонин Т) надо взять анализы
Малые признаки:
тахикардия +
ослабление первого тона
ритм галопа
при сочетании: предшествующая инфекция +2 больших критерия; или один большой и два малых признака-можем выставить диагноз Миокардит
6) Вирусный миокардит, инфекционно-токсическая фаза, диффузный, среднетяжелого течения. Мерцательная аритмия, предсердная экстрасистолия. СН со сниженной ФВ (28%) NYHA IV стадия.
7) КФК,КФК-МВ, ЛДГ, тропонин Т
реакция торможения миграции лимфоцитов
б/х крови: СРБ, белок общий,альбумин, мочевина, креатинин,; АСТ, АЛТ, калий,, натрий, глюкоза, магний, интерлейкины 1,6,8, ФНО, адгезивных молекул, IgM, IgG, IgA, α-, Β-, γ-глобулинов, РФ,
СКФ
натриуретический пептид
ОАМ
Развернутый ОАК
Эндомиокардиальная биопсия
УЗИ ОБП
Магнитно-резонансная томография сердца
Суточное холтеровское мониторирование
Выявление этиологического фактора: выделение возбудителя; Обследование на наличие антигенов и антител
8) Немедикаментозное лечение:
Постельный режим при остром миокардите: - при среднетяжелой форме первые 2 недели – строгий постельный, затем еще 4 недели – расширенный постельный
· Прекращение курения.
· Диета стол №10
· Прекращение употребления алкоголя, любых наркотических средств.
Медикаментозная терапия
После верификации вируса:противовирусные и иммуномодулирующие препараты – рекомбинантный интерферон 3.000.000ЕД /м2 х3р/неделю
Бета-адреноблокаторы: бисопролол 10 мг
Сердечные гликозиды: Дигоксин 0,5 мг
Спиронолактон 50 мг
Антикоагулянты:апиксабан 2,5 мг 2 р в сут
9) Изменение ФК
Достижение целевого ЧСС 80 или 110 в минуту в покое
Улучшение клинических показателей
Нормализация лабораторных показателей
Нормализация или стабилизация ЭКГ изменений.
При рентгенографии: нормализация или уменьшение размеров сердца, отсутствие венозного застоя в легких.
ЭхоКГ – улучшение систолической, диастолической функции, нормализация или тенденция к улучшению структурных показателей, регургитаций
Отсутствие тромбоэмболических осложнений
. Пациент С. 55 лет предъявляет жалобы на повышение температуры до 38 °С, сопровождавшееся ознобом; инспираторную одышку при небольшой физической нагрузке; боли в области сердца, кашель с вязкой мокротой с прожилками крови, общее недомогание. Из анамнеза, эпизоды лихорадки с признаками бронхообструктивного синдрома около года, в качестве жаропонижающих больной принимал нестероидные противовоспалительные препараты, через 2-3 суток температура снижалась, самочувствие несколько улучшалось. За этот год 2-ды лечился по поводу очаговой пневмонии, последний раз – месяц назад. Из анамнеза известно, что 3,5 года назад пациенту установили ЭКС в связи с полной АВ и приступами МЭС. При осмотре: кожа бледная, чистая. Периферические лимфатические узлы не увеличены. ИМТ - 18 кг/м2. Температура тела – 38,2 °С. В лѐгких - - справа в верхних отделах и слева над нижними полями дыхание ослабленное, здесь же незвучные влажные хрипы. ЧДД – 25 в минуту. Тоны сердца приглушены, на основании мечевидного отростка – систолический шум. Акцент 2 тона на a. pulmonalis. АД - 110/60 мм рт. ст., ЧСС - 100 ударов в минуту. Живот мягкий, при пальпации безболезненный. Печень выступает на 4 см из-под края рѐберной дуги, край печени гладкий. Селезенка не пальпируется. Отѐки стоп и н/3 голеней. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание не нарушено. ОАК: эритроциты - 3,3×1012/л, гемоглобин - 102 г/л, лейкоциты - 15,8×109/л, палочкоядерные нейтрофилы - 15%, СОЭ - 42 мм/ч, БХА крови -альбумин сыворотки крови - 29 г/л, креатинин - 96 мкмоль/л, СРБ - 80 мг/л. В общем анализе мочи: удельный вес - 10Данные ЭхоКГ: Митральный клапан: створки уплотнены, характер движения створок разнонаправленный. Трикуспидальный клапан: створки неравномерно уплотнены, на средней и передней створках клапана визуализируются средней эхоплотности структуры размерами 1,86 х 1,11×0,89 см, электрод неоднородной структуры и толщины, на ней лоцируются флотирующая структуры размерами 0,9 х 0,3 см; трикуспидальная регургитация III–степени. СрРДЛА -50мм ртст При рентгенографии органов грудной клетки в S2 верхней доли правого легкого определяется участок уплотнения легочной ткани размером 1,5х2см, в других отделах свежих очаговых и инфильтративных изменений не выявлено. Корни легких структурны. Плевральные синусы свободны16, эритроциты - 0-1 в поле зрения. ЭКГ сделанное в поликлинике
Синдром инфекционно-токсический
Синдром СН
Синдром кардиалгии
Бронхитический синдром
Синдром тромбоэмболии
Анемический синдром
Синдром снижения массы тела
2. частые очаговые пневмонии связаны с септической эмболией сегментарных аретрий и развитием инфакрт-пневмонии у
3. ГиПохромная анемия легкой степени тяжести, лейкоцитоз со двигом влево, ускоренное СОЭ- воспалительный процесс
б/х крови СРБ увеличен, гипоальбуминемия
ОАМ б/о
СКФ 76 мл/мин – поврждение почек с легким снижением СКФ
4. Ритм двухкамерный так как на ЭКГ признаки спаек отдельные для предсердий и желудочкой, спайки четкие высокие,, неправильный, ЧСС от 100 до 187 уд в мин, ЭОС отклонена влево. f волны на стандартных и усиленных отведениях. QRS изменен местами расширен 0,2 с, ST элевация во 2,3,aVF,V1-V4. И его депрессия в aVL,I отвед. Заостренный и глубокий зубец S во всех отведениях кроме 1 стандартного. Зубец Т высокий заостренный в 2,3 aVF,V2-V4, отрицательный в 1 и aVL признак ишемии
Закключение: Ритм двухкамерный, непраавильный АВ блокада 3 ст?, ЧСС 76 уд в мин,ЭОС отклонена влево. Признаки спаек, признак ишемии миокарда распространенный передний стенке, мерцательная аритмия
5. трикуспидаьная недостаточность регургитация 3 степени, митральная недостаточность. СДЛА повышен
6. Инфекционный эндокардит трикуспидального клапана связанная с ВСУ, подострое и активное течение. Недостаточность трикуспидального клапана 3 стадии. СН 3 ФК по NYHA. Септическая эмболия ЛА. Инфарктная пневмония
7. ХСН II, ФК 3. Недостаточность трикуспидального и митрального клапанов. Септическая лёгочная эмболия, дыхательная недостаточность.
8. Уровень NT-PROBNP, уровень общего билирубина, АЛТ, АСТ, уровень кальцитонина, уровень глюкозы, Na, K в крови, тройное микроб.исследование венозной крови на стерильность, КТ легких, консультация интервенционного кардиолога, для удаления ВСУ
9. Госпитализация
Режим-2 постельный, диета #10.
Антибиотикотерапия:.
амоксициллина-клавуланат 12г/24ч 4р, гентамицин 2 мг/кг/с 2 р в день. 8 недель
Фуросемид 20 мг, Каптоприл 6.5 мг, ривароксабан 10 мг.
10 Снижение температуры тела до нормлальных показателей
Нормализация ЧСС
Нормализация воспалительных процессов в лабораторных показателй
Нормализация ЭКГ и ЭхоЭКГ
4 ответ - Заключение: Ритм ЭКС, двухкамерный, ЧСС 76 уд в мин. Признаки нарушения навязывания пейсмекерного ритма.
5 ответ - на ЭхоКГ признаки ИЭ трикуспидального клапана и ВСУ, ТР 3 ст, легочная гипертензия.
9 ответ - ривароксабан 10 мг. зачем?
10 ответ не полный
Больной К., 60 лет, доставлен в приемное отделение городской больницы с жалобами на выраженное чувство нехватки воздуха, резко усиливающееся в горизонтальном положении. Из анамнеза: в 20-летнем возраста больная лечилась по поводу ревматизма, был выставлен диагноз - сочетанный митральный порок. Обследование и лечение у кардиохирурга не проходила, на Д учете не состоит. Одышка и снижение толерантности к нагрузке возрастали постепенно, в течение последних 2-3х лет. При осмотре: вес - 63 кг, рост - 160 см, больной занимает вынужденное положение – сидя, с опущенными ногами. Кожный покров бледный, выраженный акроцианоз. Одышка в покое: ЧД – 30 в 1 мин. При аускультации легких – жесткое дыхание, множественные мелкопузырчатые хрипы с двух сторон от уровня 5-6 ребра. Тоны сердца тихие, ритм правильный, интенсивный систолический шум в зоне верхушки сердца, ЧСС – 118 в мин. АД – 130/80 мм рт.ст. Печень выступает из-под реберной дуги на 3 см, плотно-эластической консистенции, безболезненная. Отеки голеней и стоп. Из результатов обследования ОАК: гемоглобин - 110 г/л, лейкоциты - 8,0х109 /л, эритроциты -3,1х1012/л, ЦП- 0,9, эозинофилы -1%, палочкоядерные - 1%, сегментоядерные - 68 %, лимфоциты - 20 %, моноциты - 10 %, СОЭ – 10мм/ч. ОАМ: уд вес - 1012, белок- 0,99 г/л, лейкоциты 1-2 в поле зрения. Б/х анализ крови: креатинин — 101 мкмоль/л, мочевина — 6,9 ммоль/л, глюкоза — 5,7 ммоль/л, калий – 3,6 ммоль/л, общий х-н – 6,9 ммоль/л, ЛПНП- 3,9 ммоль/л, ЛПВП-1,0 ммоль/л.СРБ -5. NT-proBNP (НУП) – 905 пг/мл Эхо КГ: Створки митрального клапана неравномерно утолщены, небольшие кальцинаты, Митральная регургитация 3 степени, Трикуспидальная регургитация 2 степени. Индекс объема левого предсердия –(ИОЛП) -52мл/м2, ПЖ – 44 мм, КДР – 70 мм, КСР – 65 мм, МЖП –11 мм, ЗСЛЖ – 10 мм, КДО – 220 мл, КСО – 155 мл, ФВ – 29%. Выраженная дилатация полости ЛП, дилатация полости ЛЖ и ПЖ,. РСДЛА 50 мм.рт.ст. Легочная гипертензия 2 степени. Систолическая функция ЛЖ снижена, ФВ 29%. ЭКГ (50мм/с):
1.Синдром хронической сердечной недостаточности-ведущей
Синдром анемический
Синдром дислипидемии
2. гипохромная анемия легкой степени тяжести
ОАМ протеинурия
б/х крови: гиперкреатинемия, дислипедмия, гипергликемия. СКФ 61 стадия ХБП 2 повреждение почек с легким снижением СКФ
NT-proBNP повышен
ЭхоКГ комбинированный порок. Митральная недостаточность 3 ст вследсвие кальцификации. Трикуспидальная недостаточность 2 ст. Легочная гипертензия 2 Ст. Выраженная дилатация полости ЛП, дилатация полости ЛЖ и ПЖ. Снижение ФВ 29%
3. Ритм синусовый, правильный, ЭОС отклонена вправо, вольтаж сохранен, ЧСС 107 уд в мин, анализ з Р 0,09 мм, 0.07 с. отрицательный в aVL, Патологического зубца Q нет, PQ 0,14с, зубец R правильное нарастание в грудных отведениях макс в V4, элевация сегмента ST в V3-V4, зубец S глубокий заостренный в грудных отведениях, QRS 0,04 с,индекс Соколова -Лайона 30 мм, Корнельский вольтажный индекс- 23 мм положительный признак гипертрофии ЛЖ, зубец Т высокий, заостренный в отведениях V3, V4 признак ишемии, QT кор 0,32
Заключение: ритм синусовый, правильный, вольтаж сохранен, ЧСС 107 уд в мин, ЭОС отклонена вправо, Признак ишемии миокарда переднеперегородочной и передневерхушечной стенке. Признаки гипертрофии ЛЖ.
4. Ревматизм
5. данные ЭХОКГ и анамнез
6. ХРБС. Комибинированный порок сердца. Митральная недостаточность 3 ст. Трикуспидальная недостаточность 2 ст. ХСН 3 ст по NYHA
7. б/х крови уровень α2- и γ-глобулинов,интерлейкин 6, рентгенография
8. Режим свободный диета стол 10
БАБ бисопролол 5 мг длительно
Верошпирон 25 мг
9. повышение толерантоности к нагрузке, кожные покровы физилогической окраски, снижение ЧСС до 60-80 уд в мин, на ЭхоЭКГ снижение степени регургитации, повышение ФВ
1 ответ + синдром поражения клапанов сердца
В 6 ответе + СН со сниженной фракцией выброса (29%), легочная гипертензия.
В 7 ответе - в крови титры АСЛО, ЧПэхоКГ
8 ответ - не полный
Задача Больной А., 56 лет, жалуется на одышку, отечность ног и учащенное сердцебиение в вечернее время, возникающее при ходьбе более 150 метров и подъеме на 2 этаж, иногда беспокоит сухой кашель в положении лежа. В анамнезе инфаркт миокарда (2 года назад). При осмотре: вес 76 кг, рост 168 см, Кожный покров и видимые слизистые - легкий акроцианоз. Дыхание в легких везикулярное, ЧДД-21 в мин. Верхушка сердца пальпируется в 5-м межреберье на 3 см влево от срединно-ключичной линии. Тоны сердца ясные, ритмичные, мягкий систолический шум на верхушке сердца и точке Боткина, Пульс- 102 уд. в мин. АД - 130/85 мм рт. Печень по краю реберной дуги. На ногах отеки до н/3 голеней. По результатам лабораторных исследований ОАК: гемоглобин - 120 г / л, гематокрит - 36,7%, лейкоциты - 8,8х109 / л, эритроциты - 3,98х1012 / л, ХП - 0,9, эозинофилы - 1%, п/я- 2%, сегментированные - 67%, лимфоциты - 22%, моноциты - 8%, СОЭ - 12 мм / ч. ОАМ: удельный вес - 1018, белок - 0,66 г / л, лейкоциты 1-2 в поле зрения. Б/х анализ крови: креатинин - 90,1 мкмоль / л, мочевина - 6,1 ммоль / л, глюкоза - 6,0 ммоль / л, калий - 4,6 ммоль / л, АЛТ - 1,92 мккат / л, АСТ - 0,66 мккат / л, общий билирубин - 20,2 ммоль / л, общий холестерин - 5,9 ммоль / л, ХЛНП - 3,1 ммоль / л, ХЛВП - 1,9 ммоль / л. NT-proBNP - 685 пг / мл ЭхоКГ: индекс объема левого предсердия -40 мл / м2, ЛЖ: КДР - 71 мм, КСР - 68 мм, МЖП - 11 мм, ЗСЛЖ - 10 мм, КДО - 221 мл, КСО - 156 мл, фракция выброса - 28%. Гипокинезия стенок левого желудочка: передний базальный, переднебоковой базальный, передний средний, передне-боковой средний, боковые верхушечные сегменты ЛЖ. ЗАКЛЮЧЕНИЕ – Выраженная дилатация полости ЛЖ, расширение полости ЛП. РСДЛА- 40 мм рт. Ст. Степень легочной гипертензии 1. Снижение систолической функции ЛЖ, ФВ 28%. ЭКГ (запись 50 мм / с):
Синдром ХСН
Синдром нарущение ритма
Метаболический синдром
2. ОАК б/о
ОАМ протенирурия
б/х крови гипергликемия, гипербилирубинемия
NT-proBNP повышен
ЭХОКГ ЗАКЛЮЧЕНИЕ – Выраженная дилатация полости ЛЖ, расширение полости ЛП. РСДЛА- 40 мм рт. Ст. Степень легочной гипертензии 1. Снижение систолической функции ЛЖ, ФВ 28% снижен
ИМТ 26,93 предожирение
СКФ 82 ХБП 2 ст, повреждение почек с легким снижением СКФ
3. ритм несинусовый, f волны фибрилляция предсердий,вольтаж сохранен, правильный, ЭОС отклонена вправо, ЧСС 166 уд в мин, патологически зубец Q в отведениях: aVR,aVL, зубец S глубокий заостренный в отведениях: во всех грудных, aVF, 2,3. Зубец отриц в aVL зона ишемии, QRS 0,04 с, сегмент ST элевация V1-V5, депрессия в aVF, корнельский вольажный индекс 38 полож признак гипертрофии ЛЖ, QT кор 0,33
Заключение: Ритм несинусовый, правильный, вольтаж сохранен, ЭОС отклонен влево, ЧСС 166 уд в мин, мерцательная аритмия, Признак ишемии миокарда на распространенной передней стенке острая стадия – поражение левой коронарной проксимальной ветви. Гипертрофия ЛЖ.
4. ЭКГ, ЭхоКГ и анамнез
5. ИБС. Инфаркт миокарда с подъемом сегмента ST на распространенной передней стенке, острая стадия, 3 ФК по Killip. Легочная гипертензия 1ст. СН 3 ст по NYHA, снижение ФВ 28%.
6. холтеровское исследование ЭКГ, эргоспирометрия, ренгенография, КТ, МРТ сердца,инвазивная коронарография
7. Ограничение потребления соли до 2г в сутки
ограничить потребление жидкости до 1,5-2 л в день
нормализация и контроль массы тела до 18,5-25
отказ от курения и алкоголя
ингибиторы АПФ Эналаприл 5 мг 2р/с
бета блокаторы бисопролол 10 мг 1р/с
диуретик фуросемид 20 мг 2р/с
8. ЧКВ
9. контроль веса ИМТ 19-25
Повышение толерантности к нагрузке
Контроль креатинина и калий, натрийретический пептид
Нормализация ЭКГ синусовый ритм, ЭОС норма,ЧСС 60-80 удв мин, исключение признаков ишемии и гипертрофии ЛЖ
Нормализация ЭХОКГ отсутсвтие дилатации ЛЖ и ЛП, Легочной гипертензии, повыение ФВ, повышение систолической функции ЛЖ