Для студентов стоматологического факультета.
Задача 1.
1- в, 2-г, 3-г.
Задача 2.
1. Сахарный диабет тип 1, декомпенсация, кетоацидотическая кома.
2. В данном случае можно думать о сахарном диабете, но для уточнения диагноза (тип сахарного диабета) необходимо более полное обследование пациента: анамнез, гликемический профиль, проведение специфических проб (ОГТТ), исследование остаточной секреции инсулина, определение гликированного гемоглобина.
см. клиническую задачу № 1 (в. 3)
Задача 3
В данном случае можно думать о сахарном диабете, но для уточнения диагноза (тип сахарного диабета) необходимо более полное обследование пациента: анамнез, гликемический профиль, проведение специфических проб (ОГТТ), исследование остаточной секреции инсулина, определение гликированного гемоглобина.
Запуск патологических процессов, приводящих к развитию кетоацидоза, происходит в результате абсолютного дефицита инсулина при сахарном диабете 1 типа и выраженной относительной недостаточности — при сахарном диабете 2 типа. Это приводит к невозможности утилизации глюкозы мышечной и жировой тканями. В результате возникает парадоксальная ситуация «голод среди изобилия», развивается дефицит энергии в миоцитах и адипоцитах, происходит выброс контринсулярных гормонов, резко усиливающих глюконеогенез и гликогенолиз в печени. Это, в свою очередь, приводит к росту гликемии и кетонемии.
Гипергликемия повышает осмоляльность плазмы и вызывает перемещение интерстициальной, а затем и внутриклеточной жидкости в сосудистое русло. Внутриклеточная дегидратация сопровождается снижением содержания электролитов внутри клеток, наибольшее клиническое значение имеет потеря калия.
Как только уровень глюкозы начинает превышать почечный порог проницаемости для глюкозы, развивается осмотический диурез, приводящий к потере жидкости, электролитов, а также гиповолемии. В результате потери жидкости происходит «сгущение» крови, которое может маскировать дефицит электролитов, выводящихся из организма в процессе осмотического диуреза. Кроме того, гемоконцентрация ухудшает реологические свойства крови и способствует тромбообразованию. В результате этого увеличивается риск тромбозов периферических вен, эмболии легочной артерии и развития ДВС-синдрома.
По мере нарастания гиповолемии, после истощения компенсаторных возможностей сердечно-сосудистой системы, нарушается микроциркуляция в жизненно важных органах и тканях: почках, миокарде, головном мозге. Это, в свою очередь, может вызвать развитие острой почечной недостаточности, инфарктов миокарда, нарушений сердечного ритма, церебральной гипоксии и т.п.
Процессы глюконеогенеза, осуществляются в основном за счет превращения липидов в глюкозу. Поэтому в результате выраженного дефицита инсулина происходит значительная активация липолиза, которая приводит к резкому увеличению концентрации свободных жирных кислот (СЖК) в крови и их интенсивному окислению. Кетоновые тела (ацетон, ацетоуксусная и b-оксимасляная кислоты) являются побочным продуктом окисления СЖК, поэтому при выраженном дефиците инсулина происходит значительное усиление кетогенеза. При выраженном дефиците инсулина образование кетоновых тел намного превышает их утилизацию в печени и почечную экскрецию, это приводит к накоплению кетоновых тел в крови.
Задача 4.
Синдром гипотиреоза, манифестный. Для уточнения диагноза необходимо: Т3; Т4; ТТГ; а/т к рТТГ, а/т к ТПО. УЗИ щитовидной железы; холестерин, сиаловые пробы, С – реактивный белок, белковые фракции, ЭКГ, ФКГ, ЭхоКГ.
Задача 5.
1.Диффузный токсический зоб ІІ ст., тяжелое течение. Осл. Тиреотоксическое сердце. Мерцательная аритмия, тахиформа. СН ІІ А.
2.Между ДТЗ.
3.Т3; Т4; ТТГ; а/т к рТТГ, а/т к ТПО. УЗИ щитовидной железы; холестерин, сиаловые пробы, С – реактивный белок, белковые фракции, ЭКГ, ФКГ, ЭхоКГ.
Задача 6. (ХОБЛ)
1. Правильный ответ «в». Установление диагноза основано на выявлении длительного кашлевого анамнеза, факторов риска, признаков прогрессирования заболевания, клинических симптомов бронхиальной обструкции, нарушений легочной вентиляции обструктивного типа, признаков эмфиземы легких при объективном и рентгенологическом исследовании.
2. Правильный ответ «г». Наиболее полным перечнем данных, свидетельствующих о данном диагнозе, является: анамнез курильщика, клинические субъективные и объективные данные бронхиальной обструкции, объективные и рентгенологические признаки эмфиземы легких, нарушения легочной вентиляции по обструктивному типу, лабораторные признаки активности воспалительного процесса.
3. Правильный ответ «д». Необходимым объемом исследований, подтверждающих диагноз и уточняющих степень заболевания, являются: лабораторные исследования крови, мокроты, рентгенологическое исследование легких, исследование функций внешнего дыхания, бронходилатационный тест, пульсоксиметрия, эхокардиография, электрокардиография.
4. Правильный ответ «б». Наиболее характерными изменениями показателей функции внешнего дыхания при обструктивном типе являются: снижение 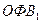 , индекса Тиффно, ФЖЕЛ, скоростных параметров выдоха, увеличение ООЛ и ОЕЛ.
, индекса Тиффно, ФЖЕЛ, скоростных параметров выдоха, увеличение ООЛ и ОЕЛ.
5. Правильный ответ «а». Основными направлениями лечения больного с ХОБЛ являются: прекращение курения как основного фактора риска, вакцинация от гриппа, снижающая частые обострения ХОБЛ, применение бронхолитиков короткого и пролонгированного действия, уменьшающих бронхиальную обструкцию и улучшающих бронхиальную проходимость, муколитика, снижающего вязкость мокроты и улучшающего мукоцилиарный клиренс, применение антибактериальной терапии с целью устранения инфекционного генеза воспаления, применение ГКС при частых обострениях ХОБЛ.
Задача 7. (ХОБЛ)
1. Правильный ответ «В». Установление диагноза основано на выявлении длительного кашлевого анамнеза, факторов риска, признаков профессионального заболевания, на выявлении характерных клинических симптомов бронхиальной обструкции. Исследование ФВД позволяет выявить обструктивный тип нарушений легочной вентиляции. Характерным является выявление признаков эмфиземы легких при объективном исследовании и рентгенологических ее признаков. III степень тяжести ХОБЛ установлена на основании выраженности клинических признаков и изменений функциональных показателей внешнего дыхания. Диагноз хронического легочного сердца установлен на основании клинических признаков легочной гипертензии, клинических и ЭКГ признаков гипертрофии правого желудочка, объективных данных дилатации правых отделов сердца и рентгенологических признаков легочного сердца. Отсутствие клинических симптомов правожелудочковой недостаточности кровообращения свидетельствует о компенсированной стадии ХЛС.
2. Правильный ответ «Д». Наиболее полным перечнем данных, свидетельствующих о данном диагнозе является длительный анамнез курильщика, кашлевой анамнез, клинические субъективные и объективные данные бронхиальной обструкции, объективные и рентгенологические признаки эмфиземы и легочного сердца, ЭКГ и Эхо-КГ признаки гипертрофии миокарда правых отделов сердца, клинические проявления легочной гипертензии, нарушение легочной вентиляции по обструктивному типу, лабораторные показатели крови и мокроты, свидетельствующие о воспалительном процессе.
3. Правильный ответ «Г». Необходимым объемом исследований, для подтверждения диагноза и уточнения степени тяжести заболевания являются лабораторные исследования крови и мокроты, исследования функции внешнего дыхания, бронходилатационный тест, рентгенография органов грудной клетки, ЭКГ, ЭхоКГ, допплер – ЭхоКГ, пульсоксиметрия, определение газового состава крови.
4. Правильный ответ «А». Следующие физикальные и инструментальные обследования свидетельствуют о бронхиальной обструкции: удлиненный выдох, сухие рассеянные свистящие хрипы на выдохе, снижение скоростных показателей внешнего дыхания ОФВ1, индекса Тиффно, МОС25-75, ПОС, повышение остаточного объема легких ООЛ и общей емкости легких ОЕЛ.
5. Правильный ответ «Д». Основными направлениями лечения больного ХОБЛ являются применение бронхолитиков короткого (беродуал или атровент), пролонгированного (спирива или форадил) действия, уменьшающие обструкцию и улучшающие проходимость дыхательных путей; применение ГКС перорально или ингаляционно больному с частыми обострениями ХОБЛ и при снижении ОФВ1<50% от должных величин, применение оксигенотерапии с целью коррекции дыхательной недостаточности. Проведение антибактериальной терапии показано при обострении ХОБЛ инфекционнго происхождения и направлено на подавление частых бактериальных агентов. Применение теофиллинов, диуретиков, антагонистов кальция, ингибиторов АПФ, периферических вазодилататоров, дезагрегантов, антикоагулянтов с целью снижения легочной гипертензии.
Задача 8. (ХОБЛ)
1. Правильный ответ «в». Установление диагноза основано на выявлении: длительного кашлевого анамнеза, факторов риска (курение, профессиональный фактор), в анамнезе частых респираторных заболеваний, признаков прогрессирования заболевания и усугубления респираторных симптомов при физической нагрузке, присоединении бронхолегочной инфекции. Установление диагноза основано на выявлении характерных симптомов бронхолегочной обструкции: затрудненного выдоха, свистящего дыхания, экспираторной одышки, малопродуктивного кашля, сухих рассеянных свистящих хрипов, хорошо слышимых на выдохе. Исследование ФВД позволяет выявить обструктивный тип нарушений легочной вентиляции (снижение скоростных показателей внешнего дыхания и индекса Тиффно). Характерным является выявление признаков эмфиземы легких при объективном исследовании и рентгенологических ее признаков. IIIстепень тяжести ХОБЛ установлена на основании выраженности клинических признаков и изменений основных функциональных показателей.
Диагноз хронического легочного сердца установлен на основании клинических признаков легочной гипертензии, клинических и электрокардиографических признаков гипертрофии правого желудочка, объективных данных дилатации правых отделов сердца и рентгенологических признаков легочного сердца. Выявление субъективных и объективных клинических симптомов хронической сердечной недостаточности II Б стадии с преимущественной правожелудочковой недостаточностью указывают на декомпенсированную стадию хронического легочного сердца.
2. Правильный ответ «г». Наиболее точным перечнем данных, свидетельствующих о данном диагнозе являются: анамнез курения, клинические симптомы хронического обструктивного бронхита, объективные данные бронхиальной обструкции и эмфиземы легких, результаты обструктивных нарушений легочной вентиляции, клинические проявления хронического легочного сердца и правожелудочковой сердечной недостаточности, рентгенологические признаки эмфиземы легких и легочного сердца, ЭКГ-признаки гипертрофии миокарда правых отделов сердца, ЭХО-признаки дилатации правых отделов сердца, снижение оксигенации крови при пульсоксиметрии.
3. Правильный ответ «б».
Необходимым объемом исследований для подтверждения диагноза является: клиническое исследование крови, цитологическое и бактериологическое исследование мокроты, исследования ФВД, бронходилатационный тест, свидетельствующий о неполной обратимости бронхиальной обструкции; рентгенография легких, выявляющая признаки эмфиземы легких и легочного сердца; ЭКГ, ЭхоКГ, выявляющие признаки гипертрофии и дилатации правых отделов сердца, УЗИ органов брюшной полости, выявляющее признаки правожелудочковой недостаточности, пульсоксиметрия, определяющая снижение SaO2 в крови, определение газового состава крови.
4. Правильный ответ «а». Следующие данные физикального и инструментального обследований, свидетельствуют о хроническом легочном сердце: данные объективных исследований, результатов рентгенографии грудной клетки, данные ЭКГ исследования и результаты ЭхоКГ.
5. Правильный ответ «г». Основными направлениями лечения ХОБЛ являются: применение бронхолитиков короткого и пролонгированного действия, улучшающие проходимость дыхательных путей и уменьшающие бронхиальную обструкцию; применение ГКС перорально или ингаляционно больному с частыми обострениями ХОБЛ и при снижении ОФВ1˂50% от должных величин; применение муколитиков, уменьшающих вязкость мокроты и улучшающих мукоцилиарный клиренс; применение оксигенотерапии с целью коррекции дыхательной недостаточности. Применение диуретиков, антагонистов кальция, ингибиторов АПФ, периферических вазодилататоров, дезагрегантов, антикоагулянтов показано с целью снижения легочной гипертензии и устранения правожелудочковой сердечной недостаточности.
Задача 9.
Вопрос1 пояснение: Правильный ответ (В) ИБС. Стабильная стенокардия напряжения, потому, что у данной больной наблюдается характерный для стабильной стенокардии симптомокомплекс, (появление болей за грудиной, с иррадиацией в область левой лопатки, боль сопровождаются одышкой. Отмечается связь боли с эмоциональным переживанием, физической нагрузкой кратковременность боли). Купирование боли происходит самостоятельно после прекращения нагрузки, или при приеме нитроглицерина через 2 минуты, т.е. отмечается быстрый и полный купирующий эффект нитроглицерина. На ЭКГ отмечается гипертрофия левого желудочка, признаков острой ишемии и некроза нет.
Вопрос2 пояснение: Правильный ответ (В), так как в этом варианте представлен наиболее полный список факторов риска ИБС, имеющихся у больной. Н аследственный анамнез отягощен (мать страдает стенокардией, у отца ГБ), курение, дислипидемия (ОХ– 6,2ммоль/л, ХС ЛПНП- 3,2ммоль/л, ТГ– 2,1 ммоль/л), артериальная гипертензия (в течение последних 15 лет отмечает подъемы артериального давления до 170/110 мм рт.ст.), ожирение I степени (ИМТ – 32,6 кг/м2), нарушение толерантности у углеводам (в течение 3 месяцев отмечает умеренную жажду, сухость во рту, гипергликемия 5,8 ммоль/л).
Вопрос3 пояснение: правильный ответ (Б). Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для II класса характерно легкое ограничение привычной физической нагрузки, приступы возникают при ходьбе по ровной местности более 500 метров, подъеме по лестнице на несколько этажей, вероятность приступа увеличивается в холодную погоду, при эмоциональном возбуждении, после еды, в первые часы пробуждения. В данном случае пациентка отмечает возникновение боли при эмоциональных переживаниях, физической нагрузке (при подъеме на 4 лестничных пролета).
Вопрос4 пояснение: Правильный ответ (Б). Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, статины), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы, блокаторы кальциевых каналов), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ).
Задача 10.
Вопрос 1 пояснение: Правильный ответ (В) ИБС. Стабильная стенокардия напряжения, потому, что у данного больного явления дискомфорта в левой половине грудной клетки и чувства нехватки воздуха, возникают при физической нагрузке (ходьбе в быстром темпе, подъеме в гору), проходят после прекращения нагрузки. Считает себя больным в течение двух месяцев.
Вопрос 2 пояснение: правильный ответ (А). Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для I класса характерно появление симптомов стенокардии при больших физических нагрузках или сильных эмоциональных нагрузках. В данном случае пациент отмечает, появление дискомфорта в левой половине грудной клетки и чувства нехватки воздуха, возникающих при ходьбе в быстром темпе, пробежке, подъеме в гору, что превышает обычную физическую активность больного.
Вопрос 3 пояснение: правильный ответ (Б), на ЭКГ у данного больного: ширина QRS не превышает 0,11с, в отведениях V1 V2 комплекс QRS имеет вид rSR, в отведениях V5V6 комплекс QRS типа qRS, изменения ST и зубца Т отсутствуют, что характерно для неполной блокады правой ножки пучка Гиса.
Вопрос 4 пояснение: Правильный ответ (Г). Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, статины), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ). Учитывая удовлетворительное состояние, редкие приступы дискомфорта за грудиной целесообразно проведение обследования и леченич пациента в амбулаторных условиях.
Задача 11.
Вопрос 1 пояснение: Правильный ответ (Б) ИБС. Стабильная стенокардия напряжения, потому, что у данного больного наблюдается характерный для стабильной стенокардии симптомокомплекс, (появление болей за грудиной, отмечается связь боли с физической нагрузкой, кратковременность боли). Купирование боли происходит при приеме нитроглицерина через 5-7 минут, т.е. отмечается быстрый и полный купирующий эффект нитроглицерин
Вопрос2 пояснение: правильный ответ (В), полным спектром обследования пациента со стабильной стенокардией напряжения является: регистрация ЭКГ в срочном порядке, мониторирование ЭКГ по Холтеру, общий анализ крови, уровень гликемии натощак (для выявления дополнительных факторов риска), липидный спектр (для выявления дислипидемии как дополнительного фактора риска), исследование маркеров некроза миокарда, ЭхоКГ (для оценки сократительной функции миокарда), тест с физической нагрузкой (при условии отсутствия ангинозных приступов в покое и отрицательной динамики на ЭКГ), коронарография - является «золотым» стандартом диагностики ИБС;
Вопрос3 пояснение: правильный ответ (Г). Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для IV класса характерно возникновение приступов стенокардии при малейшей физической нагрузке и даже в покое. В данном случае пациент отмечает возникновение боли при минимальной физической нагрузке и в покое, боли купируются приемом нитроглицерина в течение 5-7 минут.
Вопрос4 пояснение: Правильный ответ (Б). Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, назначение статинов), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ), целесообразно рассмотреть вопрос о хирургическом лечение (баллонная ангиопластика, стентирование).
Задача 12. Т(БА)
1. Правильный ответ «а ».У больной имеются признаки бронхообструктивного синдрома: приступы удушья, чувство затрудненного дыхания на выдохе, кашель с трудноотделяемой вязкой мокротой, чувство стеснения в груди, характерный признак – уменьшение выраженности вышеперечисленных симптомов после ингаляции бронхолитика вентолина, медикаментозного синдрома Иценко-Кушинга: больная в течении 11 лет принимает преднизолон в дозе 10 мг в сутки,конституция гиперстеническая, лицо лунообразное, гирсутизм, эмфиземы легких: грудная клетка цилиндрическая с увеличением передне-заднего размера, эластичность грудной клетки снижена, голосовое дрожание ослаблено, при перкуссии определяется коробочный звук, нижняя граница легких опущена на 1 ребро, подвижность нижнего легочного поля снижена, «аспириновой триады»: непереносимость аспирина, бронхиальная астма, хронический полипозный риносинусит.
2. Правильный ответ «а ». Исследование мокроты (кристаллы Шарко-Лейдена, спирали Куршмана), исследование ФВД для определения степени бронхиальной обструкции, провести пробу с бронхолитиком для оценки обратимости бронхиальной обструкции (дифференциальный диагноз с ХОБЛ), консультация ЛОР-врача.
3. Правильный ответ «а ».
Бронхиальная астма аспириновая, гормонзависимая, тяжелого течения, неконтролируемая. Полипозный риносинусит. Эмфизема легких. Пульмосклероз. Медикаментозный синдром Иценко-Кушинга. Дыхательная недостаточность II степени.
Больная в течение 11 лет принимает преднизолон, поступила в клинику с жалобами на приступы удушья до 8-10 раз в сутки, которые купируются только повторными ингаляциями «Вентолина», уменьшение времени между ингаляции бронхолитика, на одышку при незначительной физической нагрузке, затруднение выдоха, чувство заложенности в груди. В диагнозе указаны осложнения: медикаментозный синдром Иценко-Кушинга, дыхательная недостаточность II степени.
4. Правильный ответ «а ».
В ответе «b» не указаны следующие пункты: после купирования симптомов обострения, по возможности, отменить системные глюкокортикостероиды, назначить β2-агонисты короткого действия «по потребности», теопэк не применяется для базисной терапии БА.
Задача 13. (БА)
1. Правильный ответ «b ».
Бронхообструктивный синдром: вынужденное положение, участие вспомогательной мускулатуры в акте дыхания, резко выраженная одышка, шумное дыхание, удлинение выдоха, сухие свистящие хрипы, усиливающиеся на выдохе; дыхательная недостаточность: увеличение ЧДД до 32 в минуту, цианоз губ, ногтевых фаланг.
2. Правильный ответ «а ».
Исследование ФВД для оценки степени бронхиальной обструкции, провести пробу с бронхолитиком для определения обратимости бронхиальной обструкции, ЭКГ, консультация аллерголога и проведение аллергологического обследования.
Ответы «b» и «c» содержат недостаточный перечень обследований, ответ «d» - избыточный.
3.Правильный ответ «b ».
Бронхиальная астма, смешанная форма, средней тяжести, неконтролируемая. Дыхательная недостаточность II степени.
Бронхиальная астма – выявлен бронхообструктивный синдром, беспокоят приступы удушья. Смешанная форма - в анамнезе многократно пневмонии, аллергические реакции на запахи. Астма средней тяжести - с 27 лет больного беспокоят частые эпизоды затрудненного дыхания после физической нагрузки, при выходе на холодный воздух, на резкие запахи, которые стали сопровождаться появлением хрипов в груди. Для купирования приступов, по совету знакомых, принимал теплое питье и диазолин, приступы заканчивались кашлем с выделением небольшого количества вязкой стекловидной мокроты. Неконтролируемая - поступил с жалобами на удушье, затрудненное дыхание, преимущественно на выдохе, одышку, малопродуктивный кашель, чувство заложенности в груди. Осложнение - дыхательная недостаточность II степени.
4. Правильный ответ «с ».
В период обострения назначить системные глюкокортикостероиды с последующим постепенным снижением дозы, муколитические препараты, бронхолитическую терапию. После купирования симптомов обострения отменить системные глюкокортикостероиды, назначить высокие дозы ингаляционных глюкокортикостероидов, длительно действующие β2-агонисты, β2-агонисты короткого действия «по потребности», физиотерапию, санаторно-курортное лечение.
Ответ «а» неверен, так как предложен неполный объем лечения.
Ответ «b» неверен, так как предлагается лечить пациента с астмой средней тяжести системными ГКС, в базисном лечении бронхиальной астмы не применяют теопэк.
Задача 14. (БА)
1. Правильный ответ «а ». Бронхообструктивный синдром: участие вспомогательной мускулатуры в акте дыхания, удлиненный выдох, сухие свистящие хрипы, дыхательная недостаточность: увеличение частоты дыхательных движений.
2. Правильный ответ «а ».Исследование ФВД для оценки степени бронхиальной обструкции, провести пробу с бронхолитиком для определения обратимости бронхиальной обструкции, ЭКГ, консультация аллерголога и проведение аллергологического обследования.
Ответы «b» и «c» содержат недостаточный перечень обследований, ответ «d» - избыточный.
3. Правильный ответ «с ».
Бронхиальная астма атопическая (аллергическая), неконтролируемая, впервые выявленная. Вазомоторный ринит. Осложнение: дыхательная недостаточность I степени.
Бронхиальная астма – выявлен бронхообструктивный синдром, есть приступы удушья. Атопическая - отмечалась реакция на пыль в виде чихания, вазомоторного ринита, наблюдалась у аллерголога. Неконтролируемая – поступила с жалобами на приступ удушья. Впервые выявленная – приступ удушья развился впервые, ранее БА не диагностирована. Указано осложнение - дыхательная недостаточность I степени.
4. Правильный ответ «а ».
В период обострения назначить системные глюкокортикостероиды с последующим постепенным снижением дозы, муколитические препараты, бронхолитическую терапию. После купирования симптомов обострения отменить системные глюкокортикостероиды, назначить высокие дозы ингаляционных глюкокортикостероидов, длительно действующие β2-агонисты, β2-агонисты короткого действия «по потребности», смену места работы, физиотерапию, санаторно-курортное лечение, дыхательную гимнастику, спелеотерапию. Через 3 месяца оценить эффективность проводимой терапии, скорректировать дозы препаратов для контроля БА.
Ответ «b » неверен, так как предложен избыточный объем терапии (системные ГКС в качестве базисной терапии в данном случае не показаны).
Ответ «c » неверен, так как предложен недостаточный объем терапии.
Задача 15. (ГБ)
1 (В). Уровень АД у больной (180/100 мм рт.ст. соответствует 3-й степени АГ (уровень систолического АД 180 мм рт.ст. и более).
2 (Б). Учитывая наличие поражения органов-мишеней (гипертрофия миокарда ЛЖ по данным ЭКГ) и отсутствие ассоциированных клинических состояний (инфаркт миокарда, инсульт и т.д.), у больной определяется II стадия гипертонической болезни.
3 (Г). Количественным критерием гипертрофии миокарда левого желудочка является сумма амплитуды зубцов S в отведении V2 и R в V5 более 35 мм (признак Соколова-Лайона). Кроме того, при гипертрофии ЛЖ положение ЭОС часто бывает горизонтальным.
4 (В). Степень риска сердечно-сосудистых осложнений у данной больной высокая и определяется: а) степенью артериальной гипертензии (3-я); б) наличием факторов риска (отягощенный семейный анамнез, абдоминальное ожирение).
5 (В). Учитывая высокий риск сердечно-сосудистых осложнений, только немедикаментозных методов ведения больной будет недостаточно. Лечение больной должно начинаться не с монотерапии, а с комбинированной антигипертензивной терапии (например, диуретик+ингибитор АПФ). При отсутствии осложнений нет необходимости в использовании внутривенной инфузии вазодилататоров (нитропруссида натрия).
Задача 16. (ГБ)
1 (г). Повышение АД до 150/90 мм рт.ст. свидетельствует о наличии синдрома артериальной гипертензии. Такие жалобы, как сердцебиение, снижение работоспособности, концентрации внимания, ухудшение сна, а также результаты осмотра (повышенная потливость ладоней, бледность кожных покровов, белый дермографизм, тремор пальцев) свидетельствуют в пользу астено-невротического синдрома. Отсутствие увеличения щитовидной железы, избыточная масса тела, нормальный уровень ТТГ позволяют исключить диффузный токсический зоб. Уровень АД свыше 140/90 мм рт.ст., признаки гипертрофии ЛЖ и ангиопатии сетчатки свойственны синдрому артериальной гипертензии, а не вегетативной дистонии. Отсутствие изменений общего анализа мочи и креатинина крови не подтверждают наличия хронической почечной недостаточности.
2 (В). Стадия II гипертонической болезни определена по наличию поражения органов-мишеней (гипертрофия ЛЖ, ангиопатия сетчатки). Повышение АД до 150/90 мм рт. ст. соответствует 1-й степени артериальной гипертензии.
3 (А). Для гипертонической нефропатии характерны микроальбуминурия, повышение креатинина плазмы, снижение СКФ. Посев мочи на стерильность, анализ по Нечипоренко информативны для выявления инфекции мочевыводящих путей. Хромоцистоскопия, внутривенная урография позволяют оценить наличие конкрементов, асимметрию отделения мочи, однако не информативны для диагностики гипертонической нефропатии.
4 (Б). Толщина стенок левого желудочка при ЭхоКГ в норме не превышает 1,0 см, а у данного больного - составляет 1,3 см, что является признаком гипертрофии миокарда. Это является признаком поражения органа-мишени – сердца и соответствует II стадии гипертонической болезни.
5 (Г). Только немедикаментозные методы лечения применимы к случаям низкого сердечно-сосудистого риска, при I стадии гипертонической болезни. Монотерапия гипотиазидом не является адекватной у больного с наличием поражения органов-мишеней (гипертрофия ЛЖ, ангиопатия сетчатки). Адельфан, в состав которого входит препарат центрального действия резерпин, не включен в число основных групп антигипертензивных препаратов, т.к. не позволяет добиться регресса поражения органов-мишеней (в частности, гипертрофии левого желудочка) при артериальной гипертензии.
Адекватным подходом к ведению данного больного будет комбинированная антигипертензивная терапия (АРА II + антагонисты кальция) в сочетании с коррекцией факторов риска.
Задача 17. (ГБ)
1 (Г). Наличие у больного ИБС, перенесенного инфаркта миокарда (заболевания с поражением левого желудочка), одышки при нагрузке, акроцианоза, тахикардии в покое свидетельствует о синдроме левожелудочковой недостаточности.
2 (А). Стандартным исследованием для уточнения диагноза является рентгенография органов грудной клетки, позволяющая обнаружить признаки застоя крови в малом круге кровообращения.
3 (Б) Одним из ранних маркеров сердечной недостаточности является повышение уровня мозгового натрийуретического пептида. Нормальный его уровень позволяет исключить сердечную недостаточность как причину одышки. Ферменты КФК (МВ-фракция), АсАТ являются маркерами некроза миокарда, активность ГГТП увеличивается при алкогольном гепатите, длительном холестазе).
4 (Б). У больного имеется II А стадия хроническая сердечная недостаточность, что подтверждается наличием одышки при обычной нагрузке, акроцианоза, тахикардии в покое, снижением фракции выброса левого желудочка. Функциональный класс ХСН определяется условиями появления одышки - в данном случае при обычной физической нагрузке, что соответствует 2 ФК.
5 (Д). Адекватным вариантом терапии в данном случае является назначение ингибитора АПФ (эналаприл), диуретика (гипотиазид), бета-блокатора (карведилол в стартовой дозе 6,25 мг/сут в 2 приёма), антагониста альдостерона (верошпирон). Дигоксин при синусовом ритме не показан. Бета-блокатор атенолол не рекомендован для лечения ХСН.
Задача №18. (ХСН IIб)
1(В). Отёки стоп, увеличение печени являются проявлением застоя в большом круге кровообращения. Артериальная гипертензия сама по себе не вызывает развития отёков. Для портальной гипертензии характерно: наличие печёночной патологии в анамнезе, расширение подкожных вен передней брюшной стенки, асцит. Застой в малом круге кровообращения проявляется одышкой, влажными хрипами в лёгких.
2 (А). Увеличение печени не характерно для артериальной гипертензии. Гепатомегалия является типичным проявлением хронического гепатита, жирового стеатоза, правожелудочковой недостаточности.
3 (Г). В данном случае имеет место стадия ХСН IIБ, т.к. у больной определяются признаки недостаточности как левого желудочка (одышка при незначительной нагрузке, тахикардия, влажные хрипы в лёгких), так и правого (увеличение печени, отёки голеней и стоп).
4 (Б). Для уточнения диагноза необходимы рентгенография органов грудной клетки (определение наличия застоя в малом круге кровообращения) и ЭхоКГ (выявление снижения фракции выброса левого желудочка либо диастолической недостаточности ЛЖ).
5 (Г). Для стартовой терапии при ХСН IIБ и синусовом ритме показано назначение ингибитора АПФ (периндоприл 2 мг/сут), бета-адреноблокатора (бисопролол в стартовой дозе 1,25 мг/сут), диуретика (фуросемид 40 мг/сут), антагониста альдостерона (верошпирон 75 мг/сут).
Задача №19. (ХСН IIБ)
1 (В). Хроническая сердечная недостаточность IIБ стадии характеризуется одышкой при незначительной физической нагрузке и в положении лёжа на спине, наличием отёков нижних конечностей. Одышка при быстрой ходьбе свойственная ХСН I ст. Одышка при ходьбе в медленном темпе, Акроцианоз появляются при ХСН IIА ст. Одышка в покое, анасарка, дистрофические изменения мышц являются признаком III стадии ХСН.
2 (Г). Учитывая наличие порока сердца (недостаточность митрального клапана), тахиаритмии с дефицитом пульса, на ЭКГ у больной наиболее вероятно будет фибрилляция предсердий и признаки гипертрофии левого желудочка. Признаки гипертрофии правых отделов сердца не будут преобладать на ЭКГ при митральной недостаточности с гипертрофией левого желудочка. Р-mitrale, свойственный митральным порокам сердца, в данном случае не будет регистрироваться на ЭКГ из-за фибрилляции предсердий. Для A-V блокады не свойственна имеющаяся у больной тахикардия.
3 (В). Анамнестические и объективные данные (имеющийся с 17 лет ревматический митральный порок сердца, тахиаритмия с дефицитом пульса, ослабление I тона и систолический шум у верхушки, отсутствие активности воспалительного процесса по лабораторным данным, влажные хрипы в лёгких, отёки ног) свидетельствуют о наличии хронической ревматической болезни сердца, порока сердца – недостаточности митрального клапана, постоянной формы фибрилляции предсердий, ХСН IIБ стадии.
4 (Б). Необходимые методы дополнительного исследования: ЭКГ (определить вид аритмии), ЭхоКГ (уточнить патологию клапанного аппарата, оценить фракцию выброса ЛЖ).
5 (Г) Для стартовой терапии в данном случае используется комбинация ингибитора АПФ (периндоприл), дигоксина, бета-блокатора (бисопролол), диуретика (фуросемид), антагониста альдостерона (верошпирон). При этом доза ингибитора АПФ должна быть не более ½, а бета-блокатора – не более ¼ средней суточной дозы. Индапамид не используется в качестве диуретика в лечении ХСН. Атенолол не входит в число бета-блокаторов, используемых при ХСН.
Задача 20. (ИЭ)
1. – В, первичный ЭИ, т.к. развился на интактном клапане. Течение острое, т.к. заболел остро с повышения температуры до 40ОС с выраженными инфекционно-токсическими проявлениями, быстрое прогрессирование заболевания – на 3 день боль в нижних отделах грудной клетки права, т.е. подозрение на плевропневмонию справа, отсутствие э