В течение длительного времени шли непрерывные попытки избавить больных с ЖКК от тяжелых операций и заменить их методами эндоскопической остановки кровотечений. Для этих целей к источнику кровотечения через фиброгастроскоп подводили электрокоагулятор и прижигали язву электрическим разрядом; вводили через эндоскоп специальную эндоскопическую иглу и с помощью этой иглы вкалывали под кровоточащую язву кровоостанавливающие препараты; поливали язвенный дефект медицинским клеем и пр. Не один из перечисленных методов не оправдал возложенных на него надежд – кровотечения не останавливались. Так было до тех пор, пока не появилась Аргон плазменная коагуляция или АПК. Только этот метод оказался по настоящему эффективным и у значительной части больных позволил останавливать кровотечение. За 10-15 лет своего широкого использование АПК позволила изменить ситуацию среди больных с ЖКК и существенно снизить летальность.
| Рис.16 |
| Рис.17 |

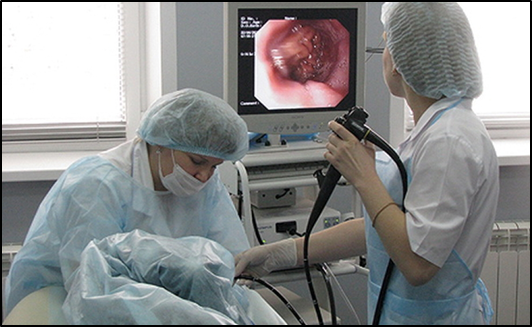 АПК относится к инструментальным, эндоскопическим методам и начинается с ФГДС. К источнику кровотечения подводится фиброгастродуоденоскоп, на рис16 видно момент выполнения эндоскопии, изображение слизистой желудка отражается на мониторе. Через каналы эндоскопа к источнику кровотечения непрерывно подается инертный газ – аргон. Сюда же через канал эндоскопа подводится электрод, на который подается электрическая энергия высокой частоты. В аргоне эта энергия превращается в поток плазмы, которая состоит из ионизированных молекул аргона. Обработка источника кровотечения осуществляется бесконтактно с помощью струи плазмы, рис.17. Что еще очень важно - так как воздух вытесняется аргоном и в области потока плазмы кислород полностью отсутствует, то и процессов горения здесь нет, а есть только «чистая» коагуляция тканей, без образования ожогового струпа. Температурные параметры, глубина коагуляции (порядка 3 мм), отсутствие обугливания тканей, всё это создало оптимальные условия для остановки ЖКК при самых различных заболеваниях.
АПК относится к инструментальным, эндоскопическим методам и начинается с ФГДС. К источнику кровотечения подводится фиброгастродуоденоскоп, на рис16 видно момент выполнения эндоскопии, изображение слизистой желудка отражается на мониторе. Через каналы эндоскопа к источнику кровотечения непрерывно подается инертный газ – аргон. Сюда же через канал эндоскопа подводится электрод, на который подается электрическая энергия высокой частоты. В аргоне эта энергия превращается в поток плазмы, которая состоит из ионизированных молекул аргона. Обработка источника кровотечения осуществляется бесконтактно с помощью струи плазмы, рис.17. Что еще очень важно - так как воздух вытесняется аргоном и в области потока плазмы кислород полностью отсутствует, то и процессов горения здесь нет, а есть только «чистая» коагуляция тканей, без образования ожогового струпа. Температурные параметры, глубина коагуляции (порядка 3 мм), отсутствие обугливания тканей, всё это создало оптимальные условия для остановки ЖКК при самых различных заболеваниях.
Так как АПК полностью доказала свою высокую клиническую эффективность то изменилась и хирургическая тактика в отношении больных с ЖКК. В настоящее время у больных с продолжающимся кровотечением, при наличии необходимого оборудования лечение начинается не с операции, а с попытки АПК и только при ее неэффективности больной подвергается экстренной операции. Там, где нет приборов АПК хирургическая тактика остается прежней. К слову сказать, сегодня метод АПК вышел за рамки остановки ЖКК, его используют в гинекологии и колопроктологии для лечения предраковых заболеваний; на его основе разработан хирургический скальпель, для выполнения полостных операций и многое другое.
Хирургическая тактика в отношенииразличных заболеваний, сопровождающихся ЖКК с одной стороны носит универсальный характер, с другой стороны при разной патологии имеет и свои особенности. Так при эрозивных гастритах, когда кровоточат десятки поверхностных эрозий предпочтение должно быть отдано консервативной терапии. Операции у этих пациентов выполняются только при длительных и очень тяжелых кровотечениях, которые никак не удается остановить консервативно.
При ЖКК возникших в результате заболеваний крови, гемофилии, тромбоцитопении и геморрагических диатезов оперативное лечение вообще противопоказано.
Значительные сложности возникают при лечении больных с циррозом печени и кровотечением из варикозно расширенных вен пищевода. Благодаря своему основному заболеванию, а это, как правило, декомпенсированный цирроз печени с различными осложнениями выполнение большого оперативного вмешательства им нежелательно. Обычно для лечения таких больных используют специальный зонд с надувной пищеводной манжетой. В зависимости от причины кровотечения могут быть использованы различные варианты оперативных вмешательств, об этом подробно написано ниже.
Консервативное лечение
Проводится только в стационаре в хирургическом или реанимационном отделении. Больному назначается строгий постельный режим. Голод. Местная гипотермия в виде пузыря со льдом на область эпигастрия, промывание желудка холодной водой. В желудок также можно вводить охлажденный раствор аминокапроновой кислоты с добавлением 1-2 мл 1% раствора адреналина. Наиболее эффективен последний метод у больных с большим количеством поверхностных эрозий – эрозивный гастрит, дуоденит.
Восстановление кровопотери. Проводится в соответствии с принципами противошоковой терапии. Восполнение ОЦК приводит к возобновлению нормальной перфузии крови через капиллярное русло и благотворно влияет на течение обмена веществ. В конечном итоге это приводит к эпителизации кровоточащего дефекта слизистой и предотвращает возникновение необратимых изменений во всех органах и системах.
Принципы восстановления кровопотери по дефициту ОЦК:
Кровопотеря до 20% - восполняется только кровозаменителями (белковые препараты, коллоидные и кристаллоидные растворы)
Снижение гемоглобина ниже 70 г/л является показанием к переливанию крови, в настоящее время для восполнения используется эритромасса, а цельная кровь практически не переливается.
Расчет необходимого для переливания крови осуществляется следующим образом: если кровопотеря составила от 20 до 35%, то половину потерянной крови возмещают эритроцитарной массой + полный объем утраченной крови кровозаменителями. Например, установлено (см. способы определения кровопотери), что больной потерял 1500 мл крови. Должно быть перелито 750 мл эритромассы + 1500 мл растворов: одногруппная плазма, реополиглюкин, растворы глюкозы, солей и так далее.
Кровопотеря 40% и более - восполняется полный объем кровопотери эритромассой + такой же объем в виде коллоидных и кристаллоидных растворов. Восстановление кровопотери должно сопровождаться борьбой с ацидозом, переливанием раствора гидрокарбоната натрия (сода), желательно под контролем кислотно-щелочного равновесия (КЩР).
Гемостатическая терапия. Набор препаратов, непосредственно останавливающих кровотечения ограничен, но именно они позволяют в ряде случаев избежать крайне тяжелых оперативных вмешательств.
Этамзилат (аналог Дицинон), ампулы12,5% - 2 мл, назначается в/в до 30 мл в сутки, в особо тяжелых случаях до 60 мл. Одномоментно в/в струйно вводится шприцем 6 – 8 мл. Затем по 2 – 4 мл через 4 часа. Если кровотечение остановилось, дозировку постепенно снижают: по 2 мл через 6 часов, затем через 8 часов.
Викасол максимальная доза по 5 мл в/в через 6 часов струйно. С третьего дня дозу снижают до 5 мл 3-2 раза в сутки. Возможно в/м введение.
Аминокапроновая кислота 5% в/в по 100 мл 2 – 3 раза в сутки.
Белковые препараты: свежезамороженная и одногруппаная плазма, криопреципитат, обладают гемостатическим действием, за счет высокого содержания фибрина.
Хлористый кальций 1% 200 мл 1 раз в сутки.
Оперативное лечение
Варианты оперативного лечения ЖКК отличаются в зависимости от причины ЖКК.
Язвенная болезнь желудка и ДПК. Оптимальной операцией (операция выбора) является резекция желудка вместе с кровоточащей язвой, при язвенной болезни ДПК выполняется резекция 2/3 желудка вместе с луковицей ДПК (рис.3, 4). Несмотря на большой объем вмешательства, такой вариант операции является наиболее надежным способом остановки кровотечения. Кроме того, резекция радикально излечивает больного от язвенной болезни, так как снижает секрецию соляной кислоты.
Часто состояние больного бывает настолько тяжелым, что выполнение резекции желудка представляет слишком большой риск. В этом случае выполняется операция иссечения язвы. Язвенный дефект ромбовидно иссекают со стороны серозной оболочки, выполняют гемостаз краев, затем образовавшийся дефект ушивают двухрядным швом.
Третий вариант остановки язвенного кровотечения - это прошивание кровоточащих сосудов со стороны слизистой желудка или кишки. По сравнению с другими методами этот вариант наименее надежен, и он допускается лишь в крайних случаях, у самых тяжелых больных. Для этого выполняют гастротомию или дуоденотомию, находят на слизистой кровоточащий язвенный дефект и прошивают его П-образными швами. Недостатком метода является высокая вероятность прорезывания таких швов и возобновление кровотечения.
Синдром Маллори - Вейсса. Операция начинается с максимально высокой (проксимальной) гастротомии. При осмотре слизистой кардиального отдела желудка обычно удается обнаружить кровоточащие разрывы, распространяющиеся из желудка в пищевод. Разрывы ушиваются капроновыми гемостатическими швами. Подтягивая слизистую за лигатуры, обычно удается полностью вывести слизистую вместе с разрывами в просвет желудка, где удобно ушить их гемостатическими П-образными швами.
Иногда ушивание разрывов пищевода представляет чрезвычайно трудную задачу. Слизистая может быть ригидной или инфильтрированной, например, при ожоге её суррогатами алкоголя. Пищеводную часть разрыва не удается вывести в просвет желудка и полностью ушить. В этом случае возможно выполнение тампонады по Ро'ману. К желудочному зонду толстой капроновой лигатурой прочно фиксируются марлевые салфетки. При подтягивании зонда происходит тампонада салфетками терминальной части пищевода. В последующем салфетки удаляются вместе с зондом.
Эрозивный гастрит. Оперативное лечение представляет собой трудную задачу и, по мнению большинства авторов, должно выполняться только в крайнем случае. С другой стороны, чем дольше проводилась консервативная терапия, тем хуже результаты оперативного лечения. Само хирургическое вмешательство при эрозивном гастрите должно быть минимальным. После выполнения гастротомии кровоточащие участки слизистой ушивают и обшиваются П-образными швами.
Варикозное расширение вен пищевода. Наиболее тяжелый вариант для хирургического лечения. Доступ к венам пищевода чрезвычайно труден, а тяжесть состояния больных кроме кровопотери обусловлено еще и основным заболеванием, повлекшим портальную гипертензию: цирроз
| Рис.18 |
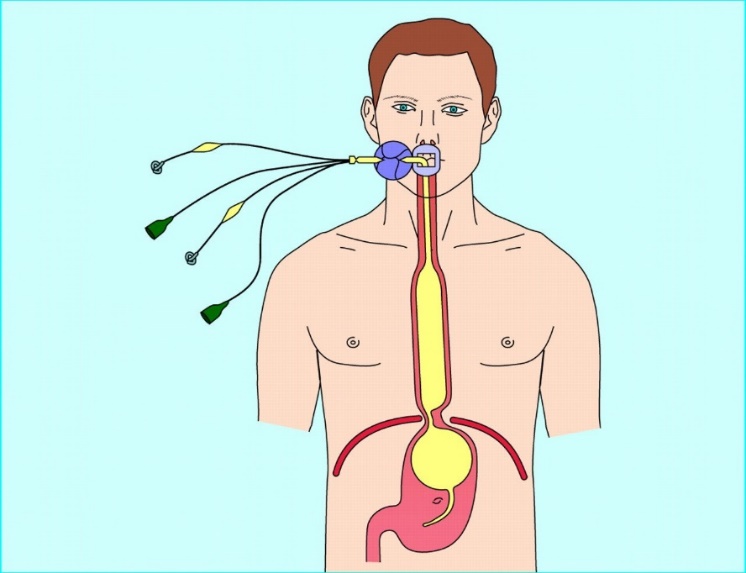 печени, желтуха, печеночная недостаточность и асцит. Наиболее часто вместо операции для остановки кровотечения из пищеводных вен используют специальный зонд Блэкмора (рис.18). Такой зонд имеет специальную манжету, которая раздувается воздухом в пищеводе, что приводит к сдавлению расширенных вен и остановки кровотечения. Другая манжета раздувается в кардиальном отделе желудка и препятствует затеканию крови из пищевода в желудок, а также эта манжета фиксирует зонд в определенном положении.
печени, желтуха, печеночная недостаточность и асцит. Наиболее часто вместо операции для остановки кровотечения из пищеводных вен используют специальный зонд Блэкмора (рис.18). Такой зонд имеет специальную манжету, которая раздувается воздухом в пищеводе, что приводит к сдавлению расширенных вен и остановки кровотечения. Другая манжета раздувается в кардиальном отделе желудка и препятствует затеканию крови из пищевода в желудок, а также эта манжета фиксирует зонд в определенном положении.
Если кровотечение всё же не удается остановить консервативными мерами и зондом, то приходится выполнять операцию. Обычно это минимальная операция в виде гастротомии и прошивания расширенных вен верхней трети желудка и пищевода, которые удастся перевязать со стороны просвета желудка. Иногда это вмешательство дополняют перевязкой левой желудочной и селезеночной артерии (М.Д. Пациора 1979).
Существуют и радикальные методы лечения кровотечения из вен пищевода, например, резекции абдоминального отдела пищевода и кардиального отдела желудка с наложением гастроэзофагального анастомоза (Фемистер и Хемфри 1947), но эти операции из-за своей сложности и высокой травматичности у больных с тяжелым поражением печени в настоящее время практически не производятся.
Опухоли желудка. Обычно это рак желудка с изъязвлением или распадом. Объем оперативного вмешательства колеблется от паллиативных методов остановки кровотечения (при неоперабельных процессах) в виде прошивания самой опухоли в области кровоточащих разрывов, до резекции желудка или гастрэктомии (удаление всего желудка).
Список литературы к Модулю 4.
Основная литература
1. «Хирургические болезни» под редакцией В.С.Савельева и А.И.Кириенко. Учебник с CD. - М. «ГЕОТАР – Медиа», 2009., Том 1, 2.
2. «Хирургические болезни» под редакцией М.И.Кузина. Учебник. - М. «Медицина», 2009, 636 с.
3. Черноусов А. Ф. Хирургические болезни. Учебник М. «ГЕОТАР – Медиа», 2010, 664 с.
4. Руководство по неотложной хирургии органов брюшной полости. Под редакц. акад. РАМН СССР В.С.Савельева. М. «Триада-Х», 2004, - 640с.
Дополнительная литература
1. Применение эндоскопической аргоноплазменной коагуляции в лечении больных с острыми желудочно-кишечными и пищеводными кровотечениями различной этиологии - Машкин А.М.., Хойрыш А.А., Ефанов А.В., Федосеева Н.Н.- Пособие для врачей. –Тюмень, 2007.- 37 с.
2. Вербицкий В.Г., Багненко С.Ф., Курыгин А.А. Желудочно-кишечные кровотечения язвенной этиологии: патогенез, диагностика, лечение. – СПб.: Политехника, 2004. – 242 с.
3. Гастродуоденальные кровотечения язвенной этиологии (патогенез, диагностика, лечение). -Гостищев В.К., Евсеев М.А. -М.,«ГЭОТАР-Медиа».-2008- 384 с.
4. Горбашко А.И. Диагностика и лечение кровопотери.- М., М. –1982.-224 с.
5. Неймарк И.И. Прободная язва желудка и двенадцатиперстной кишки. – М.Медицина, 1979. – 280с.
6. Оперативная хирургия. И.Литтмана. - Будапешт -1981, 1175 с.
7. Петров В.П., Ерюхин И.А.. Шемякин И.С. Кровотечения при заболеваниях пищеварительного тракта.-М.,1987.-256 с.
8. Хирургическое лечение больных с язвенной болезнью. Афендулов С.А., Журавлев Г.Ю. -М.,«ГЭОТАР-Медиа».-2008- 336 с.
9. Атлас оперативной гастроэнтерологии. Кэмерон Дж., Сэндон К.(Пер. под. ред. А.С.Ермолова).- М.,«ГЭОТАР-Медиа».-2009- 560 с.
10. Юдин С.С. Этюды желудочной хирургии. - М.Медгиз. – 1955. – 263 с. (Переиздана в 2003г.)
11. Шалимов А.А., Саенко В.Ф. Хирургия пищеварительного тракта. – Киев. – Здоров,я. – 1987. – 566 с.