Травма получена на улице после падения и удара рукой о край бардюра. Данное повреждение прямое. При этом произошел поперечный перелом левой плечевой кости. со смещением отломков под углом.
XVIII. Лечение.
Показания.
При закрытых переломах плечевой кости с успехом применяют консервативный метод лечения (гипсовая повязка, лечебные шины и др.), и Только в отдельных случаях по вынужденным показаниям прибегают к операции. Операцию проводят, когда не удается сопоставить отломки при поперечных, винтообразных переломах, что часто бывает обусловлено интерпозицией мышц между отломками.
Повреждение или ущемление лучевого нерва также является показанием к ревизии нерва и остеосинтезу. К остеосинтезу прибегают при лечении ложных суставов. Для фиксации отломков применяют стержни, винты, пластинки и др.
Противопоказания.
Внутренний остеосинтез не показан у больных, находящихся в тяжелом состоянии (шок, большая кровопотеря и др.), при наличии местных и общих воспалительных заболеваний, а также во всех случаях, где нет возможности добиться прочной фиксации фрагментов (многооскольчатые переломы, выраженный остеопороз и др.).
Оперативные доступы.
Обнажение диафиза плечевой кости может быть проведено с передненаружного, заднего и внутреннего доступов. При внутреннем остеосинтезе (пластинки, винты и др.) чаще применяют передненаружный доступ.
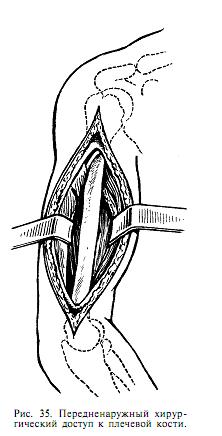
Передненаружный доступ.
Разрез кожи проводят по sulcus bicipitalis lateralis с продолжением на sulcus cibitalis lateralis (рис. 35). В дистальной части разрезом в промежутке между brachialis и brachioradialis обнажают лучевой нерв и, не беря на держалку, его осторожно частично выделяют, чтобы хирург четко знал его локализацию.
Оперировать в средней или нижней трети плеча, не выделив лучевой нерв и не видя его, нельзя, ибо возможно его пересечение. Через промежуток между наружной головкой трехглавой мышцы плеча и наружным краем двуглавой мышцы плеча выходят на плечевую кость. Экономно субпериостально обнажают отломки. При необходимости выделения верхней трети плечевой кости разрез можно продлить кверху в промежутке между краями дельтовидной и большой грудной мышцами.
Задний доступ к диафизу плечевой кости.
Этот доступ удобен для обнажения нижней трети плечевой кости. Положение больного — на животе. Разрез начинают от переднего края места прикрепления дельтовидной мышцы и продолжают дистально по средней линии задней поверхности плеча.
При остеосинтезе отломков диафиза плечевой кости предпочтение следует отдавать стабильному остеосинтезу пластинками, при винтообразных переломах — винтам и, если их применить нет возможности, фиксацию осуществляют штифтами или балками.
Остеосинтез пластинками.
Для остеосинтеза отломков плеча применяют компрессирующую пластинку Демьянова и пластинки Каплана-Антонова, Сиваша, Ткаченко и др. со съемными контракторами. Показаниями к их применению являются поперечные или близкие к ним переломы на протяжении диафиза плечевой кости при неэффективности консервативного лечения.
Методика.
Осуществляют наркоз. Положение больного — на спине. Делают передненаружный операционный разрез с обнажением лучевого нерва. Доступ к отломкам проводят по передней или задней их поверхности, отслаивая надкостницу вместе с мягкими тканями только в области установления пластинки. Отломки точно сопоставляют. Пластинку укладывают по передней поверхности плеча, чтобы она равномерно располагалась на отломках.
Достигают компрессии между отломками и окончательно закрепляют пластинку винтами. Кость и конструкцию прикрывают мышечной тканью, на которую после этого помещают нерв. В послеоперационном периоде применяют иммобилизацию гипсовой торакобрахиальной повязкой.
При применении массивных пластинок Ткаченко, закрепленных 7 — 8 винтами (рис. 36), иммобилизацию проводят наружной лонгетой и только в течение первых 2 нед.

Остеосинтез винтами.
Фиксируют винтообразные и косые переломы, когда линия излома больше диаметра плечевой кости в 1,5 — 2 раза. Обычно достигают точной репозиции и достаточной фиксации применением двух винтов. В послеоперационном периоде на весь срок консолидации применяют иммобилизацию гипсовой торакобрахиальной повязкой.
Интрамедуллярный остеосинтез.
Этот метод обездвиживания отломков плечевой кости можно проводить, когда перелом находится на расстоянии не менее 6 см от суставных концов.
Техническое оснащение: 1) стержни для внутрикостной фиксации (Богданова, желобоватые, из набора «Остеосинтез» и др.); 2) насадка; 3) однозубые крючки; 4) небольшие долота; 5) плоскогубцы.
Методика.
Перед операцией подбирают соответствующей длины и толщины стержни. Длина должна быть такой, чтобы стержень полностью заполнил костномозговую полость одного и другого фрагментов и выступал над костью на 1 — 1,5 см для удобства извлечения. Длина стержня при введении его через центральный отломок должна быть на 3 — 4 см меньше длины плеча, а диаметр —6 —7 мм. При введении стержня через периферический отломок длина его должна быть на 4—6 см короче плеча, а диаметр — 6 — 1 мм. Толщина стержня должна быть на 1 мм меньше диаметра костномозговой полости.
При интрамедуллярном введении стержня следует учитывать, что костномозговая полость плечевой кости имеет наибольшую ширину в верхней трети, а в дистальной трети суживается до 6 — 9 мм. В поперечном сечении костномозговая полость имеет овальную форму. При введении стержня через проксимальный отломок можно использовать достаточно толстый и ригидный стержень, а через дистальный — ограниченной толщины и пластинчатый, чтобы он по мере введения мог легко изгибаться.
Введение штифта через проксимальный отломок.
Прямой способ введения гвоздя выполняют следующим образом. Обнажают отломки в области перелома, затем определяют локализацию большого бугорка, и над ним делают разрез кожи и тупо расслаивают подлежащие мягкие ткани. Немного кзади от sulcus bicipitalis lateralis шилом формируют отверстие по направлению к костномозговой полости плечевой кости. Через это отверстие вбивают стержень до появления его из костномозговой полости. Отломки точно сопоставляют, стержень продвигают на всю длину в костномозговой полости периферического отломка. Необходимо стремиться не только прочно фиксировать отломки, но и обязательно получить тесный контакт между ними. Если лучевой нерв был выделен, то, зашивая рану в области перелома, его не следует располагать непосредственно на кости.

Ретроградный способ введения гвоздя выполняют следующим образом: обнажают отломки, в костномозговую полость проксимального отломка вводят стержень до появления его над кожей области большого бугорка. Кожу над выстоящей частью стержня рассекают и его продвигают через проксимальный отломок, чтобы осталась выстоящей его часть не более 1 см. Отломки сопоставляют, и стержень вбивают на всю длину костномозговой полости периферического отломка с таким расчетом, чтобы над большим бугорком он выстоял на 1 см. Следят за достижением прочного остеосинтеза и тесного контакта между отломками.
Введение штифта через дисталъный отломок.
Обнажают место перелома. Второй разрез длиной 5 — 6 см делают над локтевой ямкой через кожу, подкожную клетчатку и сухожилие трехглавой мышцы. Сгибают руку больного в локтевом суставе. Отступя проксимальнее верхнего края локтевой ямки на 1 — 1,5 см, просверливают отверстие в кортикальном слое, чтобы оно проникало в костномозговую полость. Для облегчения введения штифта долотом выбивают в кости желобок. Через просверленное отверстие вводят стержень до места перелома, сопоставляют отломки, и стержень продвигают на всю длину проксимального отломка. В месте введения стержень должен выстоять из кости на 2 см.
Необходимо учитывать, что при применении внутрикостного остеосинтеза плечевой кости штифтом часто не удается добиться прочной фиксации отломков, и нередко образуется диастаз между ними, что объясняется особенностями анатомического строения костномозговой полости, поэтому в послеоперационном периоде необходима иммобилизация гипсовой торакобрахиальной повязкой или лечебной шиной.
Остеосинтез. балками.
Осуществляют наркоз. Положение больного — на спине. Через передненаружный операционный разрез обнажают отломки и тщательно их сопоставляют. Паз длиной на 0,5 — 1 см больше балки делают на наружной поверхности кости. Конец балки с клювом внедряют в костномозговую полость короткого отломка и затем балку полностью забивают в паз. Дополнительное крепление конструкции осуществляют шплинтами или винтами. В послеоперационном периоде применяют иммобилизацию гипсовой торакобрахиальной повязкой до консолидации перелома.
Особенности остеосинтеза при открытых (огнестрельных и неогнестрельных) переломах плеча.
Операционный разрез часто определяется характером раны. Осуществляют первичную хирургическую обработку раны. С целью адаптации отломков в необходимых случаях прибегают к экономной их резекции (рис. 37). Фиксацию отломков проводят по одному из вышеописанных способов. После остеосинтеза кость обязательно прикрывают здоровыми мышцами. Рану хорошо дренируют толстыми трубками и обкалывают антибиотиками. В послеоперационном периоде показана иммобилизация гипсовой торакобрахиальной повязкой. При благоприятном течении раневого процесса накладывают отсроченные швы.
К остеосинтезу чаще прибегают после заживления раны, когда угроза гнойных осложнений значительно снижается.
XIX. Лечение данного больного
Лечение хирургические 29.03.13
Показания: Безуспешность закрытой репозиции.
Название операции: Остеосинтез левой плечевой кости пластиной.
Протокол операции: Произведен наружный доступ к левой плечевой кости. При ревизии выделен лучевой нерв, который оставлен в пучке. Выполнен остеосинтез плечевой кости пластиной с 7 винтами. Лучевой нерв локализуется на уровне дистального винта и конца пластины.
Рентегеноконтроль: Прямая и боковая проекции.


Консервативное лечение
Назначения:
- Режим палатный, стол №15;
- Sol. Tramadoli 5% - 2,0 ml в/м 3 раза в день
- Sol. Dimedroli – 1% - 1.0 в/м в 22.00
XX. Дневник наблюдений за больным
| Дата | Содержание дневника | Назначения |
| 27.03.2013 | Жалобы на умеренную болезненность в области травмы. Объективно: Состояние больного удовлетворительное, сознание ясное, положение активное. Кожный покров бледно-розовый, видимые слизистые розовые, влажные, чистые. Левая голень несколько отёчна. Периферические лимфатические узлы не увеличены, безболезненные. Температура тела – 36,60. При аускультации дыхание везикулярное, хрипов нет. ЧД - 18 в минуту. Тоны сердца ясные, ритмичны. ЧСС - 74 уд/мин. Пульс ритмичный, одинаковый на обеих руках, удовлетворительного наполнения и напряжения. AД - 130/80 мм рт.ст. Язык влажный. Живот не вздут, при пальпации мягкий, безболезненный. Перистальтика умеренная. Мочился, стул был (обычного цвета, без патологических примесей). Мочеиспускание свободное, безболезненное, не учащено. | - Режим палатный, стол №15; - Sol. Tramadoli 5% - 2,0 ml в/м 3 раза в день - Sol. Dimedroli – 1% - 1.0 в/м в 22.00 |
| 28.03.2013 | Жалобы на умеренную болезненность в области травмы. Объективно: Состояние больного удовлетворительное, сознание ясное, положение активное. Кожный покров бледно-розовый, видимые слизистые розовые, влажные, чистые. Левая голень несколько отёчна. Периферические лимфатические узлы не увеличены, безболезненные. Температура тела – 36,70. При аускультации дыхание везикулярное, хрипов нет. ЧД - 17 в минуту. Тоны сердца ясные, ритмичны. ЧСС - 74 уд/мин. Пульс ритмичный, одинаковый на обеих руках, удовлетворительного наполнения и напряжения. AД - 125/80 мм рт.ст. Язык влажный. Живот не вздут, при пальпации мягкий, безболезненный. Перистальтика умеренная. Мочился, стул был (обычного цвета, без патологических примесей). Мочеиспускание свободное, безболезненное, не учащено. | - Режим палатный, стол №15; - Sol. Tramadoli 5% - 2,0 ml в/м 3 раза в день - Sol. Dimedroli – 1% - 1.0 в/м в 22.00 |
XXI. Эпикриз
Драко Сергей Святославович, 1984 г. р. Поступил в травматологическое отделение ВОКБ 27.03.2013
При поступлении в стационар больной предъявлял жалобы на боль в левом плече слабо выраженную в покое и усиливающуюся при попытке движения.
Туберкулёзом, венерическими заболеваниями, вирусным гепатитом не болел.
Травму получилна улице после падения на гололеде и удара рукой о край бардюра. Почувствовал острую боль в правом плече. Самостоятельно дошёл до дома, где вызвал скорую помощь.
Механизм травмы прямой. Первая медицинская помощь: была произведена шиной Крамера по задней поверхности правой верхней конечности от пальцев до здорового надплечья),
 Sol. Analgini 50% - 4,0
Sol. Analgini 50% - 4,0
Sol. Dimedroli 1% - 1,0 внутримышечно.
Машиной скорой помощи был доставлен в травматологическое отделение Лиозненской ЦРБ. Был диагностирован закрытый перелом с/3 диафиза правой плечевой кости со смещением. 26.03.2013г. направлен в травматологическое отделение ВОКБ.
Лечение хирургические 29.03.13
Показания: Безуспешность закрытой репозиции.
Название операции: Остеосинтез левой плечевой кости пластиной.
Консервативная терапия:
- Режим палатный, стол №15;
- Sol. Tramadoli 5% - 2,0 ml в/м 3 раза в день
- Sol. Dimedroli – 1% - 1.0 в/м в 22.00
В настоящее время больной продолжает лечение.
Срок иммобилизации – 2-2,5 месяца, контрольный снимок - через 2 месяца.
На момент окончания курации состояние больного удовлетворительное.
Прогноз для жизни и трудоспособности благоприятный.
После прекращения иммобилизации больному рекомендовано:
1. ЛФК;
2. магнитотерапия в области травмы;
3. избегать чрезмерных нагрузок на правую руку;
4. наблюдение у травматолога по месту жительства.
XXII. Заключение.
Механизм травмы у данного больного – прямой. Травма была получена при механическом ударе. Первая медицинская помощь была оказана на профессиональном уровне, что благоприятно скажется на выздоровлении больного. Данному больному проведено консервативное лечение – закрытая одномоментная репозиция отломков с последующим наложением гипсовой лонгеты на протяжении от верхней трети плеча до кончиков пальцев кисти. Работу врачей-травматологов ВОКБ также можно считать профессиональной. Если больным будут выполняться все рекомендации врача – прогноз благоприятный. Функция повреждённой конечности должна восстановится полностью.
XXIII. Литература:
- Никольский М.А. Схема написания истории болезни по травматологии и ортопедии студентами 5-го курса лечебного факультета., Витебск, 1985. С. 3-11.
- Юмашев Г.С., Горшков С.З., Силин Л.Л. Травматология и ортопедия. М.: Медицина, 1979. С. 301-314.
- Юмашев Г.С., Епифанов В.А. Оперативная травматология и реабилитация больных с повреждением опорно-двигательного аппарата. М.: Медицина, 1983. С. 237-247.