Классификация пневмонии
| Внебольничная Пневмония | Нозокомиальная пневмония | Пневмония, связанная с оказанием медицинской помощи |
| I. Типичная (у пациентов с отсутствием нарушений иммунитета): а. бактериальная; б. вирусная; в. грибковая; г. микобактериальная; д. паразитарная. II. У пациентов с выраженными нарушениями иммунитета: а. синдром приобретенного иммунодефицита (СПИД); б. прочие заболевания/ патологические состояния. III. Аспирационная пневмония/абсцесс легкого. | I. Собственно нозокомиальная пневмония. II.Вентилятор-ассоциированная пневмония. III. Нозокомиальная пневмония у пациентов с выраженными нарушениями иммунитета: а. у реципиентов донорских органов; б. у пациентов, получающих цитостатическую терапию. | I. Пневмония у обитателей домов престарелых. II. Прочие категории пациентов: а. антибактериальная терапия в предшествующие 3 мес; б. госпитализация (по любому поводу) в течение ≥ 2 суток в предшествующие 90 дней; в. пребывание в других учреждениях длительного ухода; г. хронический диализ в течение ≥ 30 суток; д. обработка раневой поверхности в домашних условиях; е. иммунодефицитные состояния/заболевания. |
Этиология пневмонии:
· Streptococcuspneumoniae (пневмококк) – 30-50% случаев заболевания.
· Атипичные микроорганизмы (от 8 до 30% случаев ВП):
− Chlamydophila pneumonia, Mycoplasma pneumonia, Legionella pneumophila.
− Реже: Haemophilus influenza, Staphylococcusaureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии.
− в очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, или при наличии бронхоэктазов).
· Нередко при ВП выявляется смешанная или ко-инфекция.
· Среди других возбудителей ВП упоминаются респираторные вирусы (вирусы гриппа А и B, парагриппа, аденовирус, респираторный синцитиальный вирус), хотя чаще они рассматриваются как ведущий фактор риска воспаления легких, являясь «проводником» для бактериальной инфекции.
· Некоторые микроорганизмы не вызывают бронхолегочного воспаления: Streptococcusviridans, Staphylococcusepidermidis и другие стафилококки, Enterococcusspp., Neisseriaspp., Candidaspp. Выделение их из мокроты свидетельствует о контаминации материала флорой верхних дыхательных путей, а не об этиологической значимости этих микробов.
Факторы риска (в старшей возрастной группе):
· курение и хронический бронхит
· хронические болезни лёгких
· эндокринные заболевания
· сердечная недостаточность
· иммунодефицитные состояния
· хирургические операции грудной клетки и брюшной полости
· длительное пребывание в горизонтальном положении
· алкоголизм
· наркомания
Также можно добавить к этому списку анатомические аномалии лёгкого и хронические заболевания (сахарный диабет, цирроз печени, сердечная недостаточность, хроническая почечная недостаточность), которые также увеличивают риск развития пневмонии. Опасны в этом отношении даже такие, на первый взгляд, незначительные явления как переутомление или переохлаждение. Предрасполагающими к заболеванию факторами, также понижающими сопротивляемость организма, могут быть недостаточное питание и тяжелые психические переживания.
Клиническая картина пневмонии
Для пневмонии характерна комбинация следующих клинических признаков: острое начало с лихорадкой от 38,0°С и выше, озноб, потеря аппетита, кашель, одышка при отсутствии бронхообструктивного синдрома.
Физикальные симптомы пневмонии, такие как укорочение перкуторного звука, бронхиальное дыхание, бронхофония и локальные мелкопузырчатые хрипы, выявляются у 40–80 % больных.
Осложнения пневмонии:
· плевральный выпот (неосложненный и осложненный);
· эмпиема плевры;
· деструкция/абсцедирование легочной ткани;
· острый респираторный дистресс-синдром;
· острая дыхательная недостаточность (определяемая по клиническим данным, сатурации и газам артериальной крови): I, II, III степени
Критерии тяжести пневмонии:
· Легкое течение ВП – невыраженные симптомы интоксикации, температура тела субфебрильная, отсутствуют дыхательная недостаточность и нарушения гемодинамики, легочная инфильтрация в пределах 1 сегмента, лейкоциты 9,0-10,0 х 109/л, нет сопутствующих заболеваний.
· Средняя степень тяжести ВП: умеренно выраженные симптомы интоксикации, повышение температуры тела до 38°С, легочный инфильтрат в пределах 1-2 сегментов, ЧД до 22/мин, ЧСС до 100 уд/мин, осложнения отсутствуют.
· Тяжелое течение ВП: выраженные симптомы интоксикации, температура тела <35,5°С или >38°С; дыхательная недостаточность II-III ст (SaO2 < 92% (по данным пульсоксиметрии), РаО2 < 60 мм рт.ст. и/или РаСО2 > 50 мм рт.ст. при дыхании комнатным воздухом), нарушения гемодинамики (АД<90/60 мм рт. ст, ЧСС>100 уд/мин), инфекционно-токсический шок, лейкопения ˂4,0х109/л или лейкоцитоз 20,0х109/л; инфильтрация более чем в одной доле; наличие полости (полостей) распада; плевральный выпот, быстрое прогрессирование процесса (увеличение зоны инфильтрации на 50% и более за 48 час наблюдения), абсцедирование, мочевина >7,0 ммоль/л, ДВС-синдром, сепсис, недостаточность других органов и систем, нарушения сознания, обострение сопутствующих и/или фоновых заболеваний.
Немедикаментозное лечение:
· для уменьшения интоксикационного синдрома и облегчения выделения мокроты - поддержание адекватного водного баланса (достаточный прием жидкости);
· прекращение курения;
· устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха).
Медикаментозное лечение
| Клинический «сценарий» | Препараты первого ряда | Препараты второго ряда/альтернативные |
| Больные без сопутствующих заболеваний, не принимавшие в последние 3 месяца АБП, или возраст <60 лет | Амоксициллин внутрь 0,5 г 3 р/с или 1,0 г 2 р/с | Макролиды внутрь: Спирамицин 3млн 2 р/с Азитромицин 250-500 мг 1 р/с Кларитромицин 500 мг 2 р/с Джозамицин 500 мг 3 р/с |
| Больные с высоким риском инфицирования антибиотикорезистентными штаммами, сопутствующими заболеваниями или возраст ≥60 лет | Амоксициллин внутрь 1,0 г 3 р/с или Амоксициллин/клавуланат вн 0,625 г 3 р/с или 1,0 г 2 р/с или (Амоксициллин/ сульбактам вн 0,5 г 3 р/с или 1,0 г 2 р/с) Макролиды внутрь: Спирамицин 3млн 2 р/с Азитромицин 250-500 мг 1 р/с Кларитромицин 500 мг 2 р/с Джозамицин 500 мг 3 р/с | Цефалоспорин III ген (внутрь, в/м*) Цефиксим вн 400 мг 1 р/с Цефтриаксон 1,0 1 р/с в/м или Респираторный фторхинолон (внутрь) Левофлоксацин 500-750 мг 1 р/с Моксифлоксацин 400 мг/с 1 р/с |
| *В случае невозможности приема препарата внутрь или при отсутствии возможности госпитализации пациента и проведения лечения на дому |
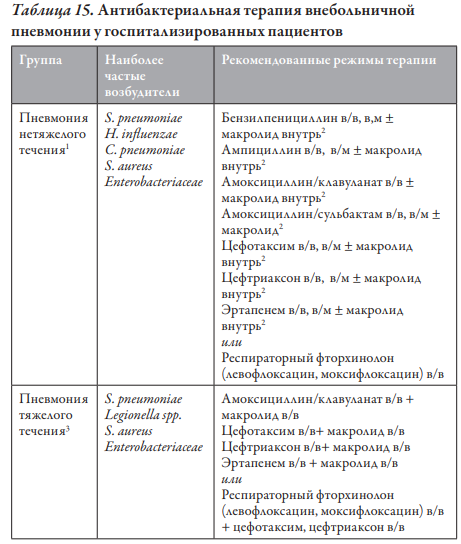
S. pneumoniae: Препаратами выбора для лечения пневмококковой ВП являются β-лактамы — аминопенициллины (амоксициллин — внутрь, ампициллин), в том числе ингибиторозащищенные (амоксициллин/клавуланат и др.), а также цефалоспорины II–III поколения (цефуроксим, цефотаксим, цефтриаксон).
H. influenzae: Препаратами выбора для лечения ВП, вызванной H. influenzae, являются аминопенициллины (амоксициллин — внутрь) и АБП, активные в отношении штаммов, продуцирующих β-лактамазы (амоксициллин/клавуланат, амоксициллин/сульбактам, цефалоспорины II–III поколения), карбапенемы. M. pneumoniae, C. pneumoniae Наибольшей природной активностью в отношении атипичных возбудителей обладают макролиды. Тетрациклины (доксициклин) и респираторные фторхинолоны имеют возрастные ограничения и могут использоваться лишь у подростков.
S. aureus: Препаратом выбора при стафилококковых пневмониях, вызванных MSSA, является оксациллин, альтернативой могут быть амоксициллин/клавуланат, амоксициллин/сульбактам, цефалоспорины I поколения, линкозамиды. В случае выявления MRSA рекомендуется использование ванкомицина или линезолида (детям старше 5 лет), причем последнему отдают предпочтение вследствие особенностей его легочной фармакокинетики.