По типу:
1. Типичные.
2. Атипичные (экстратонзиллярные):
-ожоговая;
-раневая;
-послеродовая;
-послеоперационная.
По тяжести:
1. Легкая форма.
2. Среднетяжелая форма.
3. Тяжелая форма:
-токсическая;
-септическая;
-токсико-катаральная.
Критерии тяжести:
-выраженность синдрома интоксикации;
-выраженность местных изменений.
По течению:
1. Гладкое.
2. Негладкое:
-с осложнениями;
-с наслоением вторичной инфекции;
-с обострением хронических заболеваний.
Клинические проявления
Основными клиническими проявлениями скарлатины являются:
-острое начало;
-повышение температуры тела до высоких цифр;
-симптомы интоксикации;
-боль в горле (острый тонзиллит);
-наличие регионарного лимфаденита;
-появление к концу 1-го или на 2-й день сыпи.
Инкубационный период при скарлатине составляет 2-7 дней, чаще 2-4 дня. Заболевание начинается остро, с симптомов интоксикации, лихорадки и острого тонзиллита с регионарным лимфаденитом. Ребенок жалуется на боль в горле при глотании, головную боль, бывает однократная рвота. Острый тонзиллит характеризуется отграниченной гиперемией небных миндалин, дужек, иногда сопровождается мелкоклеточной энантемой на мягком небе. Изменения миндалин чаще носят катаральный характер, но могут быть лакунарными или фолликулярными. Некротическое поражение миндалин в настоящее время встречается редко и относится к осложнениям. Характерна реакция верхней группы передних шейных лимфоузлов в виде умеренного уплотнения и чувствительности при пальпации.
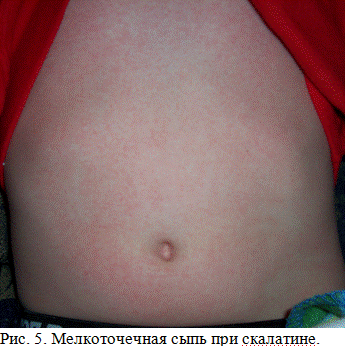
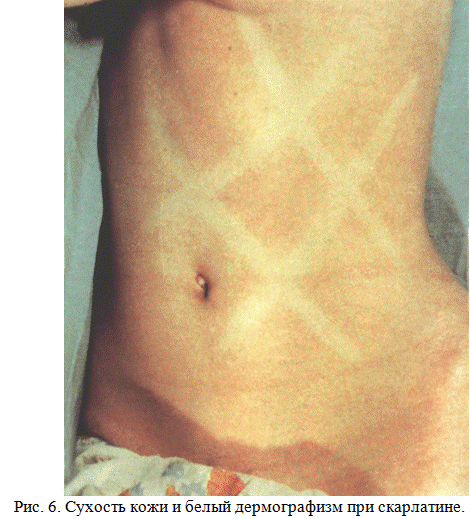
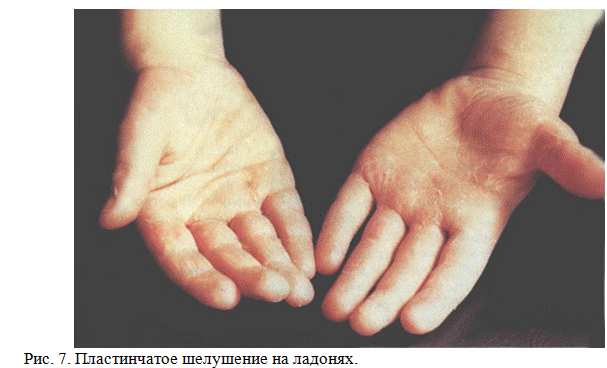
Сыпь при скарлатине появляется в первые 2 дня болезни на лице, туловище, конечностях. По характеру сыпь мелкоточечная, розовая, расположена на гиперемированном фоне кожи. На лице сыпь располагается на щеках, но носогубный треугольник свободен от сыпи. Характерен внешний вид больного: глаза блестящие, лицо яркое, слегка отечное, пылающие щеки резко контрастируют с бледным носогубным треугольником (треугольник Филатова). В естественных складках кожи, на боковых поверхностях туловища сыпь более насыщена, особенно внизу живота, на сгибательной поверхности конечностей, в подмышечных впадинах, локтевых сгибах и паховой области, где часто бывают темно-красные полосы в результате концентрации сыпи и геморрагического пропитывания (симптом Пастиа), характерен белый дермографизм. После исчезновения сыпи наблюдается мелкое отрубевидное шелушение в местах угасания сыпи на туловище и конечностях и пластинчатое шелушение на стопах и ладонях (рис. 5,6,7).
|
|
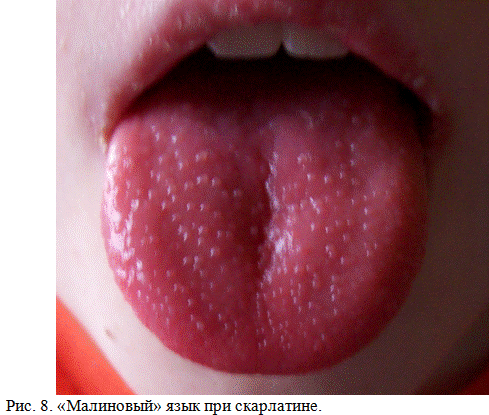
Характерны изменения языка: в 1-й день болезни он густо обложен беловатым налетом, на 2-й день начинает очищаться скончика и краев на одну треть, на 3-й день — на две трети, к 4-му дню язык остается обложенным только у корня. К 5-му дню язык очищается полностью, приобретая вид яркого «малинового», или «сосочкового- за счет гипертрофии сосочков и слущивания эпителия» (рис.8). Этот симптом сохраняется 1-2 недели.
Гематологические изменения: лейкоцитоз, нейтрофилез с палочкоядерным сдвигом, увеличенная СОЭ.
Галерея
Осложнения
Специфические осложнения скарлатины подразделятся на септические и аллергические. К септическим относятся: ангина (в ранние сроки – некротическая, в поздние – любого характера); лимфаденит (в ранние сроки – гнойный, в поздние – любого характера); отит; мастоидит; сепсис и др. Аллергические осложнения развиваются на 2-4-й неделе заболевания в видесиновита, миокардита, гломерулонефрита, ревматизма. Неспецифические осложнения обусловлены другими этиологическими факторами (стафилококком, пневмококком и др.). По срокам возникновения подразделяют на ранние (на 1-й неделе заболевания) и поздние (на 2-й неделе и позднее). Ранние осложнения чаще бывают токсическими и септическими, поздние – преимущественно аллергическими.
|
|
Диагностика
Диагностика скарлатины осуществляется на основании клинико-эпидемиологических данных. Лабораторное подтверждение диагноза осуществляется бактериологическим методом, позволяющим обнаружить гемолитический стрептококк в любом очаге поражения, но требующим 5-6 дней для получения результата. Экспресс-метод, основанный на РКА (реакция ко-агглютинации), позволяет выявить гемолитический стрептококк в материале из любого очага в течение 30 минут.
Лечение
Лечение больных скарлатиной комплексное, этиопатогенетическое; проводится как в стационаре, так и в домашних условиях. Госпитализацию осуществляют по клиническим (тяжелые и среднетяжелые форма), возрастным (дети в возрасте до 3 лет) и эпидемиологическим (больные из закрытых коллективов, проживающие в общежитиях, коммунальных квартирах и др.) показаниям.
Режим – постельный в течение всего острого периода болезни. Диета должна соответствовать возрасту ребенка и содержать необходимые пищевые ингредиенты. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Наиболее эффективным и безопасным является применение антибиотиков группы пенициллина, курс лечения – 7-14 дней. При невозможности пенициллинотерапии используют антибиотики: макролиды, цефалоспорины Iпоколения в возрастной дозировке. При тяжелых токсических формах скарлатины проводят дезинтоксикационную терапию – орально или внутривенно капельно. Десенсибилизирущие средства назначают только при наличии показаний – детям с аллергической сыпью, аллергодерматозами в стадии обострения. Целесообразно использование местных антисептиков (Стрепсилс и другие). Лечение осложнений скарлатины проводят по общим правилам с использованием антибиотиков, активных в отношении стрептококков, а при необходимости – антибиотиков широкого спектра действия.
|
|
Прогноз. При гладком течении благоприятный. Летальных исходов на современном этапе не отмечают. Возможны тяжёлые инфекционно-аллергические осложнения с неблагоприятными, инвалидизирующими исходами (гломерулонефрит, ревматизм).
Правила выписки пациентов. Выписка пациентов из стационара осуществляется после клинического выздоровления, но не ранее чем через 10 дней от начала заболевания. Дети, посещающие детские дошкольные учреждения и первые 2 класса школы, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления. Дети из закрытых детских учреждений (дома ребенка, детские дома, санатории, школы-интернаты) подлежат дополнительной 12 дневной изоляции после выписки из стационара. Допускается х изоляция в том же детском учреждении при наличии для нее условий.
Диспансеризация реконвалесцентов проводится в течение одного месяца после выписки из стационара. Через 7-10 дней проводятся клиническое обследование и контрольные анализы мочи и крови, по показаниям – ЭКГ. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. В зависимости от характера выявленной патологии, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).