Клиническое обследование включает осмотр ортопеда, невролога, педиатра или терапевта и при необходимости – узких специалистов.
Рентгенографическое обследование: обзорные и функциональные рентгенограммы грудного и поясничного отделов позвоночника, рентгенография черепа и шейного отдела позвоночника (по показаниям), ЯМР-исследование содержимого позвоночного канала, при наиболее тяжелых деформациях – спиральная компьютерная томография, тракционная проба (осмотр невропатолога и фасная спондилография в положении виса с полным весом тела).
Лабораторные исследования: общие анализы крови и мочи, биохимическое исследование крови, свертывающая система, группа крови и Rh-фактор, ЭКГ, ЭЭГ и ЭМГ (по показаниям), функция внешнего дыхания.
Все больные подвергаются обследованию на компьютерном топографе.
Двухэтапное оперативное вмешательство ( в полном объеме выполняется при наличии ригидной основной дуги искривления или высоком риске прогрессирования торсионного компонента деформации в послеоперационном периоде)
Наркоз - эндотрахеальный.
Положение больного - на спине с приподнятым правым краем туловища. При наличии сколиотического компонента деформации более 30° целесообразно осуществлять доступ со стороны выпуклости деформации.
Линейным разрезом по ходу ребра, соответствующего позвонку, расположенному на 1-2 уровня краниальнее вершины деформации, послойно рассекаются кожа, подкожная клетчатка, фасция, плоские мышцы грудной стенки, наружный листок надкостницы намеченного ребра. Ребро выделяется поднадкостнично и резецируется в пределах раны, то есть, от паравертебральной до передней аксиллярной линии. Рассекаются глубокий листок надкостницы и костальная плевра. Края раны разводятся ранорасширителем. Полость плевры тщательно ревизуется на предмет выявления спаечного процесса или иных патологических изменений. Широким крючком правый купол диафрагмы отводится дистально. Легкое коллабируется с помощью салфетки, смоченной фурацилином, и отводится к корню. Большая часть грудного отдела позвоночника становится доступной для обзора и манипуляций. Несколько отступя вправо от средней линии, рассекается над телами позвонков медиастинальная плевра. При необходимости манипулировать на межпозвонковых дисках Th12-L1 и L1-L2 разрез продолжается на диафрагму с рассечением ее мышечных волокон. Края медиастинальной плевры тупферами смещаются вправо и влево.
|
|
В подавляющем большинстве случаев при удалении межпозвонковых дисков не возникает необходимости в лигировании сегментарных сосудов. В тех случаях, когда это необходимо (например, при аномальном типе их расположения и ветвления), выделение, лигирование и пересечение сегментарных артерий и вен может производиться на требуемом количестве уровней (до 10-12), так как многолетняя практика клиники вертебрологии Новосибирского НИИТО показывает безвредность этой манипуляции. Следует лишь следить за тем, чтобы лигирование сосудов происходило по возможности дальше от межпозвонковых отверстий, во избежание повреждения встречающихся здесь иногда коллатеральных ветвей, участвующих в кровоснабжении спинного мозга.
Диски на нужном протяжении (5-8 уровней) рассекаются и иссекаются до задних отделов фиброзного кольца с помощью дискотома, костных ложек и кусачек (рис. 8). При этом необходимо установить широкий элеватор на уровне межпозвонкового пространства слева, чтобы защитить грудную аорту и верхнюю полую вену. Удаляется гиалиновый хрящ и замыкательные пластики тел смежных позвонков до кровоточащей спонгиозы. Обычно на этом этапе операции появляется отчетливая подвижность между позвонками.
|
|
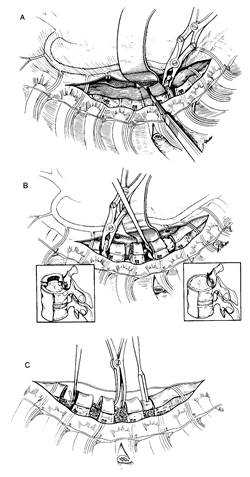 Рис. 8. Техника вентрального спондилодеза:
Рис. 8. Техника вентрального спондилодеза:
A - пересечение передней продольной связки; B - иссечение межпозвонковых дисков; C -укладка аутокости в межпозвонковые дефекты.
В образовавшиеся дефекты укладывается костная "крошка" из резецированного ребра, что обычно несколько уменьшает кровотечение из спонгиозной кости. При средних габаритах пациента ребро достаточно массивно, чтобы выполнить спондилодез на планируемом протяжении. Если же аутокости не хватает, можно воспользоваться деминерализованным костным матриксом или получить необходимое количество трансплантатов из гребня крыла подвздошной кости. Поверх аутокости в каждое межпозвонковое пространство укладывается гемостатическая губка, и медиастинальная плевра ушивается редкими швами. Коллабированное легкое расправляется, плевральная полость дренируется трубчатым дренажом на 24-48 часов. Рана грудной стенки послойно ушивается. Больного укладывают в положение на животе с разгруженной передней брюшной стенкой.
Второй этап (выполняется как основной при отсутствии необходимости в вентральной операции).
|
|
Линейный разрез по ходу линии остистых отростков от Th3 до L2 позвонков. Послойно рассекаются кожа, подкожная клетчатка, поверхностная фасция. Электрокаутером грудопоясничная фасция отсекается от верхушек остистых отростков с обеих сторон. Тщательно скелетируются боковые поверхности остистых отростков, полудужки, суставные отростки и поперечные отростки вплоть до их вершин. Необходимо с максимальной педантичностью удалить все мягкие ткани с тем, чтобы создать оптимальные условия для последующего формирования костного блока. Производится маркировочная рентгенография. В соответствии с предоперационным планированием начинается установка крючьев, начиная с каудального отдела будущей зоны блока. На нужном уровне иссекаются надостная и межостистая связки, а также желтая связка, для чего используются кусачки Керрисона. Перед заведением кусачек Керрисона под желтую связку желательно с помощью тонкого нейрохирургического шпателя убедиться в отсутствии эпидурального спаечного процесса. В верхне-поясничном отделе обычно используются широкие ламинарные крюки. В случае, если позвоночный канал недостаточно широк и язычки правого и левого крюков, расположенных на одном уровне, близко соприкасаются, что грозит сдавлением дурального мешка, можно резецировать суставные отростки и, тем самым, расширить междужковый дефект, или использовать крюки с узкими язычками. Можно также очень экономно резецировать край полудужки, если это необходимо для оптимальной подгонки крюка. Механические свойства костной структуры пострадают при этом незначительно.
В средне- и верхне-грудном отделах формируются педикулярно-поперечные захваты. Для установки педикулярного крюка необходимо предварительно резецировать нижний суставный отростков соответствующего позвонка (Рис. 9). Сечение узким тонким долотом (очень осторожно, чтобы не повредить верхний суставной отросток нижележащего позвонка) проводится по двум взаимно перпендикулярным линиям. Первая проходит параллельно
плоскости остистого отростка, отступя на 7 мм от его основания, а вторая - под углом 90о к ней, отступя на 4 мм каудально от нижнего края поперечного отростка. Предварительно тщательно иссекается капсула дугоотростчатого сустава. После удаления фрагмента нижнего суставного отростка становится хорошо видна суставная поверхность верхнего суставного отростка нижележащего позвонка. С нее тщательно удаляется хрящевая ткань. С помощью специального инструмента проверяются объем и размеры сустава, затем другим инструментом проверяется будущее положение педикулярного крюка. Крюк фиксируется специальным захватом, в просвет которого вводится толкатель. Слегка нажимая крюком на суставную поверхность верхнего отростка нижележащего позвонка, хирург вводит крюк в полость сустава во фронтальной плоскости до ощущения упора, которое возникает, когда крюк прочно "садится верхом" на корень дужки. Естественно, что при этом язычок крюка ориентирован краниально. Для формирования педикулярно-поперечного захвата необходимо установить крюк, ориентированный каудально, на поперечный отросток того же самого или вышележащего позвонка. Выбор определяется величиной позвонка, так как между педикулярным и поперечным крюками после контракции должно оставаться небольшое пространство.
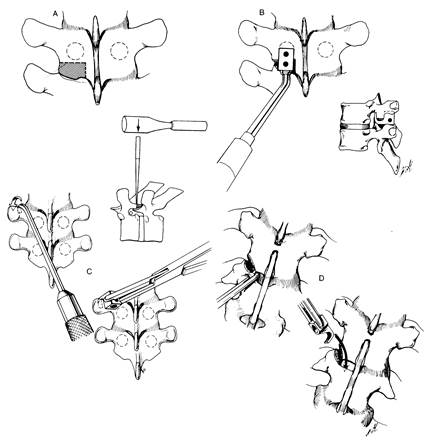 Рис. 9. Установка педикулярного и поперечного крюков.
Рис. 9. Установка педикулярного и поперечного крюков.
После установки всех крюков в соответствии с планом начинается установка стержней. Оба стержня должны быть предварительно изогнуты в соответствии с нормальным сагиттальным контуром грудного и переходного грудопоясничного отделов позвоночника. Стержни поочередно и последовательно вводятся в прорези тел крюков и фиксируются специальными гайками. Затем каждый крюк дополнительно плотно "усаживается" на место. С этой целью рядом с крюком к стержню временно фиксируется так называемое С-образное кольцо, играющее роль точки опоры. Ослабляется гайка соответствующего крюка. Специальным инструментом (дистрактор или контрактор - в зависимости от ориентации крюка и положения С-образного кольца) с опорой на крюк и кольцо крюк "усаживаются" как можно более плотно на предназначенную ему костную структуру. После "усадки" всех крюков манипуляцию необходимо повторять, иногда несколько раз. Это связано с тем, что при "усадке" любого из крюков фиксация всех остальных крюков, ориентированных в противоположном направлении, несколько ослабевает и должна быть восстановлена. Стержни соединяются между собой двумя поперечными тяговыми устройствами (DTT - device for transverse traction) в области краниального и каудального концов. Формируется жесткая рамочная структура. На каудальном DTT желательно развитие дистрагирующего усилия, чтобы уменьшить возможность контакта между язычками крюков и дуральным мешком. В области же краниального конца рамы, наоборот, предпочтительнее сближение стержней, чтобы предотвратить латеральное смещение педикулярного крюка. При необходимости третий DTT устанавливается в середине имплантированной системы.
На любом уровне крюки могут быть заменены транспедикулярными шурупами, если, по мнению оперирующего хирурга, в данном случае это предпочтительнее.
На протяжении зоны будущего костного блока с суставных отростков удаляется хрящевой слой. Производится тщательная декортикация полудужек, суставных и поперечных отростков. Остистые отростки резецируются до основания. Образуется широкое кровоточащее костное ложе. В него укладывается мелкая костная "крошка", полученная при декортикации и резекции остистых отростков. Если этого количества аутокости недостаточно, из небольшого разреза обнажается поднадкостнично дорсальная часть гребня подвздошной кости. Резецируется наружная замыкательная пластинка подвздошной кости на участке 5x5 см. Желобоватым долотом удаляется необходимое количество спонгиозной кости, не повреждая при этом внутреннюю кортикальную пластинку. Раны ушиваются послойно с оставлением под мышцами трубчатых дренажей, подключенных к вакуумной системе. Дренажи удаляются обычно через 48 часов. Антибиотики вводятся внутривенно перед операцией и перед ушиванием раны. Контрольная рентгенография.