Мышцы глазного яблока, musculi bulbi, представленышестью поперечно-полосатыми мышцами,из которых четыре прямые и 



 две косые. Прямые мышцы: верхняя, т. rectus superior-нижняя, т. rectus inferior; медиальная, т. rectus medialis; латеральная, m. rectus lateralis. Прямые и верхняя косая мышцы, m- obliquus superior, начинаются от общего сухожильного кольца, annulus tendineus communis. Кольцо расположено ' в области зрительного канала и прилежащей части верхней глазничной щели, окружает зрительный нерв и срастается с его оболочкой. Мышцы прикрепляются к склере впереди экватора на расстоянии 7—8 мм от роговицы. Линия прикрепления верхней и нижней мышц идет косо, поэтому при сокращении этих мышц глазное яблоко смещается не только вверх и вниз, но и кнутри. Медиальные и латеральные прямые мышцы при своем сокращении поворачивают глазное яблоко (зрачок) соответственно внутрь и кнаружи. Верхняя косая мышца прилежит к верхней части медиальной стенки глазницы. Начавшись от общего сухожильного кольца, она идет вперед и медиально и у надглазничного края переходит в тонкое сухожилие, которое перекидывается через соединительнотканный блок и продолжается вниз назад и латерально. Прикрепляется мышца к склере на верхнелатеральной части глазного яблока позади экватора.
две косые. Прямые мышцы: верхняя, т. rectus superior-нижняя, т. rectus inferior; медиальная, т. rectus medialis; латеральная, m. rectus lateralis. Прямые и верхняя косая мышцы, m- obliquus superior, начинаются от общего сухожильного кольца, annulus tendineus communis. Кольцо расположено ' в области зрительного канала и прилежащей части верхней глазничной щели, окружает зрительный нерв и срастается с его оболочкой. Мышцы прикрепляются к склере впереди экватора на расстоянии 7—8 мм от роговицы. Линия прикрепления верхней и нижней мышц идет косо, поэтому при сокращении этих мышц глазное яблоко смещается не только вверх и вниз, но и кнутри. Медиальные и латеральные прямые мышцы при своем сокращении поворачивают глазное яблоко (зрачок) соответственно внутрь и кнаружи. Верхняя косая мышца прилежит к верхней части медиальной стенки глазницы. Начавшись от общего сухожильного кольца, она идет вперед и медиально и у надглазничного края переходит в тонкое сухожилие, которое перекидывается через соединительнотканный блок и продолжается вниз назад и латерально. Прикрепляется мышца к склере на верхнелатеральной части глазного яблока позади экватора.
Нижняя косая мышца, m. obliquus inferior, берет начало от нижнемедиальной части глазницы, проходит под нижней прямой мышцей и прикрепляется к заднелатеральному отделу склеры позади экватора. Поворачивает глазное яблоко вверх и латерально (кнаружи).
Глазное яблоко и вспомогательные органы глаза расположены в глазнице. Стенки глазницы покрыты надкостницей, perior-bita, которая срастается с твердой мозговой оболочкой в области верхней глазничной щели и зрительного канала. Задний отдел глазного яблока покрыт пластинкой — влагалищем глазного яблока, vagina bulbi, которое соединяется с фасцией мышц глазного яблока и оболочкой зрительного нерва. На остальном протяжении оно отделено от склеры эписклеральным пространством и связано с ней отдельными перемычками. Позади влагалища глазного яблока расположено жировое тело глазницы, corpus adiposum orbitae.
Веки, верхнее и нижнее, palpebrae superior et inferior, — подвижные пластины, которые при смыкании закрывают глазное яблоко и предохраняют его от повреждений. Основу век составляет плотная волокнистая ткань, называемая не совсем правильно хрящом, tarsus, который составляет 2/з высоты века. Хрящи век соединены фасцией с надкостницей по всему краю глазницы. Снаружи (спереди) веко покрыто тонкой кожей, изнутри (сзади)—соединительной оболочкой век — конъюнктивой век. Под кожей находятся волокна круговой мышцы глаза (pars palpebralis), которая опускает верхнее веко. Вверхнем веке проходит мышца, поднимающая верхнее веко. Нижнее веко опускается под действием собственной тяжести.
 Рис. 4. Слезный аппарат глаза.
Рис. 4. Слезный аппарат глаза.
 1 — слезная железа; 2 — слезное озеро; 3 — слезный каналец (верхний); 4 — слезный каналец (нижний); 5 — слезный мешок; 6 — носослезный проток; 7 — нижняя носовая раковина.
1 — слезная железа; 2 — слезное озеро; 3 — слезный каналец (верхний); 4 — слезный каналец (нижний); 5 — слезный мешок; 6 — носослезный проток; 7 — нижняя носовая раковина.
Края век ограничивают глазную щель, rima palpebrarutn латеральный угол которой острый; медиальный угол расширен, носит название слезного озера, tacus lacrimalis, и имеет возвышение — слезный сосочек, papilla lacrimalis. На свободном крае век
вблизи сосочка находятся отверстия слезных канальцев. В углах глазной щели расположены латеральная и медиальная связки век, ligamenta palpebrale later ale et mediale. В области свободного края век находятся ресницы, cilia. Вблизи ресниц
открываются выводные протоки сальных и видоизмененных потовых желез, заложенных в хряще век. Конъюнктива век, tunica conjunctiva palpebrarum, начинается от края век, покрывает их и переходит на глазное яблоко; здесь она называется конъюнктивой глазного яблока, tunica conjunctiva bulbi. При переходе конъюнктивы с век на глазное яблоко образуются верхний и нижний своды конъюнктивы. Верхний свод имеет глубину 10мм, а нижний — 8мм. Конъюнктива век и глазного яблока образует конъюнктивальный мешок.
Конъюнктива век плотно сращена с подлежащим хрящом. Конъюнктива сводов и глазного яблока соединена с подлежащими тканями рыхло, что обеспечивает ее относительную подвижность.
Слезный аппарат, apparatus lacrimalis, представлен слезной железой и слезовыводящими путями: слезными канальцами, слезным мешком и носослезным протоком (рис. 4). Слезная железа, glandula lacrimalis, вверху прилежит к ямке 

 слезной железы лобной кости, внизу достигает конъюнктивы верхнего свода; 10—12 выводных протоков железы открываются в латеральной части верхнего свода конъюнктивы. Слеза скапливается в медиальном углу глаза — в слезном озере (самое низкое место конъюнктивального мешка), откуда всасывается в систему канальцев, отводящих ее в полость носа.
слезной железы лобной кости, внизу достигает конъюнктивы верхнего свода; 10—12 выводных протоков железы открываются в латеральной части верхнего свода конъюнктивы. Слеза скапливается в медиальном углу глаза — в слезном озере (самое низкое место конъюнктивального мешка), откуда всасывается в систему канальцев, отводящих ее в полость носа.
ОРГАН ОБОНЯНИЯ
Орган обоняния (organurn olfactorium) располагается в обонятельной области слизистой оболочки носа, которая у взрослого человека занимает 250 — 500 мм2. Верхняя носовая раковина и лежащая на этом же уровне зона носовой перегородки покрыты многорядным столбчатым обонятельным эпителием высотой около 600 мкм, лежащим на базальной мембране. Благодаря накоплению в некоторых клетках пигмента эпителий имеет желтоватый цвет. Эпителий представлен тремя видами клеток: обонятельными нейросенсорными, которые расположены среди поддерживающих эпителиоцитов, а также базальными клетками, которые делятся (рис. 5). Поддерживающие клетки лежат на базальной мембране между нейросенсорными, разделяя их. Это высокие призматические клетки с суженной базальной частью. Они имеют на своей апикальной поверхности множество коротких тонких микроворсинок и обладают признаками секреторных клеток.
| Ряс. 5. Схема ультрамикроскопического строения обонятельного эпителия (по В. Г. Елисееву и др.,1970): 1 - микроворсинки, 2 — пузырьки, 3 — обонятельная булава, 4 — замыкательная пластинка (десмосома), 5 — тело обонятельной нейросенсорной клетки, 6 — поддерживающая клетка, 7 — эндоплазматическая сеть, 8 — базальная мембрана, 9 — аксоны обонятельных нейросенсорных клеток, образующие обонятельные нити |
 Мелкие базальные клетки лежат глубже, на базальной мембране, окружают пучки аксонов обонятельных нейросенсорных клеток. Различают две разновидности базальных клеток. Одни из них — полигональные — постоянно находятся в базальном слое. Клетки второй разновидности окружают основания нейросенсорных клеток. По-видимому, они являются стволовыми. Их особенно много в раннем детском возрасте. Часто наблюдается митотическое деление этих клеток.
Мелкие базальные клетки лежат глубже, на базальной мембране, окружают пучки аксонов обонятельных нейросенсорных клеток. Различают две разновидности базальных клеток. Одни из них — полигональные — постоянно находятся в базальном слое. Клетки второй разновидности окружают основания нейросенсорных клеток. По-видимому, они являются стволовыми. Их особенно много в раннем детском возрасте. Часто наблюдается митотическое деление этих клеток.
Обонятельные нейросенсорные клетки представляют собой видоизменные биполярные нейроны, имеющие два отростка: длинные центральные (аксоны) и короткие периферические (дендриты). Назальная часть клетки, суживаясь, переходит в длинный узкий центральный отросток диаметром около 0,1 мкм, содержащий нейрофибриллы и митохондрии, который прободает базальную мембрану и, соединяясь с аксонами других обонятельных клеток, формирует безмиелиновые обонятельные нервы. Тонкий дендрит направляется к поверхности эпителия, где заканчивается утолщением — дендритической луковицей (обонятельная булава), от боковых поверхностей которой отходят по 10—15 неподвижных обонятельных ресничек. Каждая ресничка содержит 9 пар периферических и 2 центральные микротрубочки, отходящие от базальных телец. Периферическая часть каждой реснички утоньшена и содержит 2—3 единичные микротрубочки. Реснички расположены параллельно поверхности эпителия и погружены в слизь, покрывающую эпителиальный пласт. Дендрит и его луковица содержат большое количество митохондрий, микротрубочек и нейрофиламентов. Дендриты соединены с поддерживающими клетками комплексами межклеточных контактов.
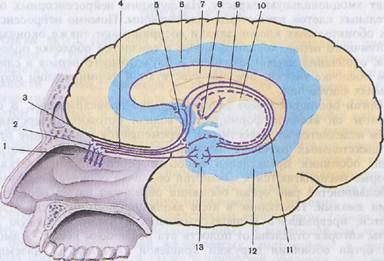
Рис. 6. Проводящий путь органа обоняния:
1 — верхняя носовая раковина, 2 — обонятельные нервы (I пара), 3 — обонятельная луковица, 4 — обонятельный тракт, 5 — подмозолистое поле, 6 — поясная извилина, 7 — мозолистое тело, 8 — сосцевидное тело, 9 — свод, 10 — задний таламус, 11 — зубчатая извилина, 12 — парагиппокампальная извилина (извилина гиппокампа), 13 — крючок
В соединительнотканной собственной пластинке слизистой оболочки залегают концевые отделы смешанных белково-слизистых обонятельных (боуменовых) желез, выделяющих секрет, богатый мукополисахаридами.
Человек способен различать огромное количество запахов — до 5 — 6 тыс. Обоняние человека обладает высокой чувствительностью. Молекулы пахучих веществ, предварительно растворяясь в секрете обонятельных желез, взаимодействуют с рецепторными белками плазмалеммы ресничек нейросенсорных обонятельных клеток, что вызывает нервный импульс, который по обонятельным нервам передается к обонятельным луковицам головного мозга, где залегают II нейроны — митральные клетки (рис. 6). При этом около 1 тыс. аксонов нейросенсорных клеток заканчиваются на первичных дендритах одного митрального нейрона обонятельной луковицы, образуя обонятельные клубочки. Аксоны этих клеток (II нейрона) образуют обонятельный тракт и направляются в обонятельный треугольник, а затем в составе промежуточной и медиальной обонятельных полосок вступают в переднее продырявленное вещество, в подмозолистое поле и диагональную полоску (Брока).
В составе латеральной полоски отростки митральных клеток следуют в парагиппокампалъную извилину и в крючок, в котором находится корковый центр обоняния. Обонятельный анализатор связан с лимбической системой, поэтому обонятельные ощущения носят эмоциональную
окраску. На функцию нейросенсорных обонятельных клеток влияют половые гормоны. Помимо нейросенсорных обонятельных клеток запахи воспринимают также окончания тройничного нерва, локализованные в слизистой оболочке полости носа, окончания языкоглоточного и блуждающего нервов в слизистой оболочке глотки. Все они участвуют в формировании обонятельных ощущений.
Орган обоняния в онтогенезе человека закладывается в эмбриональной нервной пластинке, на границе с эктодермой. Периферическая часть будущего обонятельного органа отделена от зачатка центральной нервной системы и имеет вид парных обонятельных ямок. Затем периферический обонятельный орган вторично связывается с центральными частями анализатора при помощи обонятельного нерва (нитей). Клетки обонятельной ямки дифференцируются в нейроглиальные, опорные и обонятельные.
У новорожденного ребенка обонятельная область слизистой оболочки лишена пигмента, поэтому она имеет розоватый цвет, пигмент липофусцин появляется в клетках на 6-м году жизни. К моменту рождения обонятельные нейросенсорные клетки и обонятельные нервы развиты достаточно.
ОБЩИЙ ПОКРОВ ТЕЛА (INTEGUMENTUM COMMUNE)
Кожа, cutis, образует общий покров тела человека. В ней заложены чувствительные нервные окончания (рецепторы) и производные кожи — потовые, сальные, молочные железы, волосы и ногти.
Кожа выполняет многообразные функции: защитную, терморегуляционную, дыхательную, обменную. Железы кожи вырабатывают пот, кожное сало. С потом у человека в течение суток в обычных условиях через кожу выделяется около 500 мл воды, солей, конечных продуктов азотистого обмена. Кожа активно участвует в обмене витаминов. Особенно важен синтез витамина D под влиянием ультрафиолетовых лучей. Кожа является одним из важнейших депо крови. В ней депонируется до 1л крови. Площадь кожного покрова взрослого человека достигает 1,5 — 2м2. Эта поверхность является обширным рецепторным полем тактильной, болевой, температурной кожной чувствительности.
Кожа состоит из эпидермиса, который развивается из эктодермы, и дермы, образующейся из дерматозов (мезодермальное происхождение) (рис. 7). Эпидермис — это многослойный плоский ороговевающий эпителий, толщина которого (0,03 — 1,5мм) зависит от выполняемой функции (рис. 8). Так, на участках, подвергающихся постоянному механическому давлению (ладони, подошвы), его толщина больше, чем на груди, животе, бедре, плече, предплечье, шее. Эпидермис расположен на базальной мембране. Непосредственно на ней лежит базальный слой, образованный мелкими призматическими клетками, базальные части которых образуют множество отростков, инвагинирующих базальную мембрану.
Базальные клетки (базальные эпидермоциты) прикреплены к базальной мембране с помощью полудесмосом. В углубления базальной мембраны внедряются тонкие ретикулярные и коллагеновые волоконца подлежащей соединительной ткани. В цитоплазме апикальной части многих базальных эпидермоцитов присутствуют поглощенные клеткой зерна меланина.
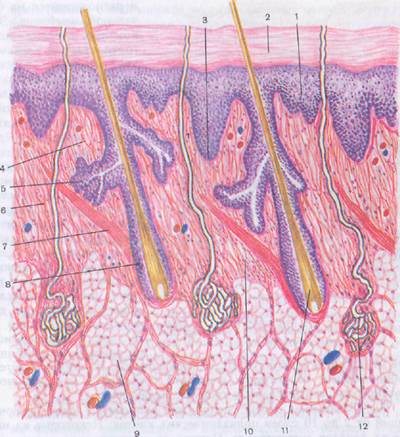 Рис. 7. Строение кожи:
Рис. 7. Строение кожи:
1 — эпидермис, 2 — роговой слой, 3 — базальный слой, 4 — сосочковый слой,.5 — сальная железа, 6 — соединительнотканные волокна (коллагеновые, эластические и ретикулярные) и клетки, 7 — пучки миоцитов, 8 — волосяная луковица, 9 — дольки жировой ткани, 10 —
сетчатый слой, 11 — корень волоса, 12– потовая железа.
Тонофиламенты,также имеющиеся в этих клетках, являются ранними предшественниками кератина, синтезируемого рибосомами. Крупное ядро овальной или неправильной формы богато хроматином. Клетки соединены друг с другом и с клетками шиповатого слоя десмосомами. Между клетками имеются широкие извилистые межклеточные щели. Часть базальных клеток является стволовыми, что подтверждается наличием в них фигур митоза. Дочерние клетки дифференцируются и перемещаются в вышележащие слои.
Среди базальных клеток имеются пигментные эпителиоциты (меланоциты), богатые зернами пигмента меланина, от содержания которого зависит цвет кожи. Меланин защищает
кожу от ультрафиолетовых лучей. Меланоциты, происходящие из ганглиозной пластинки, в эмбриональный период мигрируют в эпидермис и располагаются на базальной мембране. Это крупные, светлые, многоотростчатые клетки с круглым ядром, хорошо развитыми органеллами и большим числом меланосом, являющихся предшественницами гранул меланина. Зрелые гранулы меланина овальной формы, окруженные мембраной, проникают в отростки меланоцитов. Длинные отростки меланоцитов внедряются между клетками базального слоя эпидермиса. Меланоциты пролиферируют в течение всей жизни человека. Количество их достигает 1200—1500 в 1 мм2 эпидермиса. В эпидермисе альбиносов меланоциты присутствуют, однако в связи с генетически детерминированным отсутствием фермента тирозиназы образующиеся меланосомы не созревают в гранулы меланина.
Над базальным слоем расположен шиповатый слой, включающий от 2 до 10 слоев полиэдрических клеток. Некоторые из них также делятся митотически. Однако их митотическая активность ниже, чем у клеток базального слоя. В цитоплазме имеются мелкие сферические или овальные тельца — кератиносомы. Множество отростков соединяются между собой с помощью десмосом. Клетки базального слоя и расположенные в глубине клетки шиповатого слоя функционально объединены в ростковый слой благодаря их способности к митотическому делению и дальнейшей дифференцировке в клетки других слоев.
Выше расположен зернистый слой, состоящий из нескольких слоев уплощенных чешуйчатых эпителиоцитов, содержащих крупные зерна кератогиалина, обладающих сильным лучепреломлением, которые по мере продвижения клеток в верхние слои эпидермиса превращаются в кератин. Кератогиалин состоит из белков, полисахаридов и липидов.
Над зернистым слоем лежит блестящий слой, который характерен только для толстой кожи, лишенной волос. Он образован 3 — 4 слоями плоских клеток, лишенных ядер, богатых белком — элеидином, хорошо преломляющим свет. Элеидин образуется из кератогиалина и белков тонофибрилл. Поверхностный роговой слойпредставляет собой множество слоев роговых чешуек, содержащих белок кератин и пузырьки воздуха. Этот слой водонепроницаемый, отличается плотностью, упругостью и, что особенно важно, через него не проникают микроорганизмы. Особая структура рогового слоя обеспечивает выполнение им указанных функций. Кератин в роговых чешуйках образует плотноупакованные кератиновые филаменты толщиной 7 — 9 нм, погруженные в электронно-плотное вещество, которое, по-видимому, происходит из гранул кератогиалина. Роговые чешуйки постоянно слущиваются и заменяются новыми, которые подходят к поверхности из глубжележащих слоев клеток. Эти клетки в процессе миграции на поверхность постепенно ороговевают. Полная смена клеток в эпидермисе человека происходит в течение 30 — 90 дней.
Эпидермис состоит из пролиферативных единиц, или колонок, которые включают все слои эпидермиса. В основании колонки на базальной мембране лежат 10—12 базальных клеток, одна из которых — центральная базальная клетка — является стволовой. После ее деления одна дочерняя клетка, сохраняющая свою связь с базальной мембраной, остается стволовой, другая дифференцируется в колонке (А. Хэм, Д. Кормак, 1983). Периферическая дочерняя клетка, не связанная с базальной мембраной, переходит в вышележащий слой шиповатых клеток. Продвижение клеток по колонке вверх сопровождается их дифференцировкой и синтезом различных видов кератина. Роговые чешуйки расположены в виде гексагональных колонок, соединенных между собой зубчатыми швами. Период жизни клетки эпидермиса на разных участках колеблется в пределах от 14 до 28 дней.
Дерма, или собственно кожа, толщиной 0,5—5 мм образована соединительной тканью. Толщина дермы варьирует у одного и того же человека, наибольшая – на плечах, спине, бедрах, ягодицах, наименьшая — на груди, мошонке. В ней различают сосочковый и сетчатый слои, которые переходят один в другой без резкой границы.
Сосочковый слой находится под базальной мембраной эпидермиса. Он образован рыхлой волокнистой неоформленной соединительной тканью, которая формирует конические сосочки, внедряющиеся в эпидермис и как бы прогибающие его базальную мембрану. Будучи богато снабженным кровеносными сосудами, сосочковый слой осуществляет питание эпидермиса, который лишен сосудов. В сосочках располагаются нервные окончания. Благодаря наличию сосочков на поверхности кожи видны гребешки, разделенные бороздками кожи. Гребешки, соответствующие возвышениям сосочков дермы, и бороздки между ними формируют, особенно на ладонях и стопах, строго индивидуальный сложный рисунок кожной поверхности, сохраняющийся в течение всей жизни человека и нарушающейся при некоторых наследственных заболеваниях (хромосомных аномалиях). Строение кожного рельефа широко используется в медицине для изучения наследственности человека и идентификации личности в криминалистике. Изучение деталей рельефа кожи (папиллярных линий и узоров) получило название дерматоглифики (от греч. glypho — вырезаю, гравирую). В сосочковом слое имеются миоциты, связанные с волосяными луковицами. В дерме лица, мошонки, соска молочной железы, тыльной поверхности конечностей имеются самостоятельные пучки миоцитов, не связанные с луковицами волос. При их сокращении возникает хорошо известная картина — «гусиная кожа».
Под сосочковым слоем находится сетчатый слой, который состоит из плотной неоформленной соединительной ткани, содержащей крупные пучки коллагеновых волокон, расположенных под углом друг к другу, образуя сеть. Одни пучки лежат параллельно кожной поверхности, другие проходят косо. Ячейки этой сети узкопетлистые в дерме тех областей, которые при движениях растягиваются (например, над суставами, на лице). На стопе, локтях, концевых фалангах пальцев, подвергающихся постоянному давлению, ячейки сети широкопетлистые. Пучки коллагеновых волокон сетчатого слоя проходят в подкожную основу (клетчатку), содержащую жировую ткань. Этот слой играет важную роль в терморегуляции и является жировым депо организма. Наибольшего развития жировая ткань достигает в области ягодиц и подошв, где выполняет механическую функцию. На веках, мошонке жировой слой отсутствует. Жировой слой больше развит у женщин
Волосы (рШ) являются производными эпидермиса. Почти вся кожа покрыта волосами. Исключение составляют ладони, подошвы, переходная часть губ, головка полового члена и малых половых губ. Наибольшее число волос обычно бывает на голове. Характер оволосения зависит от пола, возраста и относится к вторичным половым признакам. В период полового созревания начинается усиленный рост волос в подмышечных впадинах, на лобке; у мужчин — на лице, конечностях, груди, животе. Различают три типа волос: длинные покрывают голову, лобок и подмышечные впадины; щетинистые располагаются на бровях, ресницах, в преддверии полости носа и наружном слуховом проходе; пушковые — на остальных поверхностях тела.
Волос имеет выступающий над поверхностью кожи стержень и корень, лежащий в толще кожи (рис. 9). Длина стержня колеблется от 1—2 мм до 1,5м, а толщина — от 0,005 до 0,6мм. Корень волоса находится в волосяном мешке (фолликуле), образованном эпителиальным (корневым) влагалищем и соединительнотканной сумкой волоса. К сумке прикрепляется мышца - подниматель волоса. Лишь волосы, расположенные на подбородке и в области лобка, лишены этой мышцы. В сумку открывается сальная железа. Сокращаясь, мышца поднимает волос, сдавливает сальную железу, благодаря чему выделяется ее секрет. Наружное корневое влагалище кнаружи продолжается в эпидермис. В области сосочка волоса оно истончается, в нем остается лишь ростковый слой, окружающий сосочек. Внутреннее корневое влагалище, расположенное между волосом и наружным корневым влагалищем, образовано эпителиальными клетками, которые окружают корень волоса наподобие муфты.
Корень волоса переходит в расширенную волосяную луковицу, в которую впячивается соединительнотканный сосочек волоса, богатый кровеносными капиллярами, питающими луковицу. Над сосочком расположен матрикс, который представляет собой ростковую часть волоса. Между эпителиоцитами матрикса залегают меланоциты, синтезирующие пигмент
меланин. Как и в клетках эпидермиса, зерна меланина выделяются отростками меланоцитов, захватываются эпителиальными клетками, в которых по мере их ороговения меланин входит в состав кератина, тем самым, окрашивая волос.
Стержень волоса состоит из мозгового и коркового вещества, которое преобладает. Корковое вещество (кора волоса) образовано плоскими роговыми чешуйками, заполненными в основном кератином. Кроме того, в них содержатся зерна пигмента и пузырьки воздуха. Клетки мозгового вещества лежат друг на друге, они богаты трихогиалином, который превращается в кератин, а также содержат пузырьки воздуха и зерна пигмента. С возрастом количество пузырьков воздуха увеличивается, а синтез пигмента постепенно прекращается, волосы седеют. Корковое вещество снаружи покрыто кутикулой, образованной плоскими кутикулярными клетками. Волосы сменяются в сроки от 2—3 месяцев до 2—3 лет.
Ноготь (unguis). Подобно волосам, ногти также являются производными эпидермиса. Ноготь представляет собой роговую пластинку, лежащую на соединительнотканном ногтевом ложе, ограниченную у основания и с боков ногтевыми валиками. Ноготь впячивается в щели, расположенные между ложем и валиками. В задней ногтевой щели залегает корень ногтя, тело лежит на ногтевом ложе, а свободный край выступает за его пределы. Ноготь растет за счет деления клеток росткового слоя ногтя - эпителия ногтевого ложа в области корня. Делящиеся клетки, подобно эпителиоцитам эпидермиса, продвигаясь вперед, ороговевают.
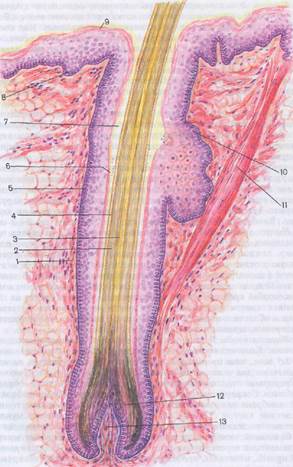 Рис. 9. Схема строения волоса (по В. Г. Елисееву и др., 1970):
Рис. 9. Схема строения волоса (по В. Г. Елисееву и др., 1970):
1 — волосяная сумка, 2 — кора волоса, 3 — мозговое вещество волоса, 4 — кутикула, 5 - наружное корневое влагалище, 6 — два слоя внутреннего корневого влагалища, 7 волосяная воронка, 8 — базальный (ростковый) слой эпидермиса, 9 — роговой слой эпидермиса, 10 — сальная железа, II — мышца-подниматель волоса, 12 — луковица волоса, 13 — сосочек волоса
Железы кожи, К ним относятся потовые, сальные и молочные железы. Количество потовых желез (gldndula sudorifera) около 2—2,5 млн., они представляют собой простые трубчатые железы. Различают два типа потовых желез: мерокриновые и апокриновые. Секреторные отделы мерокриновых желез закручиваются, образуя клубочки. Секреторные отделы сформированы лежащими на базальной мембране экзокриноцитами, среди которых различают темные и светлые клетки. Темные экзокриноциты вырабатывают мукоид. Светлые выделяют воду и ионы. Кнаружи от экзокриноцитов на базальной мембране спирально располагаются богатые микрофиламентами веретенообразные миоэпителиоциты. Длинный выводной проток, извиваясь, прободает кожу и открывается на поверхности в потовой поре.
Апокриновые потовые железы развиваются лишь в период полового созревания в коже лба, лобка, больших половых губ, окружности заднего прохода, подмышечных ямок. Их секрет содержит больше белковых веществ, которые при разложении обладают специфическим запахом. Секреторные отделы у апокриновых желез крупнее, чем у мерокриновых. Они представляют собой извитые, иногда разветвленные трубочки, образованные одним слоем кубических или цилиндрических эпителиоцитов, апикальные части которых выбухают в просвет. В отличие от мерокриновых желез в апокриновых обнаружены только темные клетки. Экзокриноциты окружены веретеновидными миоэпителиоцитами, которые лежат на базальной мембране. Потовые протоки прободают кожу и открываются на поверхности эпидермиса вблизи волосяных фолликулов. Секреция апокриновых желез связана с функцией половых. Она возрастает при половом возбуждении, во время менструации, беременности. При испарении пота теплоотдача увеличивается, что является одним из важных механизмов терморегуляции. Потовые железы иннервируются парасимпатическими волокнами.
Сальные железы (glandula sebacea) — простые альвеолярные, располагаются на границе между сосочковым и сетчатым слоями дермы. Сальные железы отсутствуют лишь на ладонях и подошвах, наибольшее количество их на голове, лбу, щеках, подбородке. Общая масса выделяемого железами за сутки кожного сала может достигать 20г. Железа состоит из альвеолярного секреторного отдела диаметром 0,2—2,0 мм и короткого выводного протока, который открывается в волосяной мешочек (сальная железа волоса). В участках кожи, лишенных волос (головка полового члена, переходная часть губы), протоки открываются на поверхность кожи (свободная сальная железа).
Секреторные отделы образованы малодифференцированными себоцитами в состоянии жирового перерождения. Малодифференцированные клетки, располагающиеся непосредственно на базальной мембране, делятся митотически и, постепенно обогащаясь каплями жира, передвигаются в сторону выводного протока. Себоциты богаты элементами гладкого эндоплазматического ретикулума и липидными каплями. Постепенно ядра становятся пикнотическими, связи между клетками нарушаются, мембраны эндоплазматического ретикулума, плазмалемма и митохондрии разрушаются. Клетки, насыщенные
жиром, гибнут, образуя кожное сало, которое, будучи бактерицидным, не только смазывает волосы и эпидермис, но и в известной мере предохраняет его от микробов. В период полового созревания у мальчиков функция сальных желез активируется, что связано с влиянием мужских половых гормонов.
Молочная (грудная) железа (mamma) является измененной потовой железой. Она расположена на передней поверхности большой грудной мышцы. У девственниц ее масса составляет примерно 150—200 г, у кормящей женщины — 300—400 г. У мужчин железа недоразвита. На передней поверхности железы в центре находится гиперпигментированный сосок, окруженный пигментированным околососковым кружком. На поверхности соска открываются 10—15 точечных отверстий — млечных пор. В коже соска и околососкового кружка множество миоцитов, при сокращении которых сосок напрягается (становится упругим). На неровной коже кружка видны бугорки, на поверхности которых открываются протоки альвеолярных потовых желез околососкового кружка (железы Монтгомери), рядом с которыми располагаются сальные железы.
У взрослой женщины железа состоит из 15—20 долей, между которыми располагается жировая и рыхлая волокнистая соединительная ткань. Доли делятся междольковыми перегородками на дольки. Система протоков начинается с мелких внутридольковых, которые вливаются в междольковые. Последние, сливаясь, образуют 15—20 млечных протоков, которые направляются радиально к соску и открываются на его поверхности. Не доходя до соска, каждый проток расширяется, образуя млечный синус, которым отводится роль небольших резервуаров для молока.
Начальные отделы железы некормящей женщины представляют собой лишь слепые млечные альвеолярные протоки, выстланные однорядным кубическим эпителием, лежащим на базальной мембране. Местами между эпителиоцитами и базальной мембраной расположены миоэпителиоциты. Млечные протоки выстланы многослойным эпителием, состоящим из кубических и призматических клеток, которые вблизи соска сменяются многослойным плоским эпителием. У беременной женщины железа пролиферирует. На концах внутридольковых млечных протоков растут новые ветви, на некоторых формируются альвеолы, находящиеся в спавшемся состоянии. Альвеолы образованы одним слоем цилиндрических клеток, лежащих на базальной мембране. Перед родами клетки секретируют молозиво, образуемая ими жидкость растягивает альвеолы, в результате чего железа продолжает набухать. Этот процесс продолжается и в первые 1—2 дня после родов. Молозиво — это богатая белком беловатая жидкость с небольшим содержанием жира. Оно содержит молозивные тельца, которые представляют собой макрофагоциты, заполненные липидными каплями.
В период кормления альвеолы молочных желез продуцируют молоко. Альвеолы образованы кубическими клетками — лактоцитами, лежащими на базальной мембране. Лактоциты богаты
элементами гранулярного эндоплазматического ретикулума и комплекса Гольджи. От мешочков комплекса Гольджи отщепляются мембранные пузырьки, содержащие белковые частицы. Эти пузырьки движутся к поверхности клетки, сливаются с плазмалеммой, после чего их содержимое выделяется в просвет альвеолы (секреция белка осуществляется по мерокриновому типу) и входит в состав молока. Липидные капли выделяются по апокриновому типу. Лактоциты окружены корзинчатыми миоэпителиоцита-ми, расположенными на базальной мембране. Их сокращение приводит к выдавливанию молока в протоки. Секреция молока стимулируется лактотропным гормоном гипофиза. После окончания периода кормления ребенка постепенно происходит обратное развитие молочной железы, лишь сохраняются некоторые альвеолы.
Молочная железа девочки начинает развиваться по время полового созревания под влиянием эстрогенов. После наступления беременности под влиянием эстрогенов, прогестерона, пролактина и плацентарного лактогена начинается развитие альвеол молочной железы. Концентрация пролактина в плазме беременной женщины резко возрастает до 300 мкг/л, у небеременной - 2—15 мкг/л. Главную роль играет пролактин, который стимулирует образование альвеол, рост желез и секрецию молока. Окситоцин вызывает сокращение звездчатых миоэпителиоцитов, оплетающих лактоциты, в результате чего выделяется молоко. При сосании возбуждаются рецепторы соска и околососкового поля, нервный импульс достигает нейросекреторных клеток супраоптического ядра гипоталамуса, которые усиливают синтез и секрецию окситоцина. Таким образом, в выделении молока участвуют нервный и гуморальный компоненты. Возможно, раздражение рецепторов при сосании тормозит секрецию ингибирующего фактора пролактина, что усиливает секрецию пролактина.
Молочные железы закладываются у зародыша длиной около 10 см в виде двух продольных уплотненных эпидермальных молочных линий, проходящих вдоль всего туловища. От них в глубь мезенхимы врастают эпителиальные тяжи, которые дают начало железе. У новорожденной девочки секреторные отделы почти не развиты. Лишь имеется недоразвитая система протоков. В препубертатный период быстро растет жировая ткань, к моменту половой зрелости железа становится округлой, но увеличение ее происходит в основном за счет жировой ткани. Обратное развитие железы и замещение ее жировой тканью наблюдается в климактерический период.
ПРЕДДВЕРНО-УЛИТКОВЫЙ ОРГАН
Преддверно-улитковый орган, organum vestibulocochleare, или орган слуха и равновесия, состоит из наружного, среднего и внутреннего уха. Они составляют периферический отдел слухового (звукового) и статокинетического анализаторов. В функциональном отношении наружное и среднее ухо — это звукоулавливающие и звукопроводящие отделы. Внутреннее ухо—-улитковый лабиринт — содержит рецепторный аппарат, воспринимающий звуковые раздражения. В вестибулярном лабиринте внутреннего уха находятся рецепторы органа равновесия, обеспечивающие поддержание равновесия и ориентировку тела в пространстве.