При истинной пузырчатке в результате процесса акантолиза повреждается ногтевое ложе, особенно матрица, что приводит к деформации ногтевой пластинки вплоть до ее полного отделения от ногтевого ложа. Она может иметь поперечную (следы обострения процесса) исчерченность, продольные борозды, точечные углубления, расщепление со свободного края и др.
При собственно неакантолитической пузырчатке (буллезный пемфигоид Левера) ногтевые пластинки поражаются редко. Характерны их изменения в виде поперечных канавок при распространенных формах заболевания, когда пузыри локализуются на концевых фалангах пальцев кистей.
Герпетиформный дерматит Дюринга. Ногти при этом заболевании вовлекаются в процесс очень редко. Могут наблюдаться шелушение поверхности ногтевого валика, истончение, ломкость ногтевых пластинок. Вследствие приступообразного течения основного процесса в ряде случаев образуются поперечные канавки.
При врожденномбуллезном эпидермолизе изменения ногтей могут быть очень значительными вплоть до анонихии. Особенно выражены процессы деформации при дистрофической форме дерматоза.
При энтеропатическом акродерматите паронихии и онихии наблюдаются довольно часто. Пузырьки могут появляться на ногтевых валиках. На ногтевых пластинках обнаруживают точечные вдавления, продольные борозды и гребешки.
При хроническом акродерматите Аллопо ногтевой орган поражается часто, особенно при нагноительной форме. Пузырьки и фликтены появляются на коже тыльной поверхности ногтевых фаланг, подушечках пальцев. Ногти пораженных пальцев мутнеют, могут искривляться, на их поверхности часто наблюдаются вдавления. При выраженной нагноительной форме ногти часто отторгаются от ногтевого ложа, а в процесс вовлекаются и ногти пальцев стоп.
Проявления красного плоского лишая на ногтевой пластинке, ногтевом ложе и всей ногтевой фаланге разнообразны. Наиболее характерно чередование продольных желобков и гребешков на поверхности ногтя. В глубине желобков обнаруживают тонкие продольные трещины. Ногтевая пластинка истончается, дно канавок вследствие загрязнения приобретает темную окраску. Дистальный край ногтей часто расслаивается, мелкие частицы ногтя отпадают, образуя дефекты. У некоторых больных возникает одна медиально расположенная канавка, начинающаяся у свободного края ногтя и напоминающая каналеформную дистрофию. Изредка наблюдаются поражения задних ногтевых валиков (покраснение, отечность, инфильтрация, пузырьки, эрозии, трещины). У одних больных исчезает ногтевая кожица, что часто наблюдается при кандидозе ногтевых валиков и ногтей, у других же при сильно выраженных воспалительных явлениях она срастается с остатками ногтевой пластинки в проксимальной ее части, образуя кожистый лоскут - птеригиум. У небольшой части больных красным плоским лишаем обнаруживают подногтевые папулы, имеющие красно-фиолетовый оттенок. При красном плоском лишае поражаются ногтевые пластинки пальцев кистей, реже стоп.
Дифференциальная диагностика. Поражение ногтей при красном плоском лишае следует отличать от псориаза, экземы, болезни Девержи, фолликулярного дискератоза Дарье, поражений, обусловленных грибами и бактериями. Если диагноз красного плоского лишая ногтей (редко ногтевых валиков) при наличии его проявлений на коже или слизистых оболочках установить сравнительно легко, то при изолированном их поражении диагностика затруднена. В пользу красного плоского лишая свидетельствуют следующие особенности клинической картины: продольная ребристость ногтя - сочетание гребешков с канавками, наличие продольных трещин, онихошизис (расщепление ногтевой пластинки со свободного края), уменьшение ногтевых пластинок в проксимально-дистальном направлении за счет потери вещества ногтя вследствие его расщепления и ломкости. В результате загрязнения канавок и трещин ноготь нередко приобретает темно-бурую, часто черную окраску. Степень выраженности дистрофических изменений находится в прямой зависимости от глубины поражения матрицы ногтя. У некоторых больных ногти поражаются по типу онихолизиса, когда ногтевая пластинка отторгается от ногтевого ложа начиная со свободного края, т. е. возникает анонихия. Может образоваться птеригиум ногтя. Важное значение в диагностике имеют результаты гистологических исследований ногтевого ложа пораженных ногтей при условии хорошего владения врачом техникой биопсии. В пользу красного плоского лишая свидетельствуют также гиперкератоз и гранулез ногтевого ложа, базальноклеточная дегенерация с непостоянным наличием меланина.
Ввиду некоторого сходства пораженных ногтей при красном плоском лишае и онихомикозах желательно провести микроскопическое и культуральное исследование. Изредка встречаются комбинированные поражения, когда дерматофиты и другая грибковая флора «наслаивается» на измененную основным процессом ногтевую пластинку.
Изменения ногтей при псориазе могут обнаруживаться задолго до появления псориатических бляшек на гладкой коже или волосистой части головы. Иногда поражение ногтей может быть единственным проявлением заболевания.
Характер изменений ногтевых пластинок при псориазе зависит от степени вовлечения в процесс матрицы, выраженность их варьирует в широких пределах. Ни одно из проявлений поражения ногтя не является строго специфическим для псориаза. Вместе с тем ряд признаков позволяет с большой долей вероятности установить правильный диагноз.
Для первичного псориаза ногтей наиболее характерны:
- точечные углубления на поверхности ногтей. Вначале они возникают в проксимальной части ногтевой пластинки, могут быть единичными и множественными, сгруппированными или располагаться рядами;
- эритематозо-пятнистые и папулезные формы, когда сквозь толщу ногтя просвечивают мелкие и более крупные геморрагические пятна, постепенно приобретающие желтоватый оттенок, и желтоватого цвета узелки;
- псориатический онихолизис, при котором в дистальной части ногтевого ложа часто обнаруживают просвечивающую через ногтевую пластинку узкую красновато-розовую полоску;
- сухость, утолщение, ломкость, появление выпуклостей (горбинки и гребешки), подногтевой гиперкератоз.
- лейконихия в виде дымчатых линий, заметных только после нанесения на поверхность пораженных ногтей капли кедрового масла;
При вторичном псориазе ногтей, когда имеются проявления псориаза на коже, поражения ногтей заключаются в изменениях формы ногтевой пластинки, её цвета, образовании глубоких поперечных борозд, чешуек, частичном или (реже) полном онихолизисе и др. На ногтевых валиках, можно обнаружить псориатические папулы. Достаточно характерны пластинчатое шелушение, гнойное отделяемое из-под заднего ногтевого валика.
При экземе ногтевые пластинки в процесс вовлекаются довольно часто, если экзематозный процесс локализуется на кистях и стопах. Обычно ногти поражаются с проксимального края. Ноготь становится тусклым, шероховатым, слегка шелушится, ногтевая пластинка может изменять свою форму, расслаиваться. На ее поверхности образуются поперечные борозды, беспорядочно расположенные мелкие точечные вдавления, напоминающие таковые при псориазе, но менее глубокие и обильные. Часто ногти утолщаются вследствие развития подногтевого гиперкератоза. Поражение самой ногтевой пластинки и ногтевого ложа в значительной степени зависит от степени поражения ногтевого валика и матрицы. Ее изменения тем разнообразнее и значительнее, чем интенсивнее поражение кожи ногтевой фаланги и, особенно, заднего ногтевого валика. В редких случаях при особенно тяжелом течении экзематозного процесса может наблюдаться полное отторжение ногтевой пластинки от ногтевого ложа. Часто вследствие выраженных воспалительных явлений исчезает ногтевая кожица (эпонихиум).
Поражение ногтей при гонорее. При попадании гонококка в кожу гематогенным путем могут возникнуть дистрофические изменения ногтевых пластинок в виде их утолщения вследствие подногтевого гиперкератоза. Они могут приподниматься над ногтевым ложем, иметь поперечные полосы и подвергаться частичному или полному онихолизису. Поражение ногтей обычно сочетается с кератодермией.
Дифференциальная диагностика облегчается при наличии других проявлений гонореи (хронический уретрит, везикулит, простатит), обнаружении возбудителя в мазках из отделяемого уретры (часто после комбинированных провокаций).
Поражение ногтей при лепре. Клинические проявления лепры ногтевых валиков и ногтей многообразны; это гипертрофические или атрофические процессы. Ногти на пальцах стоп изменяются чаще, чем на кистях. Первичные поражения возникают при локализации лепром на ногтевом ложе, что может приводить к истончению ногтей, образованию на их поверхности продольных гребешков и канавок, изменению цвета и др. Как вторичное проявление поражений нервной системы микобактериями лепры следует рассматривать развитие при лепре дистрофических процессов ногтей, изменение их формы, развитие онихогрифоза, повышенной ломкости и т. д.
Дифференциальная диагностика проводится на основании результатов тщательного дерматологического и неврологического обследования больного (обнаружение утолщенных нервных стволов, потеря чувствительности участков кожи). Очень важное значение для установления диагноза имеют результаты лабораторных исследований (обнаружение бацилл Ганзена, гистологическое исследование). Изменения ногтей, напоминающие лепрозные, могут быть обнаружены также при сирингомиелии и других заболеваниях центральной нервной системы.
Поражение ногтей при сифилисе. Сифилитическая паронихия и онихия возникают как в первичном периоде сифилиса (на месте внедрения бледной трепонемы), так и в более поздних его периодах, уже при генерализации сифилитической инфекции.
Первичная сифилома чаще локализуется в мягких тканях вокруг ногтя, обычно II и III пальцев кисти. В процесс вовлекаются боковые и задний ногтевые валики. Шанкр может быть как эрозивным, язвенным, так и в виде приподнятого грибовидного образования с твердым инфильтратом в основании и сочными разрастаниями на поверхности. Изменения ногтевой пластинки наступают позже и в основном зависят от степени выраженности паронихии. Она может иметь поперечные борозды различной глубины, быть бугристой и даже отторгаться от ногтевого ложа. Субъективные ощущения могут быть значительно выражены. Увеличиваются и приобретают характерную плотность кубитальные и подкрыльцовые лимфатическое узлы.
Во вторичном периоде сифилиса ногти поражаются редко. Эти поражения могут проявляться в виде изолированных или сливных папул на ногтевом ложе и матрице. Папулы можно обнаружить и на коже ногтевой фаланги, в том числе заднего и боковых ногтевых валиков. Они обычно имеют красновато-синюшний оттенок. Иногда возникает легкое (в виде воротничка Биетта) шелушение. На месте бывших изменений ногтевого ложа папулезного характера ногтевая пластинка, не теряя прозрачности, истончается, может отделяться от ногтевого ложа. На ее поверхности обнаруживают продольные и поперечные полосы. В поздние сроки проявления вторичных сифилидов у некоторых больных выявляют дистрофические изменения ногтевых пластинок - поперечные и продольные борозды, точечные вдавления, потускнение и др.
В третичном периоде сифилиса могут наблюдаться различные проявления дистрофического характера: наперстковидная истыканность ногтевой пластинки, продольные борозды, подногтевой гиперкератоз, отделение пластинки от ногтевого ложа и др. Очень редко встречаются тяжелые гуммозные поражения, приводящие к значительным деструктивным изменениям ногтей.
При врожденном сифилисе ногти поражаются довольно часто уже в процессе внутриутробного развития плода. В период раннего врожденного сифилиса наряду с другими сифилидами могут наблюдаться явления так называемой язвенной сифилонихии, при которой ногтевая пластинка принимает форму блюдца, ногтевые валики воспалены, поверхность их эрозирована, имеется серозное отделяемое. Ногти могут полностью отторгаться. В этом периоде у некоторых больных может наблюдаться и сухая сифилонихия, когда имеется выраженное шелушение на поверхности ногтевых валиков, ногти атрофичные, ломкие, растрескиваются со свободного края. Различные изменения ногтей (атрофия ногтевых пластинок, онихолизис и др.) наблюдаются и при позднем врожденном сифилисе.
Дифференциальная диагностика. Сифилитические поражения ногтей отличить трудно, особенно если эти поражения носят изолированный характер. В первичном периоде сифилиса, когда первичный аффект, как правило, единичный, диагностика должна основываться на следующих признаках:
- появление длительно не заживающей эрозии или язвы чаще на II и III пальцах «рабочей» кисти;
- появление болезненности (особенно при шанкре-панариции), увеличении кубитальных и подкрыльцовых лимфатических узлов, чаще безболезненных, очень плотных и подвижных; обнаружение бледных трепонем в отделяемом с поверхности эрозии (язвы), что удается чаще при повторных исследованиях после очищения поверхности очага примочками с изотоническим раствором хлорида натрия;
- переход отрицательных серологических реакций на сифилис в положительные по прошествии 3 нед со времени появления первичного эффекта;
- данные анамнеза.
Во вторичном периоде сифилиса могут наблюдаться изолированные папулы ногтевого ложа и явления онихии. Однако чаще можно обнаружить и другие сифилиды на коже пальцев и других участках. Практически их нужно дифференцировать от папул при псориазе и красного плоского лишая. В пользу вторичного свежего сифилиса будут свидетельствовать множественные, не склонные к группировке папулезные и розеолезные высыпания, полиаденит, положительные, как правило, серологические реакции на сифилис. Во вторичном рецидивном периоде сифилиды более скудные, склонны к группировке, у многих больных обнаруживают специфическую лейкодерму, диффузное или очаговое выпадение волос, положительные серологические реакции на сифилис.
Если при раннем врожденном сифилисе обнаружение бледных трепонем в отделяемом с поверхности эрозий на ногтевых валиках и положительные серологические реакции на сифилис облегчают установление правильного диагноза, то это наиболее трудно при третичных сифилидах ногтей. Повторная постановка комплекса серологических реакций на сифилис, тщательное изучение анамнеза, рентгеновское исследование костей пальцев (возможны сифилитические фалангиты), а иногда пробное лечение могут помочь в установлении правильного диагноза. Видимо, особенно при поражениях ногтей, которые не соответствуют более или менее известной клинической картине паронихии или онихии, следует исключить сифилис.
| 
| СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ И КЛИНИЧЕСКОЕ ТЕЧЕНИЕ АНГИИТОВ (ВАСКУЛИТОВ) КОЖИ
Иванов О.Л.
В статье представлена классификация ангиитов и рассмотрены особенности клинического течения различных форм этих заболеваний. Уделено внимание вопросам определения стадии и степени активности процесса, что очень важно для разработки максимально индивидуализированной терапевтической тактики. Кратко перечислены отклонения лабораторных показателей, наблюдающиеся у больных кожными ангиитами. The paper presents a classification of angiitides and outlines the clinical presentation of various types of these diseases. Emphasis is laid on the determination of a stage and the progression of a process, which is very important to elaborate the maximum individualized treatment policy. Laboratory abnormalities observed in patients with skin angiitides are briefly listed. О.Л. Иванов, доктор мед. наук, проф., заведующий кафедрой кожных и венерических болезней Московской медицинской академии им. И.М. Сеченова. Prof. O.L. Ivanov, MD, Head, Department of Skin and Venereal Diseases, I.M. Sechenov Moscow Medical Academy.
Сосудистые поражения кожи относятся к нередким и зачастую довольно тяжелым дерматозам, представляющим до сих пор большую проблему в теоретической и практической дерматологии. Основное место в этой обширной группе дерматозов занимают воспалительные поражения сосудов кожи и подкожной клетчатки - так называемые ангииты, или васкулиты, кожи. Термин "ангиит" (от греч. angion -сосуд) признается в настоящее время этимологически более удачным, чем "васкулит" (от лат. vasculum - сосудик), так как при ангиитах поражаются сосуды различного калибра (от магистральных до капилляров), а не только самые мелкие. По своему содержанию термины "ангиит" и "васкулит" в настоящее время являются синонимами. Ангиитами (васкулитами) кожи называют дерматозы, в клинической и патоморфологической симптоматике которых первоначальным и ведущим звеном является неспецифическое воспаление стенок дермальных и гиподермальных кровеносных сосудов разного калибра. В настоящее время насчитывают до 50 нозологических форм, относящихся к группе ангиитов кожи. Значительная часть этих нозологий имеет между собой большое клиническое и патоморфологическое сходство, нередко граничащее с идентичностью, что следует иметь в виду при изучении литературы и постановке больному того или иного диагноза. К сожалению, до сих пор нет единой общепринятой классификации ангиитов кожи, что объясняется недостаточной изученностью этиологии, патогенеза, клинического течения и ряда других вопросов, связанных с этой сложной группой дерматозов. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных ангиитов, в основу которых обычно берутся клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Приемлемая для практических целей рабочая классификация ангиитов кожи, разработанная в клинике кожных и венерических болезней ММА им. И.М. Сеченова, представлена в таблице.
КЛАССИФИКАЦИЯ АГИИТОВ (ВАСКУЛИТОВ) КОЖИ
Представленная классификация включает наиболее часто встречающиеся формы кожных ангиитов. Помимо редких вариантов,не вошедших в данную классификацию,существуют также переходные и смешанные формы ангиитов кожи,сочетающие признаки двух и болееразновидностей ангиитов.
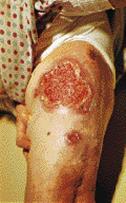
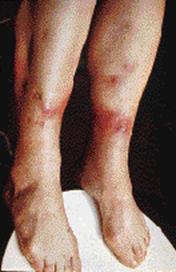
Рис. 3. Ливедо-ангиит.
Клинические проявления кожных ангиитов чрезвычайно многообразны. Однако существует целый ряд общих признаков, объединяющих клинически эту полиморфную группу дерматозов. К ним относятся: воспалительный характер изменений кожи; склонность высыпаний к отеку, кровоизлиянию, некрозу; симметричность поражения; полиморфизм высыпных элементов (обычно эволюционный); первичная или преимущественная локализация на нижних конечностях (в первую очередь на голенях), наличие сопутствующих сосудистых, аллергических, ревматических, аутоиммунных и других системных заболеваний; нередкая связь с предшествующей инфекцией или лекарственной непереносимостью; течение острое или с периодическими обострениями. |
Поиск по сайту: Читайте также: Деталирование сборочного чертежа Когда производственнику особенно важно наличие гибких производственных мощностей? Собственные движения и пространственные скорости звезд |






 а
а
 б
б
 в
в
 г
г
 д
д
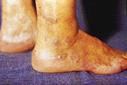 е
е
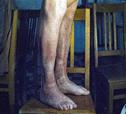 ж
ж
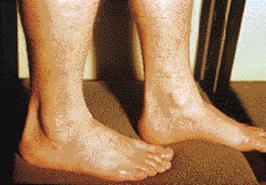 а
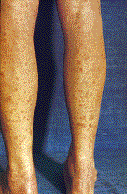
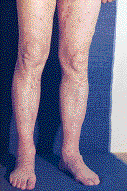
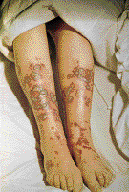
Рис. 2. Хроническая пигментная пурпура. а - петихиальная сыпь; б - экзематоидный тип.
а
Рис. 2. Хроническая пигментная пурпура. а - петихиальная сыпь; б - экзематоидный тип.
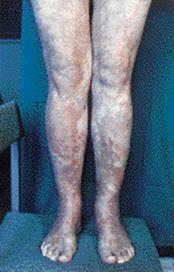 б
б
 а
а
 б
б
 в
в