Глава 16. КРИТИЧЕСКИЕ НАРУШЕНИЯ ЖИЗНЕДЕЯТЕЛЬНОСТИ У ХИРУРГИЧЕСКИХ БОЛЬНЫХ
В работе хирурга нередко возникают ситуации, когда у больного возникает острая декомпенсация деятельности жизненно важных систем — сердца, легких, печени и почек. Эти критические состояния часто приводят к смерти больных, и только их своевременная диагностика и готовность хирурга к оказанию экстренной помощи оставляют некоторые надежды на успех. Характерной особенностью таких состояний является то, что они могут возникать на любом этапе лечения больного, часто совершенно неожиданно для врача.
Клиническое течение заболевания зависит не только от степени поражения органа или системы организма, но и от многих других факторов — возраста, сопутствующих заболеваний, состояния иммунной системы. Стандартизация оценки общего состояния больного, оценка степени тяжести с помощью балльных систем позволяют более точно определять тактику лечения, объем оперативного пособия и прогнозировать исход.
16.1. Шкальная оценка состояния больного
Шкальная система основывается на оценке клинических, физиологических, лабораторных и биохимических параметров, отклонение которых от нормы определяется числом, и значения, относящиеся к одному пациенту, суммируются в общую шкалу. Полученное число отражает точность диагноза или степень тяжести течения болезни.
В России, как и во многих зарубежных странах, шкала APACHE II (Acute Physiology and Chronic Health Evaluation — оценка острого и хронического состояния здоровья) признана «золотым стандартом» и широко используется для оценки качества, организации интенсивного лечения и аргументации выводов у больных с травмами, септическим шоком и перитонитом.
|
|
16.1.1. Система APACHE
Оценка по системе APACHE II состоит из 3 частей (блоков).
I. Экстренная оценка физиологических функций (ЭОФФ) осуществляется с помощью 12 показателей, полученных в первые 24 ч пребывания больного в стационаре. Шкала предусматривает 4 варианта форматов для занесения данных в зависимости от характера дыхания больного и возможности определения рН артериальной или концентрации ионов гидрокарбоната (НСОэ~) в венозной крови. Балльную оценку концентрации креатинина сыворотки крови производят в зависимости от наличия или отсутствия у больного признаков острой почечной недостаточности: если таковые имеются, балл креатинина удваивают. Наибольшие отклонения каждого показателя от нормы, выраженные в баллах, суммируют для получения балльной оценки тяжести состояния пациента. Балльная оценка параметров го-меостаза приведена в табл. 16.1.
Кроме того, данный блок включает в себя шкалу для оценки неврологического статуса больного (шкала комы Глазго) (см. ниже).
Таблица 16.1. Система APACHE-II
| Показатель | Баллы | ||||||||
| +4 | +3 | +2 | + 1 | + 1 | +2 | +3 | +4 | ||
| Температура, °С | >41 | 39-40,9 | 38,5-38,9 | 36-38,4 | 34-35,9 | 32-33,9 | 30-31,9 | < 29,9 | |
| Среднее артериальное | > 160 | 130-159 | 110-129 | 70-109 | 50-69 | <49 | |||
| давление, мм рт.ст. | |||||||||
| Частота сердечных со- | > 180 | 140-179 | 110-139 | 70-109 | 55-69 | 40-54 | < 39 | ||
| кращений в 1 мин | |||||||||
| Частота дыхания в 1 | > 50 | 35-49 | 25-34 | 12-24 | 10-11 | 6-9 | < 5 | ||
| мин | |||||||||
| 1 Градиент А-а | |||||||||
| Р02 мм рт. ст. | > 500 | 350-499 | 200-349 | <200 | |||||
| 2 Ра02 мм рт. ст. | >70 | 61-70 | 55-60 | <55 | |||||
| рН артериальной крови | >7,7 | 7,6-7,69 | 7,5-7,59 | 7,33-7,49 | 7,25-7,32 | 7,15-7,24 | <7,15 | ||
| 3 Содержание НС03~ в | > 52 | 41-51,9 | 32-40,9 | 23-31,9 | 18-21,9 | 15-17,9 | <15 | ||
| сыворотке крови, | |||||||||
| ммоль/л | |||||||||
| Содержание Na+ в сы- | > 180 | 160-179 | 155-159 | 150-154 | 130-149 | 120-129 | 111-119 | < ПО | |
| воротке крови, ммоль/л | |||||||||
| Содержание К+ в сыво- | > 7 | 6-6,9 | 5,5-5,9 | 3,5-5,4 | 3-3,4 | 2,5-2,9 | <2,5 | ||
| ротке крови, ммоль/л | |||||||||
| Содержание креатинина | > 3,5 | 2-3,4 | 1,5-1,9 | 0,6-1,4 | <0,6 | ||||
| в сыворотке крови, мг% | |||||||||
| Показатель гематокри- | > 60 | 50-59,9 | 46-49,9 | 30-45,9 | 20-29,9 | <20 | |||
| та, % | |||||||||
| Общее число лейкоци- | >40 | 20-39,9 | 15-19,9 | 3-14,9 | 1-2,9 | <1 | |||
| тов, • 109/л | |||||||||
| 4 Шкала Глазго | |||||||||
| ЭОФФ |
Примечание. 'Если FiO2 >50 %; 2если FiO2 <50 %; Зучитывается только при отсутствии данных газового состава артериальной крови; 4сумма + 15 — баллы по шкале Глазго.
|
|
2. Значение возраста оценивают по шестибалльной шкале.
| Оценка | возраста |
| Возраст, годы | Баллы |
| <44 | |
| 45-54 | |
| 55-64 | |
| 65-74 | |
| >75 |
3. Значение сопутствующих заболеваний оценивают по 5 дополнительным критериям в зависимости от вовлечения основных систем организма.
|
|
Влияние сопутствующих заболеваний
Баллы добавляют в следующих случаях:
• цирроз печени, подтвержденный биопсией;
• ишемическая болезнь сердца, стенокардия напряжения IV ФК;
• тяжелая хроническая обструктивная болезнь легких;
• хронический диализ;
• иммунодефицит.
При наличии какого-либо заболевания добавляют 2 балла терапевтическим или плановым хирургическим больным; 5 баллов добавляют в случае экстренного хирургического вмешательства.
Окончательный результат тестирования по системе APACHE II определяется суммой баллов трех составных ее частей. Ниже перечислены критерии, используемые в каждой части системы.
| А | □ | Шкала APACHE II ЭОФС |
| Б | U | Возраст |
| В | U | Сопутствующие болезни Общая сумма баллов по системе APACHE II |
16.2. Виды нарушений жизнедеятельности у хирургических больных
К критическим нарушениям жизнедеятельности у хирургических больных относят острую дыхательную, острую сердечную, острую почечную и печеночную недостаточность; шок и терминальное состояние.
 16.2.1, Острая дыхательная недостаточность
16.2.1, Острая дыхательная недостаточность
Острая дыхательная недостаточность (ОДН) — состояние, когда аппарат внешнего дыхания не обеспечивает нормального газового состояния крови или обеспечивает, но за счет максимального напряжения компенсаторных механизмов дыхания и кровообращения.
Выделяют два основных механизма острой дыхательной недостаточности — вентиляционный и паренхиматозный.
А Вентиляционный механизм определяется недостаточной альвеолярной вентиляцией (нарушена механика дыхания), в результате чего развиваются гипоксия и гиперкапния.
А Паренхиматозный механизм обусловлен местными патологическими изменениями паренхимы легких, вызывающими несоответствие между вентиляцией альвеол и кровотоком в их сосудах. В силу более высокой диффузионной способности оксида углерода (С02) по сравнению с кислородом (02) на фоне гипоксемии наблюдается нормальное или пониженное парциальное напряжение оксида углерода (РС02) (гипокапния).
А При сочетании вентиляционного и паренхиматозного механизмов развивается смешанная острая дыхательная недостаточность, которая протекает особенно тяжело.
А Особой формой является дыхательная недостаточность, вызванная первичным поражением легочного кровообращения.
Из всех классификаций ОДН наибольшую клиническую направленность имеет классификация В. Л. Кассиля и соавт. (1997):
• центрогенная дыхательная недостаточность;
• нервно-мышечная дыхательная недостаточность;
• париетальная или торакодиафрагмальная дыхательная недостаточность;
• бронхолегочная дыхательная недостаточность: обструктивная, рест-риктивная (ограничительная), диффузионная.
▲ Центрогенная ОДН возникает при травмах и заболеваниях головного мозга, сдавлении и дислокации его ствола, в раннем периоде после клинической смерти, при некоторых интоксикациях (опиаты, барбитураты), нарушениях афферентной импульсации. Наиболее яркий клинический симптом центрогенной ОДН — нарушение ритма дыхания или появление патологических ритмов.
▲ Нервно-мышечная ОДН развивается при расстройствах передачи нервных импульсов дыхательным мышцам и нарушении их функций. Она возникает при травмах и заболеваниях спинного мозга с поражением передних рогов его шейного и грудного отделов; некоторых экзогенных интоксикациях (отравления курареподобными веществами, мускаринами, фосфорор-ганическими соединениями, при остаточном действии миорелаксантов после общей анестезии); при нарушениях сократимости дыхательных мышц: судорожный синдром любого происхождения, миастения; при тяжелых водно-электролитных нарушениях, особенно при выраженной гипокалие-мии. Характерная черта этой формы ОДН — раннее развитие гиповентиля-ции и гиперкапнии (увеличение РаС02 приводит к снижению Ра02 вследствие изменения состава альвеолярного воздуха.
▲ Париетальная, или торакодиафрагмальная, ОДН развивается при болевом синдроме, связанном с дыхательными движениями (травма, ранний период после операций на органах грудной клетки и верхнего этажа брюш-
|
а
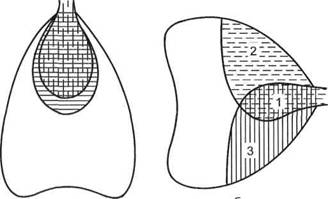
Рис. 16.1. Вентиляционно-перфузионные отношения в легких в норме (а) и при патологии (б). 1 — имеются и вентиляция, и перфузия, происходит газообмен; 2 — альвеолы вентилируются, но нет перфузии, а следовательно, и газообмена; 3 — есть кровоток, но нет вентиляции и соответственно газообмена [Кассиль В. Л. и др., 1997].
ной полости); нарушении каркасности грудной клетки (множественный «окончатый» перелом ребер по нескольким линиям, обширная торакопластика); сдавлении легкого массивным пневмо-, гемо- или гидротораксом; нарушении функции диафрагмы.
▲ Бронхолегочная ОДН развивается при нарушении вентиляционно-пер-фузионных отношений, когда в легких возникает 3 зоны (рис. 16.1).
Различают обструктивную, рестриктивную и диффузионную бронхоле-гочную ОДН. Обструктивная ОДН возникает при нарушениях проходимости дыхательных путей: верхних (западение языка, попадание инородного тела в гортань или трахею, отек гортани, выраженный ларингоспазм, гематома, опухоль, странгуляция и др.) и нижних, т. е. бронхов (бронхо-спазм, бронхорея, нарушения откашливания, преждевременное закрытие дыхательных путей). Рестриктивная ОДН возникает при травме и заболеваниях легких, после обширных резекций и сопровождается снижением эластичности легких, вследствие чего каждый вдох требует значительного повышения работы дыхания. Причинами развития этой формы ОДН могут быть пневмония, обширный ателектаз, нагноительное заболевание, гематома, пневмонит. Острая дыхательная недостаточность, связанная с нарушением диффузии кислорода через альвеолярно-капиллярную мембрану (С02 гораздо легче диффундирует через жидкость), возникает при альвеолярном отеке легких, респираторном дистресс-синдроме (см. ниже), лимфостазе, интерстициальном отеке.
Первичное нарушение легочного кровообращения возникает при тромбоэмболии ветвей легочной артерии, жировой эмболии, эмболии околоплодными водами, сепсисе, гипоксической гипоксии (вследствие гипоксической вазоконстрикции), анафилактическом шоке и «шоковом легком» (см. ниже). К выраженной легочной гипертензии, в результате которой развивается альвеолярный отек легких, приводит также острая левожелудочковая недостаточность. При рассыпной тромбоэмболии достаточно крупных ветвей легочной артерии, наряду с выраженной гипоксемией быстро возникает ги-перкапния, по-видимому, в результате резкого увеличения отношения объема мертвого пространства к дыхательному объему.
Клиническая картина. Первым клиническим симптомом ОДН чаще всего является ощущение нехватки воздуха (одышка). Дыхание становится вначале углубленным, затем учащенным. При непроходимости верхних дыхательных путей одышка носит преимущественно инспираторный характер,
при бронхиальной непроходимости — экспираторный. В случае преобладания рестриктивных процессов дыхание сразу становится учащенным.
Если гипоксемия сочетается с гипокапнией, то развитие клинической картины можно разделить на три стадии.
/ стадия — больные возбуждены, напряжены, негативны по отношению к окружающим, часто жалуются на головную боль, бессонницу. Кожные покровы холодные, бледные, влажные. Появляется легкий цианоз видимых слизистых оболочек, ногтевых лож. Раздуваются крылья носа. Артериальное давление, особенно диастолическое, повышено, тахикардия.
II стадия — сознание спутано, нарастают агрессивность, двигательное возбуждение. При быстром нарастании гипоксии могут быть судороги. Вы-, ражен цианоз кожных покровов. В дыхании принимают участие вспомогательные мышцы. Стойкая артериальная гипертензия (кроме случаев тромбоэмболии ветвей легочной артерии, при которой оно снижается), тахикардия, иногда экстрасистолия. Моче- и калоотделение непроизвольные.
Л/ стадия — гипоксическая кома. Сознание отсутствует, возникают судороги, зрачки расширены. Кожные покровы синюшные, с мраморным рисунком. Артериальное давление критически падает, аритмия пульса. Если больному не оказана своевременная помощь, наступает смерть.
Определение степени тяжести ОДН чрезвычайно важно для выбора рациональной терапии. Характеристика стадий ОДН представлена в табл. 16.2 [Кассиль В. Л. и др., 1997].
Острым респираторным дистресс-синдромом (ОРДС) называют тяжелую, угрожающую жизни форму ОДН, развивающуюся как неспецифическая реакция интактных легких на ряд критических факторов — массивную кровопотерю, травматический шок, сепсис, перитонит, некоторые интоксикации, обусловленных повышением проницаемости альвеолярно-капиллярной мембраны вследствие ее повреждения. Для ОРДС типичны некар-диогенный отек легких, их диффузное поражение, прогрессирующая гипоксемия.
Наиболее часто используемым синонимом ОРДС является «шоковое легкое». В зарубежной литературе обычно используют термин ARDS, под которым до недавнего времени понимали респираторный дистресс-синдром взрослых (РДСВ) — adult respiratory distress syndrome, в отличие от дистресс-синдрома новорожденных. В последнее время аббревиатуру ARDS стали чаще расшифровывать как acute respiratory distress syndrome — острый респираторный дистресс-синдром (ОРДС). Последнее название более удачно.
Этиология и патогенез. Основными этиологическими факторами ОРДС являются шок различной этиологии (травматический, ожоговый, септический), массивная кровопотеря, перитонит, геморрагический панкреатит, массивные трансфузии гомологичной крови, эклампсия, передозировка некоторых наркотиков (героин, метазон), длительная экстракорпоральная перфузия.
В основе ОРДС лежит первичное поражение микрососудов малого круга кровообращения. На воздействие повреждающего фактора стенка легочного капилляра отвечает метаболическими и структурными изменениями. Вследствие повышения ее проницаемости и выхода плазмы из форменных элементов крови в интерстиций значительно утолщается альвеолярно-ка-пиллярная мембрана, удлиняется диффузионный путь 02 и С02 через аль-веолярно-капиллярную мембрану.
• В первую очередь страдает диффузия 02, вследствие чего развивается гипоксемия. Сопутствующие нарушения микроциркуляции в виде стаза
U)
Таблица 16,2. Характеристика стадий острой дыхательной недостаточности
| Стадия II (на- | Стадия III(мак- | ||||
| Параметры вентиляции и газообмена | Норма | Стадия I (компенсация) | растающее напряжение компенсации) | симальное напряжение компенсации) | Стадия IV (декомпенсация) |
| Частота дыхания в 1 мин | 12-16 | 14-18 | 20-25 | 35-40 | >40 или <8, аритмия |
| МОД, мл/кг • мин-1: | |||||
| мужчины | 85-130 | 125-180 | 180-250 | 200-285 | 100-150 |
| женщины | 70-115 | 110-150 | 150-230 | 180-250 | 85-140 |
| Дыхательный объем, мл/кг: | |||||
| мужчины | 7-8 | 9-10 | 9-10 | 6-7 | 2,4-4 |
| женщины | 6-7 | 8-9 | 8-9 | 5-6 | 2-3,5 |
| ЖЕЛ, мл/кг | 60-70 | 25-35 | 12-15 | 10-12 | 7-8 |
| ЖЕЛ/ДЖЕЛ, % | 90-100 | 40-50 | 20-22 | 16-17 | 11-12 |
| Ра02, мм рт. ст. | 90-100 | 80-90 | 70-80 | 60-70 | <60 |
| Pa02/Fi02 | 350-470 | 300-350 | 250-300 | 100-250 | 80-100 |
| РЮ2, мм рт. ст. | 37-42 | 30-35 | 25-30 | 35-40 | >45 или <25 |
| РаС02, мм рт. ст. | 36-44 | 35-38 | 30-35 | 15-30 | 35—45 и выше |
| D(A—а)02, мм рт. ст.: | |||||
| при дыхании воздухом | 5-20 | 20-25 | 25-35 | 35-45 | >45 |
| при дыхании кислородом | 80-100 | 100-160 | 160-300 | 350-400 | >400 |
| vD/vT | 0,3-0,35 | 0,35-0,45 | 0,45-0,55 | 0,55-0,6 | >0,6 |
| Qs/Qt, % от МОС | Менее 7 | 7-10 | 10-15 | 15-30 | >30 |
Примечание. МОД — минутный объем дыхания; ЖЕЛ — жизненная емкость легких; Ра02 — напряжение кислорода в артериальной крови; Pa02/Fi02 — индекс оксигенации; D(A-a)02 — альвеолярно-артериальная разница по кислороду; Sv02 — насыщение смешанной венозной крови кислородом; РаС02 — напряжение двуокиси углерода в артериальной крови; VD/VT — отношение объема мертвого пространства к дыхательному объему; Q S/Q т — фракция шунта справа налево в % к сердечному выбросу.
крови в паралитически расширенных легочных капиллярах («кризис микроциркуляции») также существенно ухудшают газообмен.
• Следующим важным механизмом в развитии ОРДС является общая
неспецифическая воспалительная реакция. В зависимости от этиологии
ОРДС она может играть главенствующую роль (сепсис, перитонит) или вы
зываться некротическими процессами в тканях в результате нарушений
микроциркуляции. Воспалительная реакция сопровождается выделением в
кровь и активацией множества биологически активных соединений, медиа
торов воспаления, которые воздействуют на гемодинамику, транспортные
функции и свертывающую систему крови, иммунитет, клеточный метабо
лизм и др.
Диагностику ОРДС проводят на основе следующих критериев:
• развитие острой дыхательной недостаточности на фоне заболевания или патологического состояния, сопровождающегося явлениями эн-дотоксикоза или воздействием на легкие токсичных веществ;
• клинические и рентгенологические проявления интерстициальной или внутриальвеолярной стадии отека легких;
• течение отека легких на фоне нормального центрального венозного давления (ЦВД) и давления заклинивания легочных капилляров, нормальных границ сердечной тупости и отсутствия выпота в плевральных полостях (если нет тяжелых сопутствующих заболеваний сердца и легких).
Клиническое течение ОРДС можно разделить на 4 стадии.
/ стадия — состояние средней тяжести: умеренная одышка; перкуторно-легочный звук с умеренно выраженным притуплением в нижнезадних отделах. При аускультации — жесткое дыхание с небольшим количеством сухих хрипов; при рентгенологическом исследовании — малоинтенсивные мелкие пятнистые затемнения с нечеткими контурами на фоне умеренного снижения прозрачности легочной ткани и значительного усиления легочного рисунка; Ра02 <60, Sa02 <90 мм рт. ст., Pa02/FA < 170.
// стадия — состояние тяжелое: дыхание частое, поверхностное, цианоз, неравномерные очаги притупления перкуторного звука. При аускультации — ослабление дыхательных шумов с жестким дыханием и единичными влажными хрипами; при рентгенологическом исследовании — усиление мелкоочаговой пятнистости; Ра02 >2 <40, Sa02 >2 <75 мм рт. ст., Р,02/Р;02 < 110, независимо от применения искусственной вентиляции легких (ИВЛ) с положительным давлением в конце выдоха (ПДКВ).
III стадия — состояние крайне тяжелое: дыхание частое, поверхностное с участием вспомогательной мускулатуры; нарастание цианоза, увеличение в размерах очагов притупления. При аускультации — дыхание жесткое с бронхиальным оттенком, большое количество сухих хрипов, в нижнезадних отделах — влажные хрипы; при рентгенологическом исследовании — понижение прозрачности легких с участками пневмонической инфильтрации, большое количество теней в виде «хлопьев», легочный рисунок плохо дифференцируется; Ра02 <30, Sa02 <60 мм рт. ст., Pa02/Fi02 <80.
IV стадия — состояние кризисное: прогрессирует кома, дыхание только при ИВЛ; выраженное притупление перкуторного звука. При аускультации — резкое ослабление дыхательных шумов; при рентгенологическом исследовании — затемнение легочных полей, сливающееся с тенями сердца и диафрагмы; Ра02 >2 <20, Sa02 <35 мм рт. ст., Pa02/Fi02 <70 независимо от ПДКВ.
Лечение ОДН:
А При оказании первой врачебной помощи уменьшение изначально высокой проницаемости альвеолярной мембраны достигают за счет использования аэрозоля глюкокортикоидов «Auxiloson» (фирма «Thomae», Германия), а также внутривенного введения 1 % раствора серотонина адипината с количественным (индивидуальным) подбором дозы — в зависимости от тяжести ОРДС. Восстановление и поддержание проходимости дыхательных путей и их защита от аспирации желудочного содержимого на этом этапе достигаются применением наряду с «традиционным» методом интубации трахеи пищеводно-трахеальной комбинированной трубки (ПТКТ) типа «COMBITUBE» («KENDALL»),
А На этапах квалифицированной и(или) специализированной медицинской помощи лечение ОРДС включало ИВЛ, показаниями к назначению которого являлись тахипноэ более 35 в 1 мин, тахикардия, соответстующие изменения на рентгенограмме, Ра02 ниже 50 мм рт. ст. Наряду с «традиционной» инфузионной терапией осуществляют направленное перераспределение тока жидкости из интерстиция в просвет сосудов путем повышения онкотического давления крови, что достигается созданием избыточного градиента путем повторного введения 200—400 мл 10—20 % раствора альбумина в сутки; продолжают введение серотонина адипината по специально разработанной программе.
Для профилактики нарушений и стимуляции синтеза и секреции альвеолярного сурфактанта проводят инфузию добутрекса в дозе 4—6 мкг/кг/мин, так как известно, что агонисты р2-адренорецепторов индуцируют секрецию альвеолярного сурфактанта. Осуществляют лечение ОРДС путем введения естественного сурфактанта через воздушные пути (во время фибробронхо-скопии).