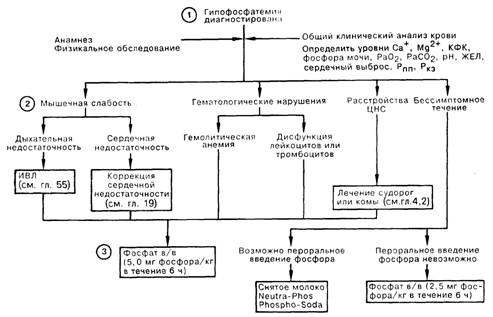
| Препарат | Фосфат (мМ/мл) | Фосфор (мг/мл) | Натрий (мЭкв/мл) | Калий (мЭкв/мл) |
| Пероральные | ||||
| Цельное коровье молоко | 0,029 | 0,9 | 0,025 | 0,035 |
| Neutra-Phos | 0,107 | 3,33 | 0,095 | 0,095 |
| Phospho-Soda | 4,15 | 128,65 | 4,822 | |
| Кислый фосфат Na | 1,018 | 35,54 | 1,015 | |
| Нейтральный фосфат Na | 0,673 | 20,86 | 1,214 | |
| Для парентерального введения | ||||
| Нейтральный фосфат Na | 0,09 | 2,8 | 0,161 | |
| Нейтральный фосфат Na, К | 0,1 | 3,1 | 0,162 | 0,019 |
| Фосфат Na | ||||
| Фосфат К | 3,003 | 93,11 | 4,36 |
Глава 86
ГИПОТЕРМИЯ
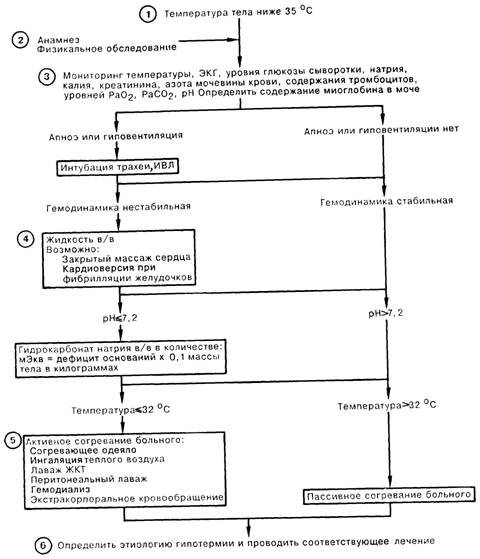
1. Гипотермией называется снижение внутренней температуры тела до значений менее 35°С. По мере снижения температуры основной обмен уменьшается до 50% от нормального при температуре внешней среды 25°С; одновременно наблюдается снижение образования двуокиси углерода и уменьшение дыхательного коэффициента. Наиболее частой причиной гипотермии является случайное переохлаждение. Среди других причин гипотермии следует назвать метаболические и эндокринные расстройства, дисфункцию гипоталамуса, повреждения кожных покровов, приводящие к повышенной потере тепла, сепсис, а также недостаточное по содержанию белка и калорий питание. К искусственной гипотермии прибегают во время некоторых оперативных вмешательств для снижения потребления кислорода организмом больного.
2. Клиническими проявлениями гипотермии являются нестабильная гемодинамика, а именно гипотензия и брадикардия или асистолия, угнетение сознания вплоть до комы, дилатированные слабо реагирующие на свет зрачки, а также патологически повышенная мышечная активность. При температуре больше 30°С наблюдается мышечная дрожь, которая приводит к повышенному образованию СО2 и в ряде случаев к развитию лактоацидоза. Понижение температуры до значений менее 30°С приводит к прекращению дрожания и появлению мышечной ригидности, напоминающей трупное окоченение.
3. К характерным при гипотермии изменениям ЭКГ относятся прогрессирующее замедление синусового ритма с последующей инверсией зубца Т и удлинением всех интервалов. В дальнейшем наблюдается появление зубцов J (зубцы Осборна). Отмечают незначительное повышение сегмента SТ, которому предшествует появление характерного зубца J. По мере снижения температуры менее 30-32° С встречаются трепетание и фибрилляция предсердий с последующей фибрилляцией желудочков. Важное значение придается мониторингу газового состава артериальной крови. При отсутствии или неадекватности спонтанной вентиляции следует интубировать больного и начать проведение ИВЛ. Газовый состав артериальной крови не нуждается в коррекции относительно температуры больного. Не следует уменьшать минутную вентиляцию у больного с гипотермисй. При гипотермии встречаются значительные метаболические и гематологические расстройства. Нередко у больных с гипотермией развиваются гипергликемия и диссеминированное внутрисосудистое свертывание. Дисфункция почек, которая проявляется острым канальцсвым некрозом, встречается чаще всего вследствие миоглобинурии. У многих больных с гипотермией развивается «холодовой» диурез, вероятно, в результате подавления секреции антидиурегического гормона или снижения окислительной активности канальцсв. Отмечается угнетение реабсорбции натрия и воды, что приводит к снижению внутрисосудистого объема.
4. Фибрилляция желудочков, возникающая вследствие гипотермии, резистентна к кардиоверсии, особенно при температуре тела меньше 28°С.
5. При гипотермии следует согреть больного. При умеренной гипотермии (больше 32° С) можно повысить температуру тела больного пассивно, с помощью одеял и повышения температуры окружающей среды. Температура менее 32°С служит показанием к активному согреванию больного; это достигается с помощью теплого (согревающего одеяла), повышения температуры вдыхаемого воздуха, а также промывания ЖКТ теплым раствором. Иногда предлагают согревание больного изнутри, однако опыт использования этой методики ограничен. Для лечения значительного переохлаждения было рекомендовано проведение гемодиализа, а также зкстракорпоральное кровообращение.
6. По возможности следует определить этиологию гипотермии. Септическое состояние требует назначения соответствующих антибиотиков на основании результатов бактериологического исследования и определения чувствительности возбудителя. Не следует применять антибиотики профилактически. При лечении больных с гипотермией стероидные гормоны не показаны.
Глава 87
ПОДДЕРЖИВАЮЩЕЕ ПИТАНИЕ
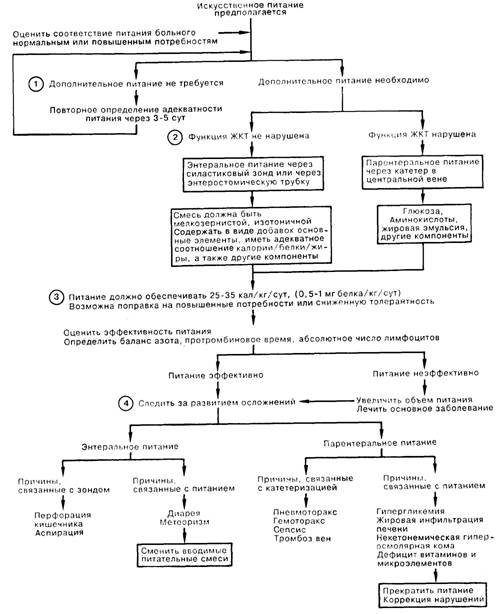
Питанию больного часто не придают должного значения при лечении критических состояний, так как основное внимание направлено на решение самых неотложных задач терапии. В то же время неправильное питание может оказаться столь же решающим, что и неудача при лечении угрожающих жизни неотложных состояний.
1. Питание больного нередко не проводят либо откладывают, считая, что через несколько дней больной будет есть самостоятельно или что избыточная масса тела больного позволит ему обходиться без еды. Отрицательные последствия недостаточного питания включают замедленное заживление ран, ослабление дыхательной мускулатуры, а также угнетение иммунного ответа; поэтому питание не должно прекращаться более чем на 5 сут.
2. Если желудочно-кишечный тракт функционирует нормально, следует начать энтеральное питание через силастиковый зонд. Если по поводу какого-либо заболевания больному выполняют лапаротомию, одновременно можно произвести еюностомию для питания. Еюностомию следует предпочесть гастростомии, так как моторика желудка и эвакуация его содержимого у больных в критическом состоянии могут быть нарушены. Для питания больных имеется большое количество препаратов. Как правило, энтеральное питание должно быть изотоничным, содержать некоторое количество жира и иметь энергетическую ценность, эквивалентную 1 кал/мл. Нарушение функции ЖКТ либо повторные перерывы в энтеральном питании служат показанием к переходу на парентеральный способ питания. Методом выбора в этом случае является усиленное питание через катетер, установленный в одной из центральных вен; этот доступ не следует использовать для введения других растворов. Растворы для парентерального питания готовят на основе 20—25% глюкозы с содержанием белка от 2,75 до 4,25%. При некоторых состояниях, например при почечной или печеночной недостаточности, требуется введение специальных составов. Появляется все больше данных об эффективности растворов с повышенным содержанием аминокислот с боковыми цепями.
3. Объем питания зависит от размеров тела пациента, от его метаболических потребностей, толерантности к питанию, а также от целей лечения. Обычно целью питания больного в ОИТ является восстановление анаболического метаболизма или ограничение катаболизма. Содержание питания, а также объем жидкости должны быть подобраны и дополнены для достижения оптимального результата. Эффективность питания лучше всего определяется измерением баланса азота Nбалл = Nввод—(Nвывод + 3), где Nввод рассчитывается по сумме энтерального и парентерального питания; Nвывод, рассчитывается по количеству мочевины в суточной моче. Число 3 представляет собой приблизительно потери азота с калом и из других источников. Как правило, организм не может эффективно использовать для синтеза белка азот более чем 3—8 г/сут.
4. Осложнения встречаются чаще всего при парентеральном пути введения питания. Устранить расстройства желудочно-кишечного тракта при энтеральном питании обычно удается сменой препарата, снижением его осмоляльности либо объема. Осложнения при парентеральном питании происходят вследствие катетеризации вены, а также при проведении самого питания. Эти осложнения могут быть предотвращены введением катетера в стерильных условиях опытным хирургом. Осложнения, возникающие в результате введения жидкостей, могут быть сведены до минимума мониторингом уровня глюкозы плазмы, осмоляльности и содержания электролитов. Профилактика осложнений наиболее эффективна при наличии специально подготовленного среднего медицинского персонала.
Глава 88
ОСТРЫЙ ГЕНЕРАЛИЗОВАННЫЙ СЕПСИС
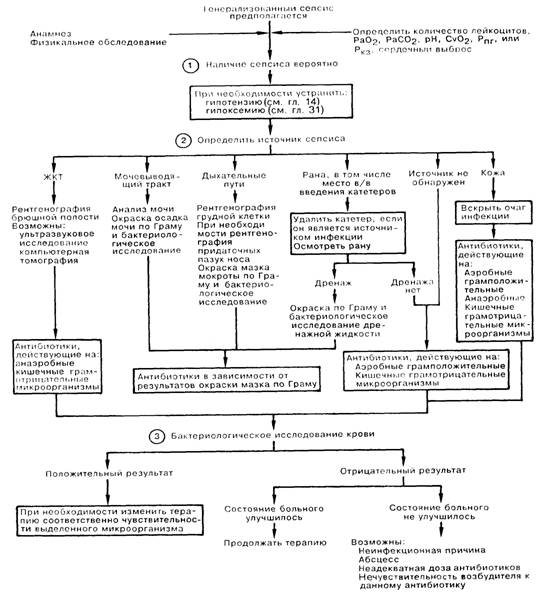
1. Клинические проявления сепсиса часто бывают очень неспецифичны, и поэтому для правильной диагностики необходимо в критических ситуациях не забывать о возможности развития септического состояния. Нарушения психики и гипервентиляция с дыхательным алкалозом являются важными признаками сепсиса, так как они появляются самыми первыми, часто до возникновения лихорадки и озноба. Лихорадка развивается не всегда; до 15% больных с сепсисом имеют нормальную или пониженную температуру. Если ранее была проведена катетеризация центральных сосудов для мониторинга гемодинамических показателей, ранними признаками септического состояния могут быть увеличение сердечного выброса, увеличение содержания кислорода в смешанной венозной крови (СвО2) либо снижение периферического сосудистого сопротивления. При наличии кожных проявлений септического состояния следует выполнить скарификацию, окраску мазка по Граму и бактериологическое исследование; обнаружение возбудителя в мазке подтверждает диагноз сепсиса и помогает выбрать нужный антибиотик. Лейкоцитоз, если он имеется, может отражать динамику процесса, однако количество лейкоцитов при сепсисе нередко бывает нормальным или даже сниженным.
2. Выбор препарата для начальной антибиотикотерапии во многом зависит от локализации источника септицемии. Если источник удается обнаружить, а в дальнейшем удалить или дренировать (например, в/в катетер, хирургическая рана, абсцесс), результаты лечения улучшаются. Перед началом антибиотикотерапии забирают две пробы крови для бактериологического исследования; НЕ следует откладывать лечение для того, чтобы получить несколько гемокультур в течение большого промежутка времени. Приводящая к сепсису инфекция мочевых путей или дыхательного тракта обычно имеет выраженную клиническую картину, а возбудитель окрашивается по Граму. Нозокомиальный синусит у больных с установленным назотрахеальным воздуховодом или назогастральным зондом часто не учитываются в качестве возможной причины лихорадки и сепсиса в ОИТ. Инфекция операционной раны и флебит часто не зависят от наличия дренажа; лечение должно быть направлено против наиболее вероятных возбудителей — золотистого стафилококка и кишечных грамотрицательных микроорганизмов. Абдоминальные инфекционные процессы обычно вызываются анаэробами (в том числе Bacteroides fragilis), а также грамотрицательными микроорганизмами (например, Е. coli, Klebsiella sp., Proteus sp.). Декубитальные язвы обычно инфицируются несколькими возбудителями, в том числе золотистым стафилококком, анаэробами, а также грамотрицательными палочками. У 25% больных с сепсисом не удается обнаружить источник инфекции; в этой ситуации показано назначение антибиотиков с широким спектром действия с активностью против как грамположительных, так и грамотрицательных микроорганизмов. Не могут считаться однозначными рекомендации вводить однократно большие дозы кортикостероидов (3 мг/кг дексаметазона или 30 мг/кг метилпреднизолона). Исследуется эффективность антагониста опиатов — налоксона для купирования шока.
3. При получении положительной гемокультуры обычно имеется возможность изменить терапию с учетом чувствительности изолированного микроорганизма. Если источник инфекции таков, что часто сопровождается полимикробной бактериемией (например, ЖКТ), следует продолжать введение препаратов широкого спектра действия. Если до начала антибиотикотерапии было произведено лишь одно бактериологическое исследование крови, имеется примерно 20% вероятность ложноотрицательного результата вследствие перемежающегося характера бактериемии. Отрицательные результаты бактериологических исследований у больного с сепсисом могут отражать лишь эффективность начатой антибиогикотерапии и не должны приводить к немедленному отказу от проводимого лечения. При отсутствии положительной динамики в ответ на терапию показано дальнейшее исследование.
Глава 89
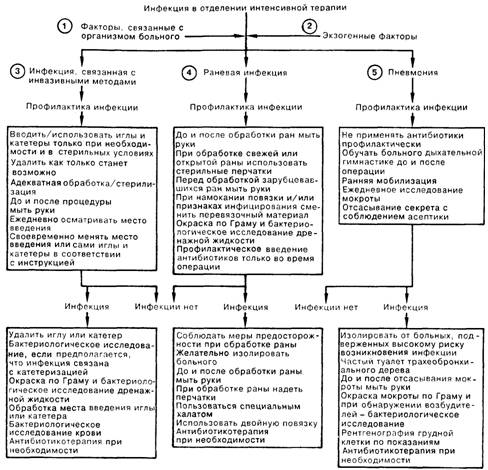
БОРЬБА С ИНФЕКЦИЕЙ В ОТДЕЛЕНИИ ИНТЕНСИВНОЙ ТЕРАПИИ
1. Больные в ОИТ подвергаются повышенному риску воздействия нозокомиальных (больничных) инфекций. Возникающий у них иммунный дефицит может быть следствием как самого заболевания, так и проводимых лечебных мероприятий. Кроме того, многочисленные инвазивные процедуры, выполняемые для мониторного наблюдения и лечения, нарушают нормальные механизмы защиты и делают возможным попадание микроорганизмов в недоступные для них в нормальных условиях участки организма. Возбудители нозокомиальных инфекций нередко обладают полирезистентностью к антибиотикам; при этом и бессимптомные носители, и заболевшие пациенты могут быть источником резистентных бактерий. Инфекционный процесс может развиться вследствие введения инородных тел на длительный срок, а также иммобилизации больного.
2. Высокий процент инфекционных осложнений в отделении интенсивной терапии может быть отнесен на счет действия нескольких факторов, в том числе тесного размещения больных, недостаточного пространства для оборудования, наличия большого количества персонала, а также открытых палат, что обеспечивает наилучшее наблюдение за больными, но в то же время увеличивает возможность взаимной контаминации. Процедуры, выполняемые якобы в стерильных условиях, нередко не обеспечивают защиты от инфицирования, так как проводятся в рамках неотложной помощи.
3. Часто встречается инфекция, связанная с инвазивными методами. Устройства для в/в инфузии и мониторного контроля иногда приводят к возникновению гнойного тромбофлебита или бактериемии; об этом следует помнить при обследовании больных с сепсисом или лихорадкой неустановленной этиологии. Вероятность инфекции возрастает, если катетеры остаются в периферических сосудах более чем на 48—72 ч. Золотистый стафилококк является возбудителем в 30% случаев, а грамотрицательные бактерии — примерно в 50% случаев инфекций, связанных с установкой канюли в сосуде. Любой катетер должен быть выведен, как только надобность в нем отпадает. Инфекционные процессы в мочевыводящих путях, встречающиеся чаще всего после катетеризации, составляют более 40% нозокомиальных инфекций; при этом частота инфекционных осложнений зависит от длительности катетеризации, а также наличия или отсутствия герметичности в системе. Развивающиеся вследствие катетеризации инфекционные процессы могут быть вызваны самыми различными микроорганизмами (например, Е. coli, Klebsiella sp., Proteus sp., Pseudomonas sp., Enterobacter sp., Serratia sp., Candida sp.). Многие из этих возбудителей входят в состав собственной кишечной флоры, но могут быть получены и в результате перекрестной контаминации от других больных или персонала.
4. Хирургическая рана считается инфицированной при наличии гноя, поступающего по дренажу, независимо от отрицательных результатов бактериологического исследования. Послеоперационные инфекционные осложнения занимают второе место по частоте среди нозокомиальных инфекций. Для прогнозирования вероятности развития инфекционных процессов в ране Американская корпорация хирургов выработала следующую классификацию, основываясь на которой раны делят на чистые, чистые-контаминированные, контаминированные и грязные. При мономикробном инфицировании чаще всего выделяют золотистый стафилококк; из хирургических ран со смешанной инфекцией часто выделяют грамотрицательные бактерии.
5. Третьей по частоте и первой по вероятности летального исхода среди нозокомиальных инфекций является пневмония. Инфицирование происходит в результате аспирации возбудителей из ротоглотки, либо гематогенным путем из очагов. Диагноз определяется по совокупности клинических признаков (лихорадка, кашель, гнойная мокрота) и данных рентгенологического исследования (легочный инфильтрат). Возбудителями являются аэробные грамотрицательные бактерии (68%), аэробные грамположительные кокки (24%), а также грибки (5%). Грамотрицательные бактерии часто образуют колонии в дыхательных путях госпитализированных больных, что является предрасполагающим к возникновению пневмонии фактором.
Глава 90
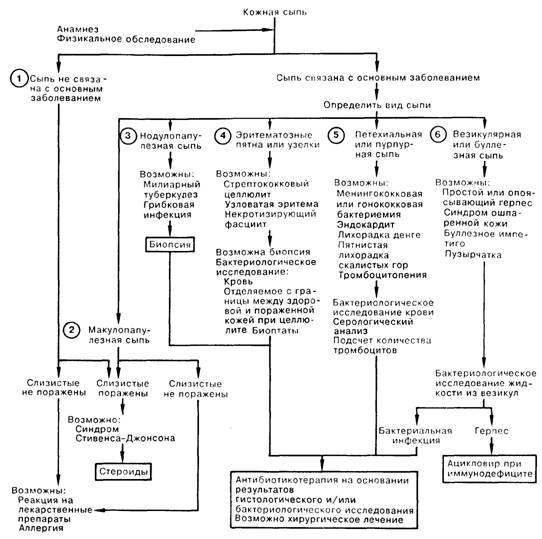
КОЖНАЯ СЫПЬ
У больных в критическом состоянии кожная сыпь может оказаться решающим диагностическим признаком; особенно при инфекционных заболеваниях, которые даже при вирусном происхождении могут быть полностью курабельными.
1. Необходимо точно выяснить, имеется ли связь между появлением сыпи и основным заболеванием. Чаще всего сыпь как вторичный феномен у госпитализированных больных связана с аллергической реакцией на лекарственные препараты, наиболее вероятна реакция на антибиотики. Сроки возникновения сыпи могут совпадать с началом заболевания; кроме того, у госпитализированных больных в качестве вторичного заболевания может возникнуть любое из перечисленных в пунктах 2-5 расстройств. Лекарственная сыпь чаще всего предстает в виде эритематозно-пятнистой сыпи с локализацией на туловище и конечностях, но не затрагивающей ладони и подошвы ступней, либо в виде классических уртикарных аллергических проявлений. Синдром Стивенса-Джонсона представляет собой угрожающее жизни состояние, при котором сыпь появляется на слизистых оболочках, положительный эффект может быть получен при применении глюкокортикоидов.
2. Макулопапулезная сыпь, особенно у молодых женщин, использующих во время менструации тампоны, при наличии клиники септического шока требует исключения синдрома токсического шока; характерно, что при этом синдроме сыпь затрагивает ладони и подошвы ступней. Среди других причин возникновения макулопапулезной сыпи следует назвать корь и другие вирусные инфекции.
3. Нодулопапулезная сыпь при соответствующей клинической картине может быть признаком диссеминированного гранулематозного процесса, например милиарного туберкулеза (ТБ) или грибковой инфекции (например, кокцидиоидомикоз, криптококкоз, кандидамикоз). Для определения диагноза почти всегда показана биопсия с гистологическим и бактериологическим исследованием биоптата. В то же время следует избегать проведения биопсии у больного с нейтропенисй.
4. Диагностика бактериального целлюлита (как правило, стрептококковой или стафилококковой этиологии, но иногда вызывается и грамотрицательными микроорганизмами) обычно несложна, за исключением случаев, когда клинические проявления напоминают узловатую эритему. При подозрении на узловатую эритему необходима биопсия пораженного участка. Некротизирующий целлюлит и анаэробный фасцит требуют немедленного хирургического вмешательства и соответствующей антибактериальной терапии.
5. Петехиальная и пурпурная сыпи обычно сопровождают наиболее тяжелые, угрожающие жизни больного заболевания, среди которых менингококксмия занимает первое место в «тревожном» списке. Ключом к диагнозу являются результаты бактериологического исследования крови. Решающую роль может сыграть немедленное назначение антибиотиков; состояние, при котором появляется подобная сыпь, следует расценивать как неотложное. Пятнистая лихорадка Скалистых гор (американский клещевой риккетсиоз) и лихорадка денге могут приводить к появлению пурпурной сыпи. При наличии петехиальной сыпи следует исключить вероятность не связанной с инфекцией тромбоцитопении.
6. Везикулярные либо буллезные кожные высыпания обычно указывают на диссеминированный опоясывающий или простой герпес у больного с иммунодефицитом; в этом случае показано лечение ацикловиром. Для определения диагноза достаточно сделать бактериологическое исследование жидкости из пузырей. Кроме диссеминированного герпеса, единственным другим вызывающим опасение диагнозом является стафилококковый токсический эпидермальный некролиз (СТЭН) (синдром ошпаренной кожи). Непрочные буллы при СТЭН лопаются и обнажают кожу; их легко отличить от везикулярных высыпаний при вирусных инфекциях. Важнейшее значение при этом синдроме имеет поиск первичной стафилококковой инфекции и антибиотикотерапии. Причиной сыпи считается вырабатываемый стафилококком токсин. Буллезные образования могут встречаться при целлюлите на границе между здоровой и пораженной кожей при стафилококковом и стрептококковом импетиго.
Глава 91
ОСЛОЖНЕНИЯ ПРИ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ.
Часть 1
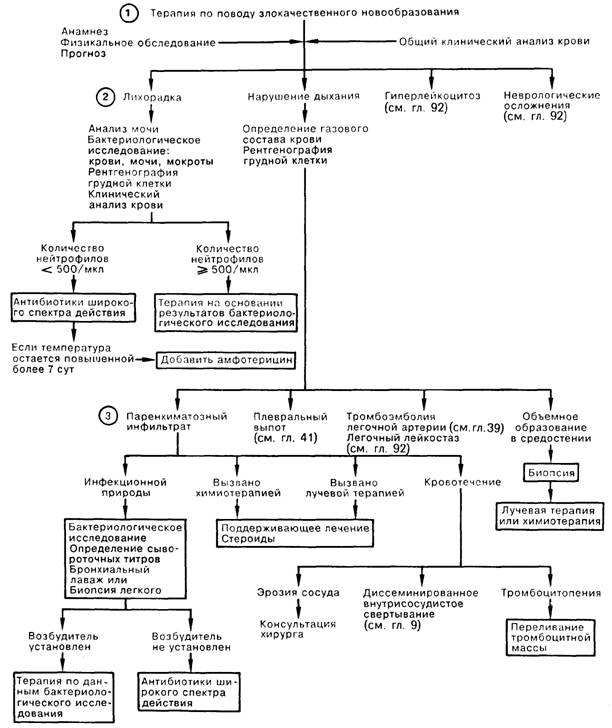
В этой главе анализируются лихорадочные состояния и нарушения дыхания у больных со злокачественными новообразованиями; во второй части речь идет об осложнениях, связанных с гиперлейкоцитозом и неотложными неврологическими состояниями.
1. Решения о проведении любых лечебных вмешательств у онкологических больных в критическом состоянии должны приниматься с учетом целей основной лечебной тактики. Большое значение имеют характер течения основного заболевания, степень истощения больного, нарушения функции различных органов, а также наличие предшествующей химиотерапии. Не описанные в этих двух главах общие для онкологических больных состояния встречаются в других разделах (Кровотечения, Электролитные расстройства, Почечная недостаточность). Неотложные состояния, возникающие вследствие лечебных мероприятий, требуют устранения опасного фактора и симптоматической терапии. В числе осложнений химиотерапии нужно назвать застойную сердечную недостаточность при приеме антрациклинов (в зависимости от дозы), пневмониты, почечную недостаточность в результате приема метотрексата или цисплатины, тромбоз сосудов мозга, при лечении L-аспарагиназой либо блеомицином.
2. Часто встречающийся у онкологических больных иммунодефицит объясняет легкость возникновения оппортунистических инфекций и генерализованного бактериального сепсиса. Высокая вероятность серьезных инфекционных осложнений объясняется нарушением целостности естественных барьеров (например, изъязвление кожи или слизистойЖКТ, перианальные трещины, катетеризация центральных вен), а также наличием нейтропении (количество нейтрофилов < 500/мкл).
3. Причиной появления паренхиматозных инфильтратов могут быть: инфекция, химиотерапия (препараты группы нитромочевины, миелосан, блеомицин, циклофосфан, метотрексат), лучевой пневмонит (обычно через 2—6 мес после облучения), либо кровотечения. При инфекции неизвестной этиологии назначают препараты, действующие как на обычные бактериальные, так и на оппортунистические возбудители; например, антибиотики широкого спектра действия в сочетании с амфотерицином; тримето-прим/сульфаметоксазолом и эритромицином. Лечение возникшего в результате химиотерапии пневмонита заключается в исключении данного препарата из лекарственной схемы и в некоторых случаях назначения стероидных гормонов. Эмболия легочной артерии наблюдается главным образом при карциономах желудка и поджелудочной железы. Появление объемного образования в средостении с синдромом верхней полой вены чаще всего встречается при лимфомах, других лейкозах и бронхогенной карциноме, но может быть связано с раком пищевода, толстой кишки, молочной железы и яичка. В числе симптомов следует назвать диспноэ, отеки на лице, туловище, а также верхних конечностях. Диагностика основана на немедленной биопсии, если возможно, под местной анестезией; далее проводится неотложная лучевая или соответствующая химиотерапия.
Глава 92