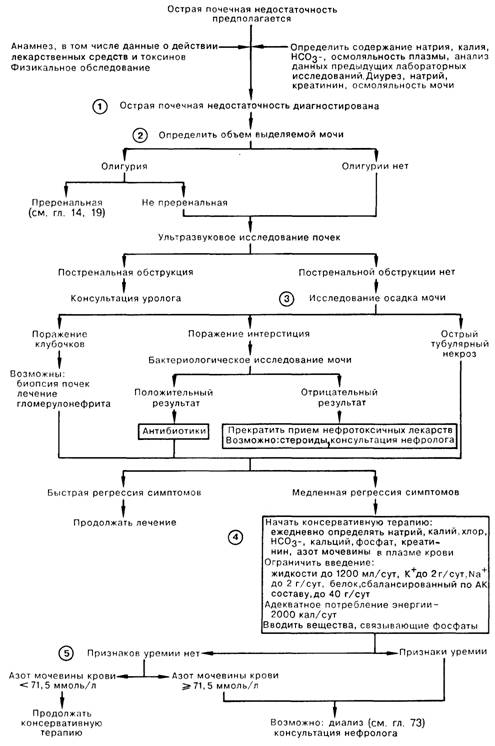
1. Острой почечной недостаточностью называют быстрое ухудшение почечной функции с задержкой продуктов азотистого обмена, что проявляется острым подъемом уровня сывороточного креатинина и азота мочевины крови. Проведение повторных лабораторных анализов позволяет подтвердить диагноз и удостовериться в том, что ухудшение состояния является острым (т.е. наступило в течение нескольких дней или недель). Изучение анамнеза, данных физикального обследования и клиники заболевания служит ключом к определению этиологии острой почечной недостаточности. В анамнезе могут содержаться указания на прием или введение нефротоксичных веществ (аминогликозиды, контрастные препараты), аллергическую реакцию на лекарственные вещества (метициллин, ампициллин, диуретики). Необходимо также исключить сердечно-сосудистую патологию как причину ОПН.
2. Исключив преренальную олигурию, необходимо провести ультразвуковое исследование почек в поисках признаков препятствия оттоку мочи. Причиной увеличения размеров почек может быть обструкция мочевыводящих путей, острый гломерулонефрит, острый интерстициальный нефрит или окклюзия почечной вены.
3. В отсутствие признаков постренальной обструкции дальнейший поиск причин острой почечной недостаточности включает в себя исследование осадка мочи. Обнаружение протеи-нурии высокой степени, эритроцитов (Эр), эритроцитарных циллиндров (ЭЦ) с высокой степенью вероятности говорит о поражении клубочков; для уточнения диагноза обычно требуется консультация нефролога и, возможно, биопсия почки. Незначительная протеинурия, лейкоцитурия и лейкоцитарные цилиндры в моче свидетельствуют о вовлечении интерстиция почек вследствие инфекции или аллергического интерстициального нефрита; уточнить диагноз можно по результатам бактериологического исследования мочи либо при обнаружении эозинофилов в моче. Для острого тубулярного некроза наиболее характерно обнаружение небольшого количества белка, клеток канальцевого эпителия и зернистых цилиндров; нередко при ОТН в моче не определяется сколько-нибудь значимых изменений. Подобные результаты анализа осадка мочи в сочетании с сепсисом, шоком, указаниями на контакт с нефротоксинами, окраской мочи (миоглобин или гемоглобин) служат подтверждением диагноза острого тубулярного некроза.
|
|
4. Хотя в первую очередь проводится лечение основного заболевания, ведение больного с острой почечной недостаточностью любой этиологии требует внимания к возможным последствиям ухудшения почечной функции. Проводимая консервативная терапия требует ограничения вводимой жидкости, натрия, калия (Na+—2 г/сут, К+—2 г/сут, жидкость 1200 мл/сут). Для того чтобы уменьшить образование продуктов азотистого распада, следует ввести ограничение потребления белка (до 40 г/сут легко усвояемого, сбалансированного по АК составу белка) с адекватным поступлением калорий для снижения катаболического эффекта. Лечение часто встречающейся гиперфосфатемии заключается во введении связывающих препаратов (например, гидроксида алюминия). У больных, получающих большие дозы глюкозы (при усиленном питании), несмотря на наличие острой почечной недостаточности, встречается гипофосфатемия.
|
|
5. Целью консервативного лечения является минимизация патологической симптоматики на фоне ухудшающейся функции почек. При выраженной острой почечной недостаточности уремия и/или осложнения уремии (например, гиперкалиемия, выраженный метаболический ацидоз, перикардит, перегрузка объемом) требуют принятия энергичных лечебных мер. Выбор метода диализной терапии, частота процедур, а также время начала диализа диктуются клинической картиной (см. «Неотложный диализ», «Перитонеальный диализ»).
Глава 73
НЕОТЛОЖНЫЙ ГЕМОДИАЛИЗ
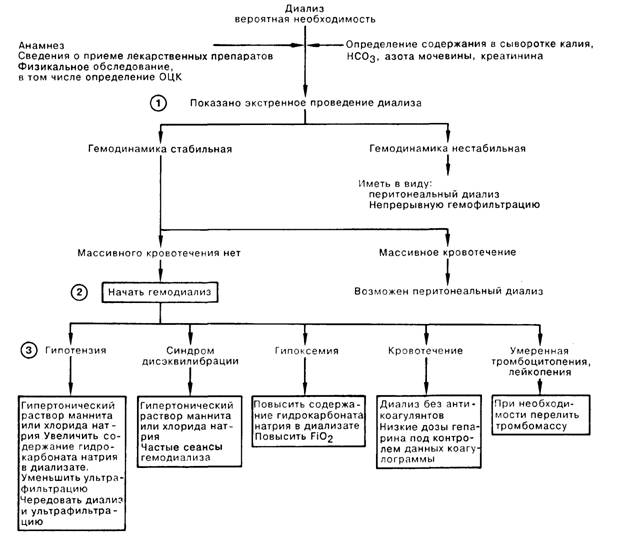
1. Решая вопрос о необходимости диализа, необходимо учитывать следующие факторы: относительный риск осложнений диализа, опасность геморрагических или инфекционных осложнений, уремии, а также вероятность быстрой регрессии острой почечной недостаточности (например, при ОПН вследствие введения рентгеноконтрастных препаратов или при неолигурическом остром тубулярном некрозе). Основным показанием к проведению диализа является острая почечная недостаточность с уремической энцефалопатией, перикардитом, повышенной кровоточивостью, уровнем азота мочевины крови свыше 36 ммоль/л, уровнем креатинина свыше 890 мкмоль/л либо содержанием калия более 6 ммоль/л. НСО3 менее 15 мЭкв/л или при наличии значительной перегрузки объемом, которая сохраняется, несмотря на все усилия, предпринимаемые в рамках консервативной терапии. Вторым по частоте показанием к проведению гемодиализа является выраженная интоксикация низкомолекулярными, диализуемыми веществами с малым объемом распределения и низким эндогенным клиренсом (этанол, этиленгликоль, изопропаноловый спирт, салицилат, литий). Противопоказанием к проведению гемодиализа являются выраженные гемодинамические расстройства, а также продолжающееся выраженное кровотечение. В этих случаях прибегают к перитонеальному диализу или при наличии кровотечения проводят гемодиализ под контролем данных коагулограммы на фоне введения низких доз гепарина или без применения антикоагулянтов.
|
|
2. Наиболее удобным и экономным, с точки зрения времени, доступом для проведения гемодиализа является катетеризация следующих вен: бедренной (среди осложнений встречаются ретроперитонеальные экстравазаты, тромбоз бедренной или подвздошной вен), подключичной (опасность пневмоторакса, гемоторакса, тромбоза подключичной вены). При любом из этих доступов возможно развитие бактериемии; кровь возвращается через установленный в периферической вене катетер с широким просветом или через одноиголочное устройство, которое мешает току крови, приводя к снижению степени очистки возвращаемой больному крови. Недавно в клиническую практику вошли двухпросветные катетеры. Приводимое в различных источниках время безопасного нахождения катетера в бедренной вене варьирует от 36 ч до 2 нед. Шунт Скрибнера меньше влияет на кровоток, но иногда приводит к кровотечениям вследствие смещения, рассоединения, возникновения целлюлита, бактериемии или тромбоза.
3. Причиной часто встречающейся при экстренном гемодиализе гипотензии является острое снижение осмолярности плазмы вследствие удаления мочевины, острого снижения внутрисосудистого объема при избыточной ультрафильтрации или накопления ацетата при гемодиализе с высоким клиренсом; коррекцию гипотензии проводят введением гипертонического раствора маннита или хлорида натрия. Если необходимо снизить ОЦК во время диализа, проводят в/в инфузию дофамина со скоростью 3—10 мкг/кг/мин. Признаками синдрома дисэквилибрации являются беспокойство, головная боль, тошнота, подергивание мышц и в серьезных случаях дезориентация и судороги. Предотвратить появление синдрома можно, либо ограничив потерю жидкости и электролитов, либо ранним и частым проведением диализа; если синдром уже развился, положительный эффект может быть достигнут введением гипертонических растворов маннита или хлорида натрия. При экстренном гемодиализе обычно развивается гипоксемия, которую частично можно отнести на счет потери СО2 с диализующей жидкостью и последующего снижения минутной вентиляции. Устранить гипоксемию можно диализом против раствора гидрокарбоната натрия, уравновешенного СО2 до парциального давления 35—42 мм рт.ст., или увеличивая фракцию кислорода во вдыхаемом воздухе. Иногда во время гемодиализа развиваются умеренные тромбо- и лейкоцитопения, обычно не требующие специального лечения.
Глава 74
ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗ
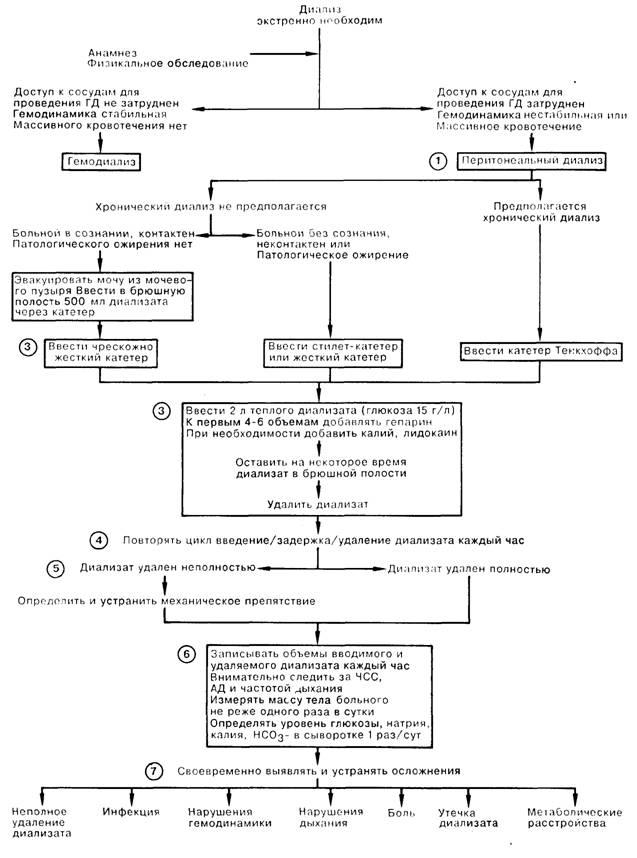
1. Перитонсальный диализ (ПД) по сравнению с гсмодиализом (ГД) является более медленным и доступным методом замещения почечной функции. Перитонеальная мембрана, содержащая большое количество капилляров, выполняет роль «искусственной почки». У больных с острой почечной недостаточностью (ОПН) использование ПД может быть продиктовано отсутствием возможности проведения ГД, трудностью доступа к сосудам, выраженностью гемодинамичсских нарушений или продолжающимся значительным кровотечением. Больные с хронической почечной недостаточностью иногда выбирают ПД из соображений комфорта, невозможности посещать диализный центр, а также при плохом доступе к сосудам. Сразу после оперативного вмешательства на органах брюшной полости ПД может быть технически невыполнимым; у больных с предшествующими операциями на органах брюшной полости диализат может попадать в осумкованное пространство. Кишечная непроходимость увеличивает риск перфорации при выполнении ПД.
2. В отсутствие патологического ожирения больному с ОПН, который находится в сознании и в состоянии сотрудничать с врачом, вводят обычно чрескожно, жесткий катетер для ПД. Вначале следует опорожнить мочевой пузырь, затем, через вводимый в перитонеальную полость пластиковый катетер небольшого диаметра, обеспечить «смывание» кишечника вводимым диализатом. Если предполагается повторное проведение ПД в течение нескольких недель, следует удалять жесткий перитонеальный катетер через каждые 48 ч лечения, а в отверстие в брюшной полости вставляют протез Deane (протез Jacob и Deane с колпачком на конце; в канал протеза можно многократно вводить катетер для проведения ПД) или мягкий катетер Тенкхоффа, который может оставаться на одном месте неопределенно долго.
3. Стандартный диализующий раствор содержит 1,5 г% глюкозы (350 370 мОсмоль/л); повышенная диализующая активность и ультрафильтрация достигаются при использовании 4,25 г/л глюкозы (490—520 мОсмоль) каждый шестой сеанс. Следует помнить, что последний раствор опасен возможностью развития гиперосмолярной комы, особенно у диабетиков. Во всех коммерческих растворах для ПД натрий, кальций, хлор, а также ацетат или лактат содержатся в стандартных концентрациях. Следует подогреть диализат до температуры тела. Гепарин добавляется к раствору во избежание выпадения фибрина, который может приводить к клапанному эффекту.
4. Во время первого сеанса диализат вводят и выводят без задержки раствора в брюшной полости, чтобы узнать, сколько времени требуется для заполнения брюшного пространства и эвакуации жидкости. В дальнейшем время пребывания раствора в брюшной полости подбирают таким образом, чтобы весь цикл (инстиляция/задержка/эвакуация) занимал 1 ч.
5. Первый двухлитровый объем диализата не oттекает полностью; недополученное количество раствора остается, вероятно, в параспинальном пространстве. Невозможность получить обратно целиком второй двухлитровый объем указывает на наличие механического препятствия оттоку жидкости. В этой ситуации необходимо изменить положение тела больного, убедиться в том, что дренажный мешок находится ниже уровня брюшной полости, а также в отсутствии препятствующей оттоку воздушной пробки; если все эти мероприятия не устранили проблему, введение контрастного вещества в катетер для ПД с последующим рентгенологическим исследованием может выявить перекручивание катетера или его смещения.
6. Следует тщательно регистрировать объемы вводимого и оттекающего диализата. Поскольку проведение ПД может привести к резкому снижению внутрисосудистого объема, следует активно искать признаки нарушения гемодинамики. После эвакуации жидкости больного взвешивают. Тщательный мониторинг содержания глюкозы в сыворотке крови позволяет избежать тяжелейшего из метаболических осложнений ПД - некетонемической гипергликемической комы. Необходимо ежедневно определять содержание элетролитов и рН крови. Периодический подсчет клеток в оттекающем диализате способствует ранней диагностике перитонита. Получив из брюшной полости мутный диализат, немедленно проводят следующие исследования: подсчет клеток в растворе, окраску мазка по Граму, бактериологическое исследование. Антибиотикотерапию начинают в нормальной насыщающей дозе, затем добавляют антибиотик к диализату в концентрации, которой желательно достичь в крови. При инфицировании канала в брюшной стенке может потребоваться удаление катетера.
7. Механическое смещение диафрагмы объемом жидкости может мешать дыханию; избежать этого можно уменьшением объема вводимого диализата. Лечение по поводу плеврального выпота иногда требует проведения торакоцентеза. Устранить боль, возникающую при введении катетера, можно изменением его положения; причиной боли, которая появляется при вливании диализата, может быть повышение кислотности последнего; устранить эту боль можно добавлением лидокаина к диализующе-му раствору. Боль, появляющаяся в конце эвакуации жидкости, может возникать вследствие присасывания брюшины к отверстиям катетера. Диффузная абдоминальная боль в животе нередко свидетельствует о начале перитонита.
Глава 75
ГИПЕРТИРЕОЗ
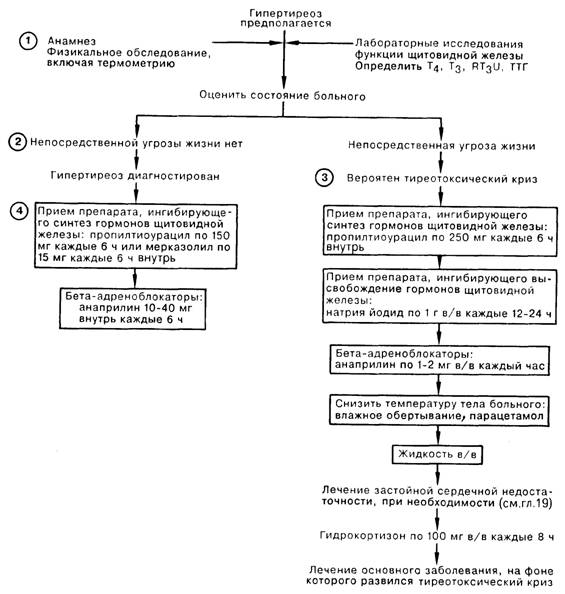
1. Симптоматика гипертиреоза связана с метаболическими эффектами гормонов щитовидной железы, а также с повышением симпатической активности, которая возникает при этом заболевании. Для больных характерны беспокойство, раздражительность, быстрое уставание, необъяснимое снижение массы тела, несмотря на хороший аппетит. Обычно наблюдаются потливость, плохая переносимость жары, легкий тремор конечностей. У женщин часто встречается задержка менструации и аменорея, а у мужчин импотенция и снижение либидо. У пациентов старшего возраста описан синдром «апатичного гипертиреоза», характерными чертами которого являются депрессия, снижение массы тела, миопатия, а также симптомы нарушения сердечно-сосудистой деятельности (тахикардия, аритмии, застойная сердечная недостаточность). При физикальном обследовании при гипертиреозе выявляют тахикардию в покое, легкий тремор рук и языка, теплую, мягкую и влажную кожу, отслоение ногтевой пластинки от ногтевого ложа, гиперрефлексию. Часто встречаются изменения психики, которые варьируют от некоторой веселости до делирия и изнеможения, переходящих в глубокую депрессию. Миопатия и остеопороз встречаются при длительно существующем гипертиреозе.
2. Если состояние больного не внушает опасений за его жизнь, начало лечебных мероприятий следует отложить до получения результатов лабораторного исследования функции щитовидной железы. Лечение острых состояний при тиреотоксикозе включает назначение бета-адреноблокаторов для противодействия повышенной симпатической активности, а также антитиреоидных препаратов, тормозящих синтез гормонов щитовидной железы. В схему лечения гипертиреоза можно включить анаприлин в дозе 10—40 мг внутрь каждые 6 ч и пропилтиоурацил (ПТУ) в дозе 150 мг внутрь каждые 6 ч либо мерказолил по 15 мг каждые 6 ч. ПТУ предпочтительнее, чем мерказолил, так как он частично тормозит превращение Т4 в Т3, быстрее приводя к снижению уровня активного гормона.
3. Тиреотоксический криз — это острое, угрожающее жизни состояние с пароксизмом всех симптомов и признаков тиреотоксикоза. Встречается спонтанно или вследствие стрессовой ситуации (оперативное вмешательство, терапия радиоактивным йодом, роды, острое инфекционное заболевание, инфаркт миокарда, некомпенсированный диабет, травма, выраженная реакция на лекарственные препараты) у больного с гипертиреозом, получающего неадекватную терапию. Для тиреотоксического криза характерны гипертермия (38—41°С), выраженная тахикардия, профузная потливость, боль в животе, диарея, желтуха, дезориентация. Встречаются также гипотензия, застойная сердечная недостаточность, отек легких.
4. Тиреотоксический криз требует неотложной и энергичной лечебной тактики. Если существует предположение такого диагноза, лечение нельзя откладывать до подтверждения его лабораторными методами исследования. Синтез активного гормона щитовидной железы может быть блокирован введением 250 мг ПТУ каждые 6 ч внутрь либо через назогастральный зонд. Начав терапию ПТУ, следует вводить йодид натрия по 1 г каждый 12—24 ч для подавления выброса гормона из щитовидной железы. Анаприлин по 1—2 мг в/в каждый час или 40—80 мг внутрь каждые 6 ч чрезвычайно эффективен для коррекции выраженных сердечно-сосудистых нарушений. Важное значение имеют общие поддерживающие мероприятия: уменьшение лихорадки с помощью холодного одеяла и приема несалициловых жаропонижающих препаратов (салицилаты могут усугубить течение тиреотоксического криза, вытесняя гормоны щитовидной железы из связывающих сайтов на белковых носителях), в/в введение жидкости, в том числе растворов электролитов (вследствие усиленной потливости и диареи у больных нередко наблюдается гиповолемия), оксигенотерапия, выявление и лечение инфекции, на фоне которой развилось это состояние. Показано введение стрессовых доз глюкокортикоидов, так как считается, что у больных с выраженным тиреотоксикозом наблюдается надпочечниковая недостаточность. Даже при оптимальной лечебной тактике смертность у больных с тиреотоксическим кризом достигает 20%.
Глава 76
ОСТРАЯ НАДПОЧЕЧНИКОВАЯ НЕДОСТАТОЧНОСТЬ
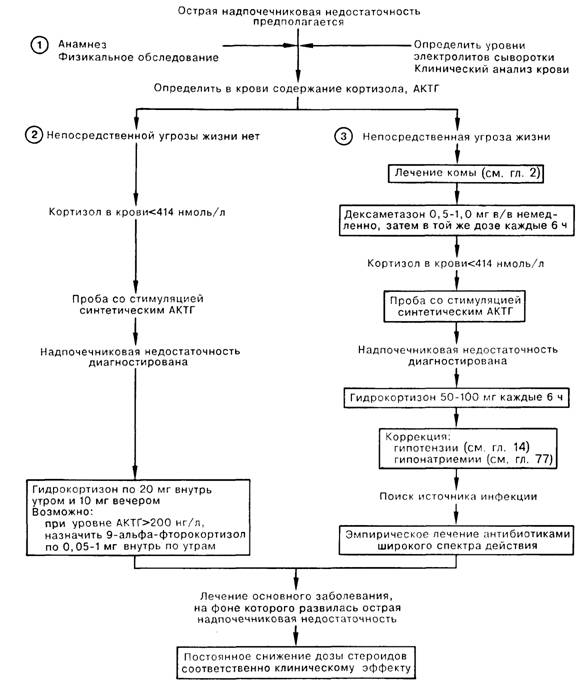
1. Острая надпочечниковая недостаточность является серьезным, требующим неотложного вмешательства, состоянием; причиной ее могут быть: резкое прекращение приема глюкокортикоидных препаратов больным с хронической надпочечниковой недостаточностью; стресс (например, травма, операция, инфекционное заболевание) либо длительное голодание у больного с латентной недостаточностью надпочечников; хирургическое удаление обоих надпочечников или удаление гиперсекрстирующей адреналовой опухоли, которая подавляла активность второго надпочечника; внезапное поражение гипофиза; начало заместительной терапии гормонами щитовидной железы у больного с пангипопитуитаризмом; повреждение обоих надпочечников при травме, кровоизлиянии, тромбозе, инфекционном заболевании или злокачественном новообразовании. Из неспецифичных симптомов чаще всего встречаются головная боль, усталость, тошнота, рвота и диарея. Иногда наступает спутанность сознания или кома. Характерна значительная лихорадка с температурой выше 39°С. Признаком возможной надпочечниковой недостаточности может быть необъяснимая гипотензия. Среди других данных физикального обследования следует назвать цианоз, петехии, дегидратацию, лимфаденопатию, а также патологическую гиперпигментацию кожи и редкие волосы под мышками. Болезненность при пальпации в области реберно-позвоночного угла (признак Rogoff) может свидетельствовать о кровоизлиянии в надпочечник.
2. Острая надпочечниковая недостаточность характеризуется низкими уровнями натрия и глюкозы сыворотки и повышенным содержанием калия и азота мочевины крови. Реже присутствует гиперкальциемия. Нормальное или повышенное количество эозинофилов в периферической крови на фоне стрессовой ситуации убедительно говорит о надпочечниковой недостаточности. Диагностическим признаком недостаточности надпочечников является низкий уровень кортизола в моче и крови в ситуации стресса. Достоверным диагностическим признаком надпочечниковой недостаточности считается низкий уровень кортизола крови, который не поднимается выше 500 нмоль/л через 1 ч после инъекции 0,25 мг Cortrosyn (тест стимуляции синтетическим АКТГ). Повышенный уровень АКТГ соответствует первичной надпочечниковой недостаточности. Если имеется подозрение на недостаточность надпочечников, а выраженность заболевания диктует необходимость экстренного вмешательства, заместительная терапия кортикостероидами может быть начата, не дожидаясь результатов лабораторных методов исследования.
2. Целью экстренной терапии при угрожающей жизни острой надпочечниковой недостаточности являются возмещение адекватного количества глюкокортикоидов посредством введения любого, оказавшегося под рукой препарата, борьба с инфекцией, а также коррекция сердечно-сосудистых нарушений. Дексаметазон в дозе 0,5 1,0 мг в течение первых суток вводят каждые 6 ч. Подтверждением диагноза надпочечниковой недостаточности является уровень кортизола крови менее 500 нмоль/л через 1 ч после парентерального введения Cortrosyn. При положительном результате пробы дексаметазон заменяют гидрокортизоном (50—100 мг каждые 6 ч). Улучшение наступает в течение первых 12 ч после начала заместительной терапии. При положительной динамике на второй день гидрокортизон вводят в дозе 50 мг каждые 6 ч, и у большинства больных дозировку постепенно снижают до 30 мг/сут к 5-му дню. Лечение инфекционных осложнений, характерных для этого синдрома, проводится эмпирически антибиотиками широкого спектра действия с обязательным посевом содержащих возбудитель материалов. У некоторых больных с первичной надпочечниковой недостаточностью для коррекции гиперкалиемии бывает необходима заместительная терапия минералокортикоидами.
Глава 77
ГИПОНАТРИЕМИЯ
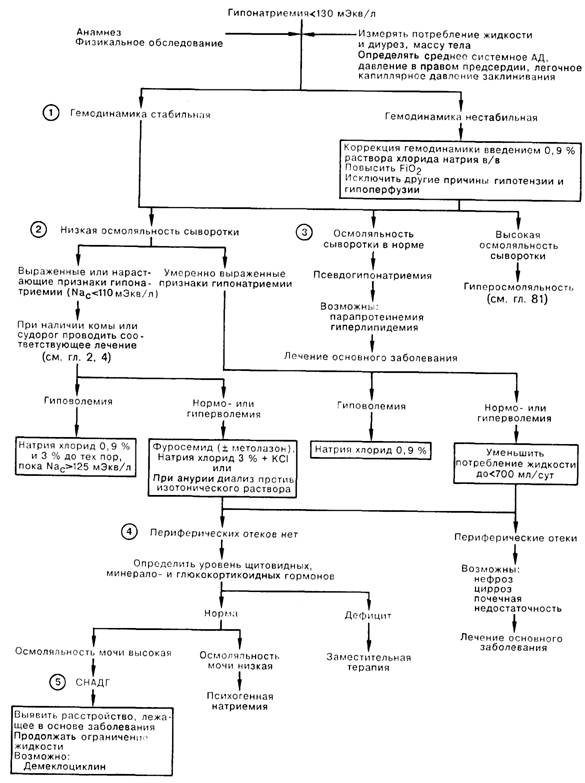
Смертность при острой гипонатриемии (натрий сыворотки, Na+< 130 ммоль/л, при снижении до этого уровня за 12 ч и менее) составляет 50%. Выраженность симптомов при этом состоянии различна от анорексии до эпилептического припадка, и необязательно коррелирует со степенью снижения натрия в сыворотке. Хроническая гипонатриемия (развивающаяся за период более 12 ч) при наличии клинических симптомов характеризуется 10% смертностью, а в отсутствие таковых неопасна для жизни.
1. Часто встречается гиповолемия; для коррекции гипотензии и снижения перфузии органов может потребоваться немедленное в/в введение 0,9% раствора хлорида натрия, а также дыхание смесью с повышенной фракцией кислорода (FiO2).
2. Осмоляльность сыворотки крови (ОсМд) обычно снижена. При наличии выраженных симптомов гипонатриемии (рвота, затемнение сознания, ступор, кома, судороги), отрицательной динамики клинических признаков, либо снижении натрия сыворотки менее 110 ммоль/л следует начать введение 3% раствора хлорида натрия, несмотря на хорошо известную опасность осложнений, среди которых следует назвать застойную сердечную недостаточность, а также субдуральные или интрацеребральные кровоизлияния. В случае гиповолемии следует ввести 0,9% раствор хлорида натрия в количестве 50% от предполагаемого дефицита ОЦК в течение 6 ч, после чего повторно определяют дефицит жидкости и вводят недостающий объем. Одновременно начинают введение 3% раствора хлорида натрия (со скоростью 0,5 ммоль/кг/ч) при ежечасном определении Na+ и К+. Повышение Na+ более чем на 2,5 ммоль/л/ч либо менее чем на 1,5 ммоль/л/ч служит показанием для соответствующего уменьшения или увеличения скорости инфузии 3% раствора хлорида натрия, однако максимальная скорость не должна превышать 1 ммоль/кг/ч. Чаще всего наблюдаются нормо- или гиперволемия и для коррекции содержания натрия сыворотки требуется повышение экскреции воды. Объем экскреции, измеряемый в литрах, для достижения уровня натрия сыворотки, равного 125 ммоль/л, будет составлять [(125 имеющийся уровень Na+)/125] x (0,6) х (масса тела, кг). Повторные дозы фуросемида вводят для достижения адекватного уровня мочеотделения в течение 12 24 ч (обычно 200—500 мл/ч). Потери натрия и калия с мочой (Nam/Km ) измеряют ежечасно и замещают в/в введением 3% раствора хлорида натрия с КС1. Дозы диуретиков и вводимого в растворах хлорида натрия следует подбирать таким образом, чтобы скорость повышения Nac+ составляла 1,5—2,5 ммоль/л/ч. В случае наличия низкого клиренса креатинина может потребоваться инфузия метолазона за 30 мин перед введением каждой дозы фуросемида. Наличие почечной недостаточности иногда требует проведения диализа против изотонического раствора. При низкой осмоляльности сыворотки, умеренно выраженной клинической картине, содержании Nac менее 110 ммоль/л и гиповолемии обычно бывает достаточно введения физиологического раствора, тогда как при нормо- или гиперволемии требуется ограничение потребляемой жидкости.
3. Нормальная осмоляльность сыворотки (Осмс свидетельствует о наличии «псевдогипонатриемии» и отсутствии нарушений водного метаболизма. Измерение дефицита анионов, уровня гаммаглобулинов, холестерина, триглицеридов, кальция сыворотки, электрофорез белков сыворотки крови позволяют выявить одну из возможных причин псевдогипонатриемии: например, множественная миелома, другие па-рапротеинемии, гиперлипидемия. Наличие высокой Осмс указывает на гиперосмоляльность (см. Гиперосмоляльность).
4. Возможной причиной периферических отеков на фоне нормо- или гиперволемии могут быть цирроз, нефроз, почечная недостаточность либо хроническая печеночная недостаточность. Отсутствие периферических отеков указывает на возможность наличия эндокринного заболевания (недостаточность функции щитовидной железы, дефицит минерале- или глюкокортикоидов).
5. Диагноз синдрома неадекватной секреции антидиуретического гормона (СНАДГ) выставляется методом исключения; подтвердить диагноз можно по несоответствию высокого уровня натрия мочи (Naм) степени гипонатриемии. Уровень АДГ в сыворотке может быть в границах нормы, но неадекватно высоким относительно уровня Na+. СНАДГ встречается на фоне заболеваний (злокачественные новообразования легких, поджелудочной железы или двенадцатиперстной кишки; легочные туберкулезные или другие бактериальные, вирусные, грибковые инфекции; расстройства ЦНС, например, менингит, инсульт, опухоли, субдуральные или субарахноидальные кровоизлияния; другие расстройства, например, синдром Гийена—Барре, травмы, перемежающаяся порфирия), а также в результате приема лекарственных препаратов (хлорпропамид, бутамид, индометацин, карбамазепин, циклофосфан).
Глава 78
ГИПЕРКАЛИЕМИЯ
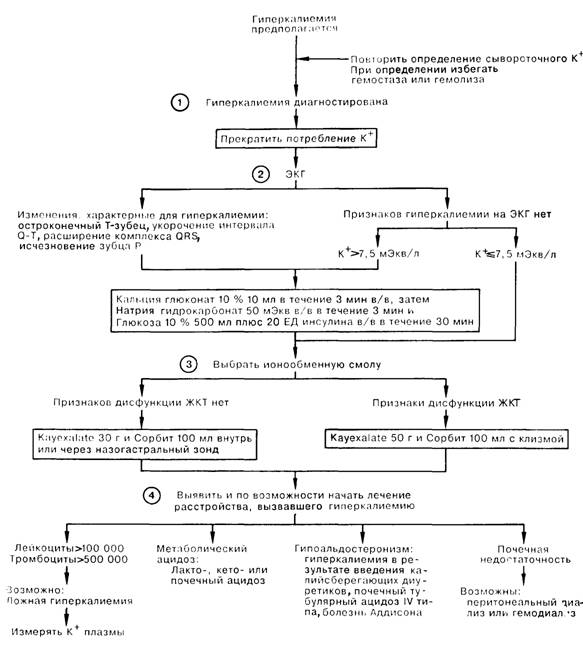
1. Гиперкалиемия (уровень К+ сыворотки более 5,5 ммоль/л) является потенциально угрожающим жизни метаболическим расстройством, требующим экстренной коррекции, предупреждения рецидивов, а также лечения по поводу заболевания, вызвавшего повышение уровня калия в крови. Заподозрив повышение уровня калия, следует выполнить несколько повторых измерений его уровня в сыворотке крови; при этом следует избегать длительного гемостаза и/или гемолиза вследствие долгого сдавления руки жгутом или продолжительного нахождения сгустка в сыворотке.
2. Как только гиперкалиемия подтверждена, следует прекратить всякое введение К+ (например, в виде калиевой соли некоторых антибиотиков). Интенсивность терапии определяется степенью гиперкалиемии, а также выраженностью изменений на ЭКГ. К электрокардиографическим признакам гиперкалиемии относятся узкие, остроконечные зубцы Т, укороченные интервалы Q-Т, переходящие в расширенные комплексы QRS с исчезновением зубца Р, и в конце концов появление ЭКГ синусового типа. Наличие подобных изменений на ЭКГ или повышение сывороточного калия более 7,5 ммоль/л требуют неотложного введения кальция для стабилизации мембранного потенциала; этот вид терапии следует применять с осторожностью у больных, принимающих препараты сердечных гликозидов. Кроме того, необходима в/в инфузия 10% раствора декстрозы для введения глюкозы и инсулина либо 50 100 мл 50% декстрозы в течение 5 мин; инсулин добавляют к раствору из расчета 2 ЕД на 5 г глюкозы. При лечении больных диабетом инсулин вводится в нормальном соотношении с глюкозой, так как у этих больных инфузия глюкозы может усугубить имеющуюся гиперкалиемию. Наконец, показано введение гипертоническою раствора гидрокарбоната натрия, либо в/в в количестве 50 ммоль в течение 3 мин, с повторным, если необходимо, введением через 30 мин той же дозы либо дозы 150 ммоль, которую добавляют к 1 л раствора глюкозы с инсулином.
И глюкоза с инсулином, и раствор гидрокарбоната натрия приводят к перемещению К+ внутрь клеток и, следовательно, к быстрому снижению концентрации калия в сыворотке крови. Эти мероприятия приводят к немедленному, но кратковременному улучшению; затем следует попытаться вывести К+ из организма больного, предупредить калиевую интоксикацию и принять меры по коррекции вызвавших гиперкалиемию причин.
3. Эффективному выведению К+ из организма способствует пероральнос введение с помощью клизмы катионообменных смол (например, натрия полистирсна сульфоната, Kayexalate); при необходимости препарат вводят повторно. В некоторых случаях стимулировать выведение K+ можно с помощью петлевых диуретиков (фуросемид, этакриновая кислота). Следует прекратить всякое дополнительное (с лекарственными препаратами) введение К+; потребление К+ с пищей не должно превышать 2 г/сут.
4. После выведения больного из состояния, угрожающего жизни, следует попытаться установить причину гиперкалиемии, а также принять долгосрочные меры, направленные на снижение содержания К+ в организме. Лейко- и тромбоцитоз могут свидетельствовать о повышении сывороточного K+ вследствие его выброса в процессе тромбообразования; гиперкалиемия в этом случае будет ложной, что и подтверждается измерением уровня калия плазмы. Лечение ацидотических состояний, например лакто- и кетоацидоза, а также гиперхлоремического ацидоза, должно быть этиологическим. Гипоальдостеронизм встречается как составная часть генерализованной надпочечниковой недостаточности либо в качестве изолированного дефекта (например, гипоренинемический гипоальдостеронизм). Наконец, следует оценить функцию почек; при необходимости в комплекс лечебных мероприятий, проводимых по поводу острой или хронической почечной недостаточности, включают диализ.
Глава 79
ГИПОКАЛЬЦИЕМИЯ
1. В анамнезе больного с гипокальциемией обычно имеются указания на предшествующую операцию (тиреоидэктомия, резекция желудка или малого кишечника), прием лекарственных препаратов (антиконвульсантов, антибиотиков, кортикостероидов), массивную гемотрансфузию в недавнем прошлом, нарушение всасывания вЖКТ, абдоминальную боль, возможно, имевшую отношение к острому панкреатиту, а также на заболевание почек или наследственный характер гипокальциемии (псевдогипопаратиреоз, витамин D-резистентный рахит). При физикальном обследовании выявляют искривленные ноги вследствие рахита. Катаракта, умственная отсталость, ожирение, круглое лицо, малый рост, а также укорочение метакарпальных и метатарзальных костей (особенно четвертых и пятых) характерны для больных с псевдогипопаратиреозом. Предрасположенность к судорогам можно выявить при похлопывании по щеке над лицевым нервом (симптом Хвостека) либо надуванием манжеты для измерения артериального давления с целью провокации судороги кисти или стопы (симптом Труссо). Измерение рН артериальной крови, содержания общего или ионизированного кальция, фосфора и магния; азота мочевины крови, креатинина, амилазы, щелочной фосфатазы, а также сывороточного альбумина позволяют подтвердить или отвергнуть наличие гипомагниемии, почечной недостаточности, панкреатита, алкалоза, повышенного минерального обмена в костях. Уровень паратиреоидного гормона (ПТГ) позволяет отличить гипокальциемию вследствие дефицитаПТГ от таковой при резистентности остеокластов к действию гормона. Рентгенологическое исследование костей скелета позволяет выявить псевдопереломы (патогномоничный признак для остеомаляции и рахита), укорочение метакарпальных костей (псевдогипопаратиреоз), кальцификаты в базальных ядрах (гипопаратиреоз), а также остеобластические очаги (гипокальциемия вследствие опухолевого роста).
2. Клинические признаки гипокальциемии зависят от скорости ее развития. Острое снижение уровня кальция в крови повышает возбудимость мотонейронов. Поэтому острая гипокальциемия проявляется подергиваниями мышц, судорогами, парестезиями, стридором, судорожными припадками, а также тетанией. Хроническая гипокальциемия может привести к преждевременному появлению катаракты, алопеции, гиперпигментированной сухой чешуйчатой кожи, а также к неспецифическим изменениям психики, варьирующим от легкой депрессии до явного психоза. Коррекция острой гипокальциемии любой этиологии проводится в/в введением кальция. Взрослым больным, нуждающимся в экстренной помощи, вводят 10-20 мл 10% раствора глюканата кальция в/в в течение 15 мин. Следует соблюдать осторожность при лечении гипокальциемии у больных, принимающих сердечные гликозиды. В дальнейшем потребность в кальции восполняется медленной в/в инфузией (300 мг кальция на 100 мл 5% глюкозы в воде) до тех пор, пока эту потребность можно будет удовлетворять пероральным приемом. Коррекцию гипомагниемии проводят введением 1 г магния сульфата (8 мЭкв) в/м каждые 4—6 ч в зависимости от уровня магния в сыворотке крови и клинической картины. В том случае, если имеются показания к длительной заместительной терапии, следует немедленно начать пероральный прием содержащих кальций препаратов (12 г элементарного кальция в сутки), а также препаратов, содержащих витамин D. Желательно также введение дигидротахистерола (по 0,5—1,0 мг/сут) либо кальцитриола - (0,25—1,0 мкг/сут, фракционно), так как действие этих препаратов наступает быстро.