Искусственная вентиляция характеризуется тремя основными свойствами: она обеспечивает инспираторный и экспираторный газоток легких, создавая или увеличивая минутный объем дыхания; объем газа, подаваемый респиратором, приводит к повышению давления в дыхательных путях, к увеличению объема легких, а также способствует открытию ранее коллапсированных участков легочной ткани; наконец, ИВЛ изменяет соотношение между внутригрудным и наружным давлением.
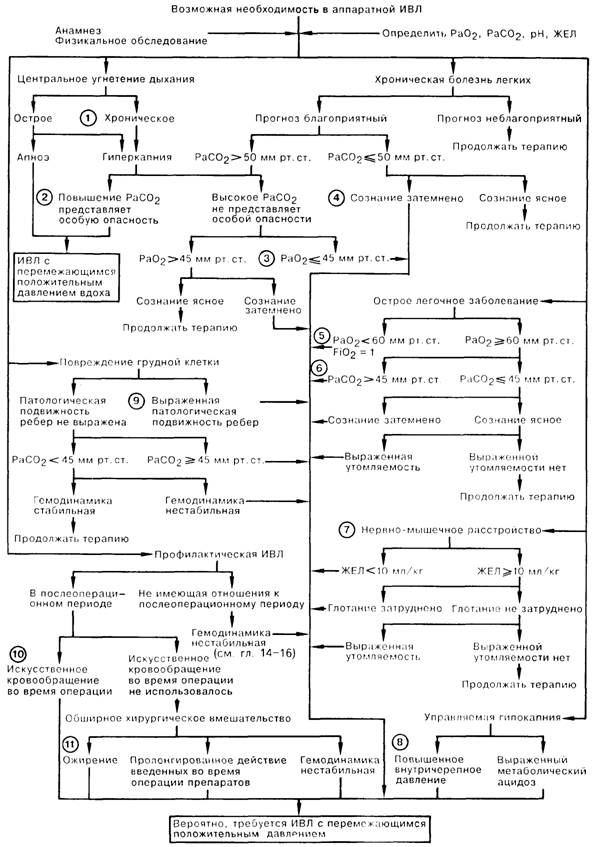
1. Повышение минутной вентиляции используется при лечении больных с центральным угнетением дыхания. Если нарушение носит хронический характер, то прежде чем прибегнуть к ИВЛ, следует определить эффективность стимулирующих дыхание лекарственных препаратов. В первую очередь следует использовать механические устройства наружного воздействия, не требующие эндотрахеальной интубации типа «качающаяся кровать» или кирасный респиратор.
2. Гиперкапния сама по себе необязательно требует коррекции. В то же время в ситуации, когда значительную опасность представляет повышение внутричерепного давления или легочного сосудистого сопротивления, для нормализации РаСО2 показана ИВЛ в режиме перемежающегося положительного давления вдоха (ППД).
3. Гиперкапния всегда связана со снижением РаО2. Подобная гипоксемия иногда не поддастся коррекции без дальнейшего увеличения РаСО2, если только гипоксия сама по себе не приводит к повышению вентиляции. ИВЛ показана в случаях, когда больной не в состоянии поддерживать РаО2 на безопасном уровне (примерно равное 45 мм рт. ст.).
4. Снижение уровня сознания больного является угрожающим признаком по двум причинам: во-первых, оно может указывать на гипоксию мозга, а во-вторых, затемнение сознания больного лишает его возможности активно участвовать в лечебных мероприятиях. Нередко снижение уровня сознания является показанием для проведения ИВЛ.
5. Упорная гипоксемия у больного на фоне дыхания с максимальным FiO2 с помощью лицевой маски или носового катетера («вилки») служит признаком тяжелого острого легочного заболевания. В этой ситуации показано проведение ИВЛ, так как при дальнейшем снижении оксигенации артериальной крови состояние больного может резко ухудшиться. Возрастающая по мере увеличения работы дыхания усталость также свидетельствует об истощении резерва и возможной декомпенсации.
6. Острое легочное заболевание чаще всего сопровождается развитием гипокапнии. Появление даже умеренной гиперкапнии служит признаком тяжести патологического процесса. Возможно, больной находится под действием наркотических препаратов; купировать эффект наркотиков можно введением налоксона.
7. Ухудшение вентиляции у больных с нервно-мышечными заболеваниями, например миастенией, может развиваться с угрожающей быстротой. Для этих больных важное значение имеет динамическое измерение ЖЕЛ.
8. Внутричерепное давление (ВЧД) весьма чувствительно к колебаниям РаСО2, поэтому искусственно вызванная гипокапния часто используется для снижения ВЧД у больных с отеком мозга. При наличии выраженного метаболического ацидоза (рН менее 7.1) индуцированная гипокапния служит временным средством для коррекции кислотно-щелочного равновесия во время лечения основного заболевания.
9. Травма грудной клетки считается серьезной, если сломано более 6 ребер одной половины грудной клетки или более 4 ребер с двух сторон.
10. ИВЛ в течение 12 ч после хирургического вмешательства на сердце необходима для профилактики ацидоза и гипоксемии на период, когда поврежденный миокард наиболее чувствителен к колебаниям показаний гомео-стаза.
11. Ожирение приводит к уменьшению объема легких, гипоксемии, повышенной работе дыхания, а также гиперкапнии; в послеоперационном периоде все вышеперечисленные нарушения нередко встречаются у больных, не страдающих ожирением. Пролонгированное действие миорелаксантов и наркотических препаратов часто встречается у больных с почечной или печеночной недостаточностью.
Глава 55
МЕТОДИКА ПРОВЕДЕНИЯ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ
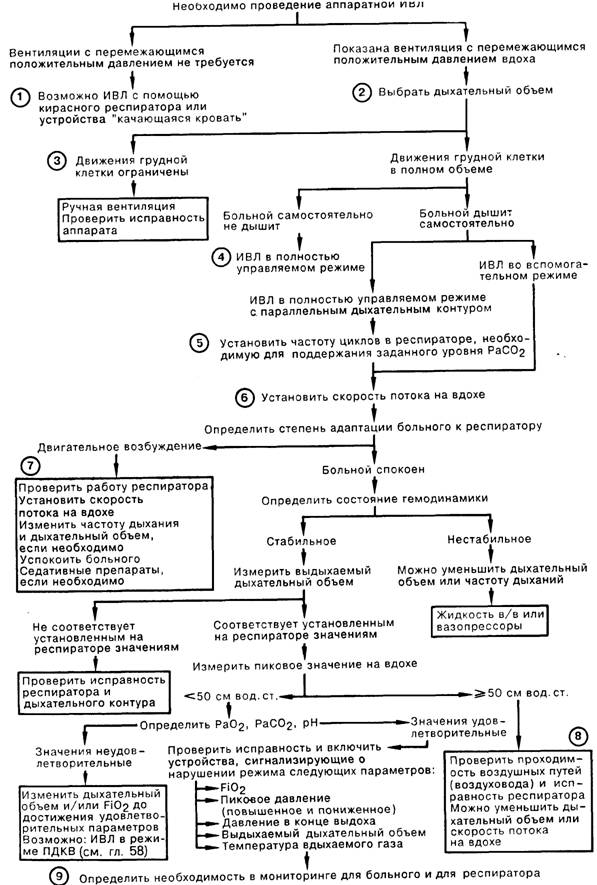
1. Обычно искусственная вентиляция подразумевает создание перемежающегося положительного давления в дыхательных путях (ППД), но существуют и другие режимы проведения ИВЛ, не требующие интубации трахеи. Среди них нужно назвать кирасный респиратор, создающий вокруг грудной клетки перемежающееся отрицательное давление, а также респиратор «качающаяся кровать», использующий увеличение функциональной остаточной емкости, которое имеет место при смещении тела больного из горизонтального положения в положение с приподнятой головой. Эти методики ИВЛ могут быть полезны при лечении расстройств, связанных с центральным угнетением дыхания либо нервно-мышечным заболеванием, однако редко используются при ведении больных с острыми легочными заболеваниями.
2. Дыхательный объем обычно устанавливают из расчета 12—15 мл/кг, при максимальном значении примерно 1200 мл. При использовании таких значительных дыхательных объемов отпадает необходимость в перемежающихся вдохах. Будущее покажет, смогут ли новые методики ИВЛ, основанные на высокочастотной вентиляции и крайне малых дыхательных объемах, заменить ИВЛ с большими дыхательными объемами. У больных с хроническими заболеваниями легких следует использовать небольшие дыхательные объемы (10 мл/кг) во избежание появления эффекта «ловушки» («gas trapping»), который приводит к высокому внутриплевральному давлению и обусловленному им снижению сердечного выброса.
3. Наблюдая за движением грудной клетки, следует убедиться, что раздувание обоих легких на вдохе адекватно, а выдох проходит плавно и до конца. В сомнительных случаях необходимо перейти на ручную вентиляцию, подвергнув проверке исправность респиратора и дыхательного контура.
4. При отсутствии спонтанного дыхания следует использовать управляемую искусственную вентиляцию. При наличии или подозрении на наличие спонтанного дыхания следует использовать не заменяющие самостоятельную вентиляцию, а поддерживающие режимы ИВЛ, которые благодаря параллельному дыхательному контуру позволяют осуществиться спонтанному вдоху между двумя механическими (при этом в обоих случаях больной дышит газовой смесью с тем же FiO2). Этот контур позволяет проводить ИВЛ с низкой частотой дыхания, с перемежающейся принудительной вентиляцией легких (ППВЛ), что сопровождается улучшением сердечного выброса. Начиная ИВЛ, следует думать об условиях и способах ее прекращения; здесь крайне ценным может оказаться режим ППВЛ. Другой, облегчающей переход на спонтанное дыхание методикой является вспомогательная вентиляция, при которой больному позволяют дышать в собственном ритме; вспомогательное дыхание включается автоматически при неадекватных попытках самостоятельного дыхания.
5. Для поддержания РаСО2 на необходимом уровне частота дыхания обычно устанавливается 10—16 циклов/мин. Низкая частота (ППВЛ) меньше влияет на сердечный выброс и предотвращает чрезмерное раздувание легких. У больных с хронической задержкой СО2 желательно снизить РаСО2 до нормальных значений в течение 6—12 ч. У некоторых больных с хроническими заболеваниями легких РаСО2 следует оставить на уровне чуть выше нормы для поддержания метаболического алкалоза. Естественно, при необходимости достигнуть гипокапнии частота дыхательных циклов респиратора должна быть выше.
6. Скорость потока при вдохе следует отрегулировать таким образом, чтобы вдох был короче выдоха. Предположение, что газообмен в легких улучшается при низкой скорости потока на вдохе, неочевидно; существует и прямо противоположная точка зрения.
7. Введение седативных препаратов используется для адаптации больного к респиратору; прекращение ИВЛ требует заблаговременной отмены угнетающих дыхание лекарственных препаратов. Препаратами выбора являются морфина сульфат или диазепам, вводимые в/в титрованно с увеличением дозы на 1—4 мг. Необходимость в применении миорелаксантов возникает редко.
8. При выраженном бронхоспазме или остром легочном заболевании иногда не удается избежать увеличения дыхательного объема для обеспечения адекватной вентиляции; пиковое давление в этом случае может превышать 50 см вод. ст. Измерение пикового и статического давления в дыхательных путях представляет ценную информацию для мониторинга функции легких.
9. Важное значение при ИВЛ имеет непрерывное наблюдение за состоянием больного и работой респиратора. Динамический контроль за больным осуществляется через каждые 2 ч, результаты осмотра фиксируются в карте наблюдения. Изменение газового состава крови проверяют через интервалы, продолжительность которых может варьировать от 30 мин до 1 сут. В острой стадии заболевания ежедневно выполняют рентгенографию грудной клетки и исследование окрашенного по Граму мазка мокроты.
Глава 56