Переливание крови из флакона. Перед переливанием кровь во флаконе осторожно тщательно перемешивают. Переливание крови производят с помощью систем одноразового использования заводского изготовления. При их отсутствии системы монтируют из резиновой или пластикатовой трубки с фильтром-капельницей, длинной и короткой иглами или двумя короткими иглами. При использовании длинной иглы, соединенной с помощью короткой трубки с воздушным фильтром, воздух попадает в перевернутый вверх дном флакон. Поступление в вену реципиента происходит при этом через короткую иглу системы. При использовании двух коротких игл к одной присоединяют трубку длиной 20—25 см с фильтром, которая служит для поступления во флакон атмосферного воздуха, к другой — трубку длиной 100—150 см с фильтром и капельницей; на конце трубки имеется канюля для соединения с иглой, находящейся в вене реципиента. Короткую трубку с фильтром закрепляют (лейкопластырем, марлей и т. д.) у дна фла-
кона; зажимы, наложенные ранее, снимают вначале с длинной резиновой трубки, затем с короткой, при этом длинная трубка заполняется кровью. Повторно поднимая и опуская трубку, убеждаются в том, что кровь вытеснила весь воздух из трубки. После того как будет вытеснен воздух из системы, на длинную резиновую трубку снова накладывают зажим. Производят пункцию вены реципиента иглой и подсоединяют к ней систему.
В случае плохого тока крови при переливании нельзя сразу создавать повышенное давление во флаконе, а необходимо выяснить причину прекращения или замедления тока крови в системе. Причинами могут быть наличие сгустков в системе или крови, неправильное положение иглы в вене или закупорка просвета иглы при проколе пробкового материала.
|
|
Переливание крови из пластикатового контейнера. Перед переливанием крови отрезают длинную трубку, а кровь, находящуюся в ней, используют для определения группы крови донора и проведения пробы на индивидуальную совместимость и резус-совместимость. Пластикатовую иглу системы для переливания крови вводят в штуцер контейнера, предварительно оторвав лепестки, закрывающие входную мембрану. Введение возду-ховодной трубки в мешок не требуется. Систему заполняют кровью так же, как и при переливании крови из флакона.
Применение пластикатовых систем для одноразового переливания крови. Система для переливания крови (рис. 8.4) представляет собой трубку, в которую впаян корпус с капельницей и капроновым фильтром.
Короткий конец трубки заканчивается иглой для прокола пробки флакона. Длинный конец пластикатовой трубки заканчивается канюлей, на которую надевают небольшую резиновую трубку и иглу для пункции вены. Игла и канюля закрыты защитными пластмассовыми колпачками. К системе прилагается игла-фильтр. Систему хранят в герметично запаянном полиэтиленовом мешке. При сохранении целости упаковочного мешка система пригодна для переливания крови в течение срока, указанного заводом-изготовителем.
Кровь с помощью пластикатовой системы переливают в такой последовательности:
• обрабатывают пробку флакона спиртом или йодом, отогнув створки колпачка;
• освобождают иглу на коротком конце системы от колпачка и прокалывают пробку флакона;
• вводят через пробку во флакон иглу для впуска воздуха;
|
|
• пережимают систему зажимом;
• переворачивают флакон вверх дном и укрепляют его в штативе. Для вытеснения воздуха из корпуса фильтра приподнимают последний так, чтобы капельница оказалась внизу, а капроновый фильтр — вверху;
• снимают зажим и заполняют корпус фильтра до половины кровью, поступающей через капельницу. Затем опускают корпус фильтра и заполняют кровью всю систему, после чего вновь пережимают зажимом;
• освобождают иглу от колпачка. Производят венепункцию, снимают зажим и, присоединив канюлю, начинают переливание.
Скорость переливания контролируется визуально по частоте капель и регулируется зажимом.
Если во время трансфузии больному необходимо ввести какие-либо лекарственные вещества, их вводят шприцем, прокалывая иглой резиновый
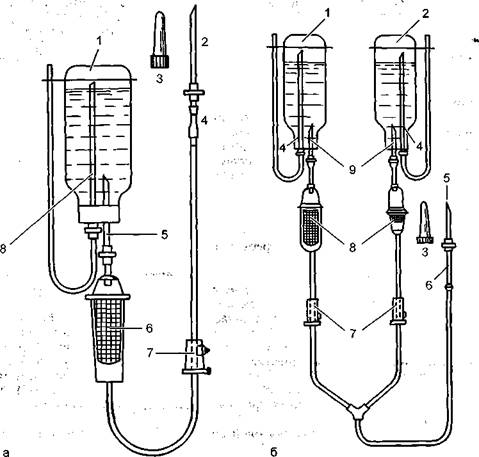
Рис. 8.4. Одноразовая система для переливания крови.
а — (ПК 11-01): 1 — флакон для крови; 2 — игла инъекционная; 3 — колпачок для иглы; 4 — узел для крепления инъекционной иглы; 5 — игла для подключения к флакону; 6 — капельница с фильтром; 7 — зажим; 8 — игла воздуховода;
б — комбинированная система для переливания крови и кровезамещающих жидкостей (КР 11-01): 1 — флакон для крови; 2 — флакон для кровезамещающей жидкости; 3 — колпачок для иглы; 4 — иглы воздуховодов; 5 — инъекционная игла; 6 — узел для крепления инъекционной иглы; 7 — зажимы; 8 — капельницы с фильтром; 9 — иглы для подключения к флаконам.
участок системы. Прокалывать иглой пластикатовую трубку нельзя, так как стенка ее на месте прокола не спадается.
8.5.2. Переливание в вену
|
|
Для переливания крови можно использовать любые поверхностно-расположенные вены. Наиболее удобными для пункции являются вены локтевого сгиба, тыла кисти, предплечья, стопы. Переливание крови в вену может быть произведено путем венепункции, а также венесекции. При длительных переливаниях крови вместо игл используют катетеры из пластиковых материалов. Перед венепункцией обрабатывают операционное поле спиртом,
йодом, отграничивают стерильным материалом. Накладывают жгут и производят венепункцию. При появлении крови из просвета иглы к ней присоединяют систему для переливания крови, предварительно заполненную кровью. Снимают жгут с руки и зажим с системы. Во избежание смещения и выхода иглы из вены павильон иглы и соединенную с ней резиновую трубку фиксируют к коже двумя полосками липкого пластыря.
Для переливания крови путем венесекции чаще всего используют локтевые вены, вены плеча, бедра. После обработки операционного поля производят местную инфильтрационную анестезию. Накладывают жгут, рассекают кожу с подкожной клетчаткой и выделяют вену. Подводят под нее две лигатуры, вену или пунктируют, или вскрывают (делают надрез). В центральном конце вены фиксируют иглу (катетер) лигатурой, дистальный конец перевязывают. Рану зашивают.
В случаях, когда требуется быстрое возмещение объема потерянной крови или планируется длительная трансфузионно-инфузионная терапия, производят катетеризацию магистральных вен. При этом предпочтение отдают подключичной вене. Пункция ее может быть выполнена из надключичной или подключичной зон.
8.5.3. Внутри костное переливание
Переливание крови и других жидкостей в костномозговую полость производят при невозможности введения их внутривенно. Для пункции кости лучше пользоваться специальными иглами (Кассирского, Леонтьева). Введение крови и других жидкостей возможно в любую доступную для пункции кость, содержащую губчатое вещество. Однако наиболее удобными для этой цели являются грудина, крыло подвздошной кости, пяточная кость, большой вертел бедренной кости.
Кожу обрабатывают спиртом и йодом, после чего производят анестезию. Предохранительной насадкой устанавливают необходимую длину иглы в зависимости от толщины мягких тканей над местом пункции. Сверлящим движением прокалывают корковый слой кости. Появление в шприце крови свидетельствует о нахождении конца иглы в губчатом веществе кости. После этого вводят 10—15 мл 0,5—1,0 % раствора новокаина. Через 5 мин к игле присоединяют систему и приступают к переливанию крови.
8.5.4. Внутриартериальное переливание
Для внутриартерального введения крови чаще всего используют лучевую, локтевую или внутреннюю большеберцовую артерии, так как они наиболее доступны. Проводят пункцию или секцию артерии. Аппаратура для внутриартериального введения крови состоит из системы для переливания, манометра и баллончика для нагнетания воздуха. Систему монтируют так же, как и для внутривенного переливания крови. После заполнения системы кровью к воздуховодной игле присоединяют резиновую трубку, соединенную тройником с баллончиком и манометром.
На трубку накладывают зажим и присоединяют ее к игле, введенной в артерию. Затем во флаконе создают давление 60—80 мм рт. ст. Снимают зажим и в течение 8—10 с доводят давление до 160—180 мм рт. ст. в случаях тяжелого шока и при атональных состояниях, до 200—220 мм рт. ст. — при клинической смерти.
После введения 50—60 мл крови резиновую трубку у иглы прокалывают и шприцем вводят 0,1 % раствор адреналина (при тяжелом шоке — 0,2—0,3 мл, при агональном состоянии — 0,5 мл и при клинической смерти — 1 мл). Массивные непрерывные трансфузии крови в артерию, особенно крови с адреналином, могут вызвать длительный спазм ее и тромбоз. Поэтому внут-риартериальное вливание необходимо производить дробно, по 250—300 мл, целесообразно перед трансфузией ввести 8—10 мл 1 % раствора новокаина. По показаниям (отсутствие пульсации периферических артерий) после массивных внутриартериальных гемотрансфузий следует применять антикоагулянты. После окончания введения крови кровотечение останавливают наложением давящей повязки.
8.5.5. Непосредственное (прямое) переливание
Для прямых переливаний крови используют аппараты, устройство которых основано на применении шприца и трехходового крана и дает возможность создания замкнутой системы. Кровь переливают такими аппаратами прерывистым током. Более современными являются аппараты, позволяющие переливать кровь непрерывным током и регулировать его скорость; механизм их работы основан на принципе центробежного насоса.
Перед началом переливания крови систему заполняют 5 % раствором натрия цитрата или изотоническим раствором натрия хлорида с гепарином (на 1 л изотонического раствора натрия хлорида — 5000 ЕД гепарина). Кожу над веной реципиента обрабатывают обычным способом, накладывают жгут, после чего производят пункцию. Затем присоединяют аппарат, снимают жгут. Работу аппарата необходимо проверить введением в вену реципиента небольшого количества (5—7 мл) изотонического раствора натрия хлорида. После аналогичной обработки кожи локтевого сустава и наложения жгута пунктируют вену донора.
8.5.6. Аутотрансфузия крови
Аутотрансфузия представляет собой переливание больному собственной крови, взятой у него заблаговременно до операции, непосредственно перед или во время операции. Целью аутогемотрансфузии является возвращение потери крови во время операции собственной кровью, лишенной отрицательных свойств донорской крови. Аутогемотрансфузия исключает возможные изосерологические осложнения при переливании донорской крови: иммунизацию реципиента, развитие синдрома гомологичной крови, а кроме того, позволяет преодолеть трудности подбора индивидуального донора для больных с наличием антител к антигенам эритроцитов, не входящих в системы AB0 и резус.
8.5.7. Обменное (заменное) переливание
Частичное или полное удаление крови из сосудистого русла реципиента с одновременным замещением ее адекватным или превышающим объемом донорской крови применяют для удаления из крови больного различных ядов (при отравлениях, эндогенных интоксикациях), продуктов метаболизма, гемолиза, антител — при гемолитической болезни новорожденных, ге-
мотрансфузионном шоке, тяжелых токсикозах, острой почечной недостаточности.
Существует непрерывно-одномоментное и прерывисто-последовательное обменное переливание крови. При непрерывно-одномоментном обменном переливании скорость эксфузии и трансфузии крови равны. При прерывисто-последовательном обменном переливании крови эксфузию и трансфузию крови производят небольшими дозами прерывисто и последовательно с использованием одной и той же вены. Операция обменного переливания крови начинается с кровопускания из бедренной вены или артерии. Кровь при взятии поступает в градуированный сосуд, где поддерживается отрицательное давление путем откачивания воздуха. После изъятия 500 мл крови начинают трансфузию, одновременно продолжая кровопускание; при этом поддерживают равновесие между эксфузией и трансфузией. Средняя скорость обменной трансфузии 1000 мл в течение 15 мин. Для обменного переливания крови рекомендуется свежезаготов-ленная кровь донора, подобранная по антигенам системы AB0, резус-фактору, реакции Кумбса (иммунологическая реакция для выявления неполных антител к ауто- и изоантигенам эритроцитов). Однако возможно и применение консервированной крови малых сроков хранения. Для предупреждения гипокальциемии, которая может быть вызвана цитратом натрия консервированной крови, вливают 10 % раствор глюконата кальция или хлорида кальция (10 мл на каждые 1500—2000 мл введенной крови). Недостаток обменного переливания крови — посттрансфузи-онные реакции (возможность возникновения синдрома массивных гемо-трансфузий).
Термин «массивная гемотрансфузия» подразумевает полную замену ОЦК в течение 24 ч (10 стандартных упаковок цельной крови для взрослого человека средней массы тела). Исследования последних лет позволили внести ясность в ряд положений по поводу массивных гемотрансфузий. Наиболее важные из них:
• нарушения свертывающей системы возможны во всех случаях, но нет никакой связи между объемом перелитой крови и риском коагулопатии;
• введение тромбоцитов и свежезамороженной плазмы через определенные интервалы во время массивных гемотрансфузий также не снижает вероятности развития коагулопатии;
• дилюционная тромбоцитопения не будет развиваться до тех пор, пока объем перелитой крови не превысит ОЦК в 1,5 раза;
• избыточное введение натрия гидроцитрата может привести к связыванию Са2+ в крови реципиента и вызвать гипокалыгиемию, хотя значение подобной реакции сегодня полностью неясно. Тем не менее превращение натрия гидроцитрата в гидрокарбонат в процессе метаболизма может стать причиной выраженного метаболического алкалоза;
• гиперкалиемию при массивных гемотрансфузиях наблюдают достаточно редко, но развитие глубокого метаболического алкалоза может сопровождаться гипокалиемией;
• при проведении массивных гемотрансфузий рекомендовано использование устройства для согревания крови и фильтров для осаждения микроагрегатов.
8.6. Обязательные исследования при переливании крови
Расценивая гемотрансфузионную терапию как гистосовместимую трансплантацию, которой присущ ряд серьезных осложнений, следует акцентировать внимание на обязательном соблюдении всех требований гемотрансфузий.
 Десять вопросов, которые должен задать себе врач перед назначением трансфузии:
Десять вопросов, которые должен задать себе врач перед назначением трансфузии:
1. Какое улучшение в состоянии больного ожидается в результате трансфузии компонентов крови?
2. Можно ли минимизировать кровопотерю и избежать трансфузии компонентов крови?
3. Можно ли использовать в данном случае аутогемотрансфузию, реин-фузию?
4. Какие абсолютные клинико-лабораторные показания имеются у пациента для назначения трансфузии компонентов крови?
5. Учтен ли риск передачи ВИЧ-инфекции, гепатита, сифилиса или другой инфекции при трансфузии компонентов крови?
6. Ожидается ли лечебный эффект от трансфузии более значимым, чем риск возможных осложнений, вызванных переливанием компонентов крови данному пациенту?
7. Есть ли альтернатива переливанию компонентов крови?
8. Предусмотрено ли наблюдение квалифицированного специалиста за пациентом после трансфузии и его немедленное реагирование в случае появления реакции (осложнения)?
9. Сформулировано и записано ли показание (обоснование) трансфузии в историю болезни и заявку на компоненты крови?
10. Если бы переливание потребовалось мне в подобных обстоятельствах, назначил бы я его себе?
Общие положения. Перед переливанием крови в истории болезни необходимо обосновать показания к введению трансфузионной среды, определить дозировку, кратность и способ введения, а также продолжительность такого лечения. После выполнения назначенных лечебных мероприятий следует определить их эффективность, основываясь на исследовании соответствующих показателей.
К самостоятельному выполнению гемотрансфузии допускается только врач. Лицо, осуществляющее переливание крови, несет ответственность за правильное выполнение всех подготовительных мероприятий и проведение соответствующих исследований.
Мероприятия, проводимые перед переливанием крови. Перед переливанием крови (эритроцитов, лейкоцитов, тромбоцитов, плазмы) врач обязан(!):
• удостовериться в доброкачественности переливаемой среды;
• проверить групповую принадлежность крови донора и реципиента, исключить их групповую и резусную несовместимость;
• провести пробы на индивидуальную групповую и резусную совместимость;
• переливание крови осуществлять после проведения трехкратной биологической пробы.
Оценка качества гемотрансфузионной среды складывается из проверки паспорта, срока годности, герметичности сосуда и макроскопического осмотра. Паспорт (этикетка) должен содержать все необходимые сведения: наименование среды, дату заготовки, групповую и резусную принадлежность, регистрационный номер, фамилию и инициалы донора, фамилию врача, заготовившего кровь, а также этикетку «стерильно». Сосуд должен быть герметичен. При внешнем осмотре среды не должно быть признаков
гемолиза, посторонних включений, сгустков, мути и других признаков возможного инфицирования.
Непосредственно перед каждым переливанием крови лицо, осуществляющее трансфузию, сопоставляет групповую и резусную принадлежность крови донора и реципиента, а также проводит контрольное определение группы крови донора и реципиента двумя сериями сывороток или с помощью цоли-клонов. Переливание подобранной трансфузионной среды разрешается, если групповая и резусная принадлежность их совпадают с таковыми у больного.
Проба на индивидуальную групповую совместимость (по системе АВО). На чистую сухую поверхность планшета или пластинки при комнатной температуре наносят и смешивают в соотношении 10:1 сыворотку реципиента и кровь донора. Периодически покачивая планшет, наблюдают за ходом реакции. При отсутствии агглютинации в течение 5 мин кровь считают совместимой. Наличие агглютинации указывает на несовместимость крови реципиента и донора — такую кровь переливать нельзя. В сомнительных случаях результат пробы контролируют под микроскопом: при наличии монетных столбиков, исчезающих после добавления теплого (37 °С) 0,9 % раствора натрия хлорида, кровь совместима; если в капле смеси видны аг-глютинаты, не расходящиеся при добавлении теплого 0,9 % раствора натрия хлорида, кровь несовместима.
Проба на совместимость по резус-фактору (с 33 % раствором полиглю-кина в пробирке без подогрева). Для постановки пробы необходимо иметь 33 % раствор полиглюкина, 0,9 % раствор натрия хлорида, пробирки лабораторные, штатив, сыворотку реципиента, кровь донора. Пробирки маркируют с указанием фамилии и инициалов больного, его группы крови и номера контейнера (бутылки) с донорской кровью. На дно пробирки пипеткой наносят 2 капли сыворотки крови больного, одну каплю донорской крови и одну каплю 33 % раствора полиглюкина. Содержимое пробирки перемешивают путем однократного встряхивания. Затем пробирку в течение 5 мин вращают вокруг продольной оси таким образом, чтобы содержимое ее растекалось (размазывалось) по стенкам пробирки. После этого в пробирку добавляют 2—3 мл 0,9 % раствора натрия хлорида и перемешивают содержимое путем трехкратного перевертывания пробирки (взбалтывать запрещается), просматривают ее в проходящем свете и выносят заключение. Наличие агглютинации в пробирке указывает, что кровь донора несовместима с кровью больного и не должна быть ему перелита. Если содержимое пробирки остается равномерно окрашенным и не наблюдается признаков агглютинации эритроцитов, кровь донора совместима с кровью больного.
Биологическая проба. Для исключения индивидуальной несовместимости, которая не может быть выявлена предыдущими реакциями, производят биологическую пробу. Она заключается в том, что первые 50 мл крови вводят реципиенту по 10—15 мл струйно с интервалами 3 мин. Отсутствие признаков несовместимости после вливания 50 мл крови позволяет производить переливание крови без перерыва. В течение всей операции переливания крови необходимо вести строгое наблюдение за больным, и при появлении малейших признаков несовместимости трансфузию следует прекратить. В случае переливания нескольких порций крови от разных доноров реакции на совместимость и биологическую пробу проводят с каждой новой порцией в отдельности. При проведении биологической пробы (желательно до дачи наркоза больным, назначенным на операцию) необходимо следить за пульсом, дыханием, внешним видом реципиента и чутко прислушиваться к его жалобам.
Мероприятия, проводимые в ходе переливания. Переливание крови и других средств следует проводить при строгом соблюдении правил асептики. В ходе гемотрансфузии необходимо периодически контролировать самочувствие реципиента и его реакцию на переливание. При появлении тахикардии, болей в пояснице, озноба и других признаков, указывающих на возможную несовместимость, недоброкачественность или непереносимость больным данной среды, следует прекратить переливание и принять меры к выяснению причин возникшей реакции (осложнения) и проведению необходимых лечебных мероприятий.
Мероприятия, проводимые после переливания. После гемотрансфузии определяют непосредственный лечебный эффект, а также наличие или отсутствие реакции (осложнения). Если переливание крови проводилось под наркозом, к концу его необходимо провести катетеризацию мочевого пузыря с целью определения количества мочи, ее цвета, а также наличия гемо-глобинурии или гематурии. Через 1, 2, 3 ч после переливания измеряют температуру тела, и по ее изменению лечащий врач выносит заключение о наличии (отсутствии) реакции. Через 1 сут после переливания необходимо провести анализ мочи, а через 3 сут анализ крови.
Каждый случай переливания крови и ее компонентов записывают в истории болезни в виде протокола, в котором отражают: показания к переливанию; реакции (пробы), проведенные перед переливанием (определение группы и Rh-фактора крови реципиента и донора, пробы на индивидуальную групповую совместимость и по Rh-фактору, трехкратная биологическая проба); метод и техника трансфузии; доза перелитой крови; паспортные данные донорской крови; реакции на переливание; температура через 1, 2, 3 ч после трансфузии; кто переливал (ФИО, должность).
Флакон с остатком крови и ее компонентов (5—10 мл), а также пробирки с кровью (сывороткой) реципиента, использованной для проведения проб на совместимость, помещают в холодильник (на 2 сут) для проверки в случае возникновения посттрансфузионного осложнения. При возникновении посттрансфузионной реакции или осложнения принимают меры по выяснению причин и проводят соответствующее лечение.
8.7. Острые гемотрансфузионные реакции и осложнения
При массивных гемотрансфузиях у 10 % реципиентов можно наблюдать те или иные побочные реакции и осложнения (табл. 8.4).
Гемотрансфузионные реакции — симптомокомплекс, развивающийся после гемотрансфузии, не сопровождающийся, как правило, серьезными и длительными нарушениями функций органов и систем и не представляющий непосредственной опасности для жизни. Клинически (в зависимости от причины возникновения и течения) различают пирогенные, аллергические и анафилактические гемотрансфузионные реакции.
Пирогенные реакции возникают через 1 —3 ч после трансфузии вследствие внесения пирогенов в кровеносное русло реципиента или изосенсиби-лизации к антигенам лейкоцитов, тромбоцитов, плазменных белков.
В зависимости от клинического течения различают 3 степени пироген-ных реакций: легкие, средней тяжести и тяжелые. Легкие реакции сопровождаются повышением температуры тела в пределах 1 °С, легким недомоганием; средние реакции — повышением температуры тела на 1,5—2 °С, ознобом, учащением пульса и дыхания, общим недомоганием; тяжелые реак-
Таблица 8.4. Основные гемотрансфузионные реакции и осложнения
| Реакция | Частота | Причина |
| Пирогенная | 1-4% | Антитела к лейкоцитам донора |
| Аллергическая | 1-3 % | Сенсибилизация к белкам плазмы донора |
| Острое повреждение легких | 1:5000 перелива- | Лейкоагглютинины в донорской |
| ний | крови | |
| Острый гемолиз | 1:6000 перелива- | АВ-антитела к эритроцитам до- |
| ний | нора | |
| Токсико- и нфекционный | — | Недоброкачественность перели- |
| шок | той крови | |
| Тромбоэмболия | Попадание в систему крови сгустков, образовавшихся в переливаемой крови | |
| Воздушная эмболия | — | Погрешности в проведении трансфузии |
| Острые циркуляторные на- | — | Перегрузка правого предсердия и |
| рушения | левого желудочка сердца большим объемом крови |
ции — повышением температуры тела более чем на 2 °С, ознобом, головной болью, цианозом губ, одышкой, иногда болью в пояснице и костях.
Пирогенные реакции возникают повторно менее чем у 50 % больных и не являются противопоказанием для повторного переливания крови. Для дальнейших ге-мотрансфузий при повторной лихорадке необходимы эритроцитная масса, обедненная лейкоцитами, или отмытые эритроциты.
Аллергические реакции наступают в первые сутки в результате сенсибилизации больного к антигенам плазменных белков и возникают чаще всего при повторных или многократных трансфузиях крови или плазмы. Характеризуются лихорадочным состоянием, изменением АД, одышкой, тошнотой, иногда рвотой, а также крапивницей, зудом кожи. В редких случаях переливание крови и плазмы может вызвать развитие реакции анафилактического типа, клиническая картина которой характеризуется острыми вазомоторными расстройствами (беспокойство, покраснение лица, цианоз, приступы удушья, учащение пульса, снижение АД).
При слабовыраженных аллергических реакциях и отсутствии лихорадки гемо-трансфузию можно продолжить. Обычно переливание крови прекращают при неэффективности антигистаминных средств. Иногда зуд можно купировать внутримышечным введением 25—50 мг димедрола. Препарат можно использовать и с профилактической целью перед трансфузией у больных с повышенной чувствительностью. Анафилактические реакции устраняют с помощью интенсивной инфузионной терапии (предпочтение отдают коллоидным растворам) и адреналина (0,1 мл в разведении 1:1000 внутривенно или 0,3—0,5 мл подкожно). По возможности следует избегать гемотрансфузий больным с аллергией. Если все же она необходима, то следует использовать отмытые эритроциты. Для высокосенсибилизированных пациентов можно специально приготовить деглицеролизированную эритроцитную массу.
Анафилактические реакции. Время появления этих реакций — от первых минут переливания до 7 сут; причиной является наличие в крови реципиента антител к иммуноглобулинам, имеющимся в составе вводимой среды, и развитие реакции «антиген — антитело». Ведущими симптомами являются покраснение лица, сменяющееся бледностью, удушье, одышка, тахикар-
дия, снижение АД, в тяжелых случаях — рвота, потеря сознания. Иногда вследствие изосенсибилизации к иммуноглобулину IgA может развиться анафилактический шок.
Все введения препаратов крови должны быть разрешены трансфузиологом, и их следует проводить под его постоянным контролем. Всех больных с проявлениями анафилаксии в анамнезе обследуют на предмет дефицита иммуноглобулина А.
При возникновении гемотрансфузионных реакций надо немедленно прекратить трансфузию и назначить сердечно-сосудистые, седативные и гипосенсибилизирующие средства. Прогноз благоприятный.
Для профилактики гемотрансфузионных реакций необходимы:
• строгое соблюдение всех условий и предъявляемых требований при заготовке и переливании консервированной крови, ее компонентов и препаратов — применение для трансфузий систем одноразового использования;
• учет состояния реципиента до трансфузии, характера его заболевания, выявление повышенной чувствительности, изосенсибилизации;
• использование соответствующих компонентов крови;
• индивидуальный подбор донорской крови, ее препаратов для больных с изосенсибилизацией.
Гемотрансфузионные осложнения — симптомокомплекс, характеризующийся тяжелыми нарушениями деятельности жизненно важных органов и систем, опасными для жизни больного.
Основные причины осложнений:
• несовместимость крови донора и реципиента по антигенам эритроцитов (по групповым факторам системы АВО, резус-фактору и другим антигенам);
• недоброкачественность перелитой крови (бактериальное загрязнение, перегревание, гемолиз, денатурация белков вследствие длительного хранения, нарушения температурного режима хранения и др.);
• погрешности в проведении трансфузии (возникновение воздушной эмболии, циркуляторных нарушений, кардиоваскулярной недостаточности);
• массивные дозы трансфузии;
• перенос возбудителей инфекционных болезней с переливаемой кровью.
Острый гемолиз возникает при несовместимости крови донора и реципиента по системе АВО или Rh-фактору. Первые клинические проявления осложнения, вызванного переливанием больному несовместимой по групповым факторам крови, возникают в момент трансфузии или в ближайшее время после нее; при несовместимости по резус-фактору или другим антигенам — через 40—60 мин и даже через 2—6 ч.
В начальном периоде появляется боль в пояснице, груди, озноб, одышка, тахикардия, снижение АД (в тяжелых случаях — шок), внутрисосуди-стый гемолиз, анурия, гемоглобинурия, гематурия. Позднее — острая пече-ночно-почечная недостаточность (желтушность кожи и слизистых оболочек, билирубинемия, олигоанурия, низкая плотность мочи, уремия, азотемия, отеки, ацидоз), гипокалиемия, анемия.
В лечении используют большие дозы глюкокортикоидов, дыхательные аналептики, наркотические анальгетики, средне- и низкомолекулярные коллоидные растворы. После стабилизации гемодинамики проводят форси-
рование диуреза; показаны также трансфузии одногруппной индивидуально подобранной свежеконсервированной крови или эритроцитов.
Острая дыхательная недостаточность (ОДН) является довольно редким осложнением переливания крови. ОДН можно наблюдать даже после однократного переливания как цельной крови, так и эритроцитной массы. Патогенез ОДН связывают со способностью антилейкоцитарных антител донорской крови взаимодействовать с циркулирующими гранулоцитами реципиента. Сформировавшиеся лейкоцитарные комплексы поступают в легкие, где высвобождающийся клетками ряд токсичных продуктов повреждает капиллярную стенку, в результате чего изменяется ее проницаемость и развивается отек легких; при этом сложившаяся картина напоминает острый респираторный дистресс-синдром. Признаки дыхательной недостаточности, как правило, развиваются в течение 1—2 ч с момента трансфузии. Обычно бывает лихорадка, отмечаются случаи острой гипотензии. Рентгенограмма грудной клетки выявляет отек легких, но давление в легочных капиллярах при этом сохраняется в пределах нормы. Хотя состояние у больных с ОДН может быть тяжелым, сам легочный процесс обычно разрешается в течение 4—5 сут, не нанося существенного повреждения легочной ткани.
При первых признаках ОДН трансфузию следует прекратить (если она еще продолжается). Основные лечебные мероприятия направлены на коррекцию дыхательных расстройств.
Инфещионно-токсический шок возникает при внутрисосудистом поступлении микроорганизмов и продуктов жизнедеятельности вегетирующих в такой среде микроорганизмов. Он развивается в момент введения первых порций или в первые 4 ч. Отмечается покраснение лица, сменяющееся цианозом, одышка, падение АД ниже 60 мм рт. ст., рвота, непроизвольное мочеиспускание, дефекация, потеря сознания, повышение температуры. В более поздние сроки (на 2-е сутки) отмечается токсический миокардит, сердечная и почечная недостаточность, геморрагический синдром. Лечение такое же, как и при гемотрансфузионном шоке, но добавляют антибиотики, сердечные средства, при необходимости обменно-замещающее переливание крови, гемосорбцию.
Такое осложнение, как недоброкачественность перелитой крови, ее компонентов и препаратов, связано с внутрисосудистым поступлением продуктов разрушения эритроцитов или денатурированных белков плазмы, альбумина (результат длительного или неправильного хранения). Осложнение возникает в первые 4 ч. Клиническая картина и лечение сходны с таковыми при гемотрансфузионном шоке.
Тромбоэмболия возникает при попадании в вену микросгустков, нарушении микроциркуляции в зоне легочной артерии или ее ветвей. В первые сутки появляются боли за грудиной, кровохарканье, повышение температуры тела; клинически и рентгенологически — «шоковое легкое», реже инфаркт-пневмония. Лечение комплексное, включает сердечные средства, дыхательные аналептики, антикоагулянты прямого и непрямого действия, фибрино-литики.
Воздушная эмболия возникает при попадании в сосудистое русло воздуха в дозе более 0,5 мл на 1 кг массы тела; клинически в момент переливания возникают боли в груди, одышка, бледность лица, падение АД ниже 70 мм рт. ст., нитевидный пульс, рвота, потеря сознания. Возможна парадоксальная эмболия сосудов мозга, венечных артерий с соответствующей симптоматикой. Лечение комплексное, с учетом основного заболевания: введение анальгетиков, сердечных средств, дыхательных аналептиков, кортикосте-роидов, ингаляция кислорода, при необходимости — ИВЛ, массаж сердца, лечение в барокамере.
Развитие острых циркуляторных нарушений (острое расширение и остановка сердца) возможно при быстром введении большого количества растворов и как следствие перегрузки правого предсердия и левого желудочка сердца. Во время трансфузии возникает одышка, цианоз лица, снижение АД до 70 мм рт. ст., частый пульс слабого наполнения, ЦВД выше 15 см вод. ст., отек легких. Для купирования этого состояния необходимо прежде всего прекратить введение растворов. Ввести коргликон, эфедрин или мезатон, эуфиллин. При необходимости — интубация трахеи, искусственная вентиляция легких, непрямой массаж сердца.
Трансмиссивные инфекционные заболевания возникают при перенесении с кровью, ее компонентами и препаратами возбудителей СПИДа, сифилиса, гепатита В, малярии, гриппа, сыпного и возвратного тифа, токсоплазмоза, инфекционного мононуклеоза. Время появления первых симптомов, клиника и лечение зависят от заболевания.
8.8. Организация службы крови и донорства в России