 Цель:
Цель:
1. Удаление секрета из просвета интубационной и трахеостомической трубки и нижних отделов трахеи.
2. Получение материала дня бактериологического анализа.
Показания:
1. Булькающие звуки в трубке.
2. Появление пузырей в тубусе трубки.
3. Нарастание явлений гипоксии и гиперкапнии у больного.
4. Повышение давления в контуре аппарата ИВЛ на вдохе при контроле вентиляции по объему.
5. Снижение объема вентиляции при ИВЛ, контролируемой по давлению.
6. Выявление патологической микрофлоры.
Правила проведения трахеобронхиальной аспирации:
1. При выполнении данной процедуры пациент должен находится на спине.
2. Эту процедуру должны выполнять два человека.
3. Манипуляция осуществляется при строгом соблюдении асептики.
4. Включать разряжение только после того, как конец катетера подведен к месту отсасывания, иначе травмируется слизистая.
5. Отсасывание не должно быть более 10–15 сек.
| Этапы | Обоснования |
| Оснащение | |
| 1. Вакуумный аспиратор с регулировкой степени раздражения | Для проведения вакуумной аспирации |
| 2. Набор стерильных катетеров: а) диаметр катетера должен быть меньше, чем половина диаметра трубки; б) отверстия должны быть на конце катетера и с боку. | Профилактика инфицирования ТБД а) предупреждение возникновения ателектазов; б) для более эффективной аспирации секрета. |
| 3. Монитор | Осуществлять контроль ЧСС и сатурации |
| 4. Шприц для распускания раздувной манжеты | Профилактика пролежней трахеи |
| 5. Стерильные перчатки | Предотвратить кросконтаминацию через руки персонала |
| 6. Стерильный физиологический раствор натрия хлорида | Для разжижения мокроты и облегчения ее удаления |
| 7. Стерильные пробирки со средой | Для взятия материала на бакпосев |
| I. Проведение процедуры | |
| 1. Объяснить пациенту смысл манипуляции | Снизить эмоциональные и физические страдания больного и по возможности добиться сотрудничества |
| 2. Провести перкуссионный массаж грудной клетки | С целью улучшения отхождения мокроты |
| 3. Провести преоксигенацию 100% кислородом в течение 2 минут | Профилактика гипоксии |
| 4. Распустить манжетку интубационной трубки | Профилактика пролежней трахеи |
| 5. Провести гигиеническую обработку рук, надеть стерильные перчатки | Профилактика кросконтаминации |
| II. Выполнение процедуры | |
| 1. Ввести стерильный катетер в тубус трубки так, чтобы его конец не выходил за срез трубки больше, чем на 1–2 см | Удалить секрет из нижних отделов трахеи. Более глубокое введение может травмировать слизистую трахеи и позволить санировать только один бронх. |
| 2. Включить вакуумный аспиратор с разрежением не более 100 мм. вд. ст. | Профилактика бронхотравм |
| 3. Провести прерывистое удаление мокроты, извлекая и поворачивая катетер вокруг своей оси. Аспирацию проводить не более 15 сек. | Для более эффективного удаления мокроты. Профилактика гипоксии. |
| 4. Ввести физиологический раствор натрия хлорида в объеме 5 мл до аспирации, которую проводят через 5 дыхательных циклов | Для разжижения мокроты и более тщательного ее удаления. |
| 5. Повторное выполнение процедуры провести через 10–15 дыхательных циклов аппарата ИВЛ со 100% кислородом и после восстановления ЧСС и сатурации | В случае развития нарушения ритма сердца и резкого падения сатурации в ходе манипуляции – аспирацию прекратить. |
| 6. При необходимости забрать секрет из ТБД для бакисследования в стерильную пробирку со средой. Материал берется до начала антибактериальной терапии, затем в плановом порядке 2 раза в неделю. | Для получения исходного результата и своевременного начала антибактериальной терапии с учетом чувствительности. |
| 7. Надуть манжетку интубационной трубки, чтобы давление в ней было не более 25 см. вд. ст. | С целью профилактики аспирации и пролежней трахеи. |
| 8. Провести удаление секрета из полости рта, ротоглотки и носовых путей. | Предотвратить затекание содержимого ротовой полости в дыхательные пути. |
| III. Окончание процедуры | |
| 1. Провести контроль показателей мониторинга и повторную аускультацию. | Убедиться в эффективности процедуры и восстановлении ЧСС и сатурации. |
| 2. Промыть шланг аспиратора. Дезинфицировать. | Механическая очистка. Профилактика ВБИ. |
| 3. Утилизовать использованные катетеры и перчатки после соответствующей дезинфекции | Профилактика возникновения и распространения ВБИ. |
| 4. Занести сведения о проведенной процедуре в карту наблюдения. | Контроль за регулярностью проведения манипуляции, своевременное выявление осложнений. |
Любое заболевание и любая травма могут при тяжелом их течении привести к коме. Но наиболее часто кома возникает при первичном поражении головного мозга в результате тяжелой гипоксии, черепно-мозговой травмы, кровоизлияния в мозг, воспаления мозговых оболочек и ткани мозга, при отравлениях и тяжелых нарушениях обмена.
В зависимости от тяжести поражения мозга кома подразделяется на несколько стадий: легкую, средней тяжести и тяжелую. Для определения глубины угнетения сознания используется шкала Глазго.
Шкала комы Глазго
| Признак | Оценка | Характер реакции |
| Открывание глаз | Самостоятельное | |
| По приказанию | ||
| На боль | ||
| Отсутствует | ||
| Лучший словесный ответ | Полностью правильный | |
| Затрудненный, замедленный | ||
| Неправильный | ||
| Невнятный | ||
| Отсутствует | ||
| Лучшая двигательная реакция | Полностью нормальная | |
| Указывает место боли | ||
| Отдергивание в ответ на боль | ||
| Сгибание в ответ на боль | ||
| Разгибание в ответ на боль | ||
| Отсутствует |
Определенная сумма баллов позволяет оценить уровень угнетения сознания:
15 б – ясное сознание;
14–13 б – оглушение;
9–12 б – сопор;
4–8 б – кома;
3 б – смерть мозга.
Интенсивная терапия включает в себя реанимационные мероприятия. Их главная цель предупредить усиление и уменьшить существующую гипоксию мозга, для этого необходимо:
· восстановить свободную проходимость дыхательных путей
· нормализовать кровообращение
· даже при внешнем отсутствии признаков нарушения дыхания и кровообращения иметь наготове все для проведения ИВЛ и массажа сердца.
Сестринский процесс
| Проблемы пациента | Характер сестринских вмешательств |
| Дыхательная недостаточность | · оксигенотерапия · использование воздуховода · контроль показаний пульсоксиметра · проведение ИВЛ совместно с врачом |
| Риск образования пролежней | · профилактика развития пролежней согласно отраслевому стандарту №123 «Протокол ведения больных. Пролежни» |
| Утрата физической активности | · обеспечить пациенту уход за глазами, ушными раковинами, полостью носа и рта, согласно алгоритмам сестринской деятельности |
| Наличие трахеостомы | · осуществлять уход за трахеостомой согласно отраслевому стандарту «Уход за трахеостомой в условиях лечебного учреждения» |
| Проблемы, связанные с кишечником | · контроль за опорожнением кишечника · постановка очистительной клизмы по назначению врача |
| Проблемы, связанные с питанием | · зондовое кормление 6 раз в сутки · проведение парентерального питания |
| Проблемы, связанные с мочеиспусканием | · использование памперсов · наличие постоянного мочевого катетера и уход за ним · контроль за диурезом |
| Сердечнососудистая недостаточность | · снятие ЭКГ · постоянный кардиомониторинг |
Отделение реанимации также оснащено современными средствами ухода за тяжелыми больными, весь медицинский персонал специально подготовлен для осуществления ухода и реанимационных мероприятий в любом необходимом объеме. Большое значение имеют гигиенические мероприятия. Послеоперационным больным нужно ежедневно осуществлять гигиеническую обработку кожных покровов, смену постельного белья, проводить гигиену полости рта, глаз, носовых ходов во избежание присоединения вторичной инфекции. Следует большое внимание уделить профилактике осложнений, в частности профилактике пролежней: в соответствии с отраслевым стандартом «Протокол ведения больных. Пролежни».
Основные принципы ухода заключаются в следующем:
1. Правильное размещение пациента на кровати. Обязательное наличие противопролежневого матраца, а так же дополнительных валиков и подушек для комфортного положения пациента и во избежание пролежней в наиболее уязвимых участках тела.
2. Наличие поперечной простыни на кровати. Важно не тащить пациента, а приподнимать над поверхностью кровати на простыне во избежание трения и сдвига тканей.
3. Постельное белье должно быть хлопчатобумажным, пропускающим воздух. Простыни не должны иметь складок и швов, их следует заправлять под матрас так, чтобы при малейшем движении пациента они не собирались в складки.
4. После каждого кормления необходимо осматривать кровать на наличие крошек.
5. Следует изменять положение тела пациента каждые два часа, независимо от того, какой у пациента матрас. Вечером нужно заранее обговорить с пациентом, какое положение он будет принимать в ночные часы. Наличие у пациента дренажей, промывочных систем, капельниц и т.д. не дает оснований не поворачивать пациента.
6. При каждом перемещении нужно осматривать участки риска возникновения пролежней.
7. Ни в коем случае не делать массаж на гиперемированных участках кожи, тем более в области костных выступов.
8. При проведении гигиенических процедур нужно пользоваться жидким или мягким мылом, махровым полотенцем или мягкой губкой. Кожу следует тщательно высушивать промокательными движениями. Если кожа слишком сухая и есть риск растрескивания, – пользоваться увлажняющим или питательным кремом.
9. Некоторые пациенты могут страдать непроизвольным мочеиспусканием и дефекацией. В таких случаях следует незамедлительно производить гигиенический уход и смену постельного белья.
10.Суточный рацион должен быть достаточно калорийным. В нем должен обязательно присутствовать белок, витамин «С», достаточное количество жидкости, если нет противопоказаний.
11.При поступлении в стационар начинается общение медсестры, как с пациентом, так и с его близкими и родственниками. Медсестра проводит обучение пациента и родственников технике перемещения, проведению гигиенических процедур, рассказывает об основных факторах риска возникновения пролежней и показывает области, в которых они чаще всего появляются. Обучая пациента и родственников, медсестра находит себе помощников.
Огромная роль в практике работы медицинской сестры отделения реанимации принадлежит – электрокардиографии. Медицинские сестры должны знать правила использования электрокардиографа, в совершенстве владеть техникой съемки ЭКГ и быть знакомыми с нормальными и патологическими их вариантами.
В электрокардиографе имеется шланг отведений, а на концах проводов – различного цвета разъемы. К электродам, накладываемым на различные участки тела, присоединяются штыри штепселей: к правой руке – красный, к левой руке – желтый, к левой ноге – зеленый, к правой ноге – коричневый или черный. Затем при соответствующем положении ручки переключателя отведений записываются отведения от конечностей: стандартный I, II, III, усиленные однополюсные отведения aVR, aVL, aVF.
Для записи грудных однополюсных отведений V1; V2; V3; V4; V5; V6 электрод с грушей-присоской устанавливается последовательно на грудной клетке в следующих 6 позициях:
V1 – у правого края грудины в четвертом межреберье;
V2 – у левого края грудины в четвертом межреберье;
V3 – на середине линии, соединяющей точки 2-й и 4-й позиций;
V4 – на срединно-ключичной линии в пятом межреберье;
V5 – на левой передней подмышечной линии на уровне 4-й позиции;
V6 – на левой средней подмышечной линии на том же уровне.

Рис. 19. Схема расположения грудных электродов при снятии ЭКГ
Нормальная ЭКГ представляет собой кривую, состоящую из 6 зубцов: P, Q, R, S, T, U.

Рис. 20. Нормальный комплекс ЭКГ

Рис. 21. Электрокардиографические характеристики в норме
Помимо ЭКГ, в настоящее время разработаны и используются способы непрерывного мониторного наблюдения и за другими параметрами, характеризующие деятельность сердечно-сосудистой системы. Мониторное наблюдение с использованием сигналов тревоги позволяет немедленно обнаружить даже кратковременные нарушения ритма и другие отклонения функции сердечно-сосудистой системы, что дает возможность немедленно производить необходимые терапевтические мероприятия. В отделении анестезиологии-реанимации №2 используется кардиомониторы Life Scope и Inno Care – T MONITOR IMM – 5. INNOMED
Рис. 22. Кардиомонитор Inno Care – T MONITOR IMM – 5. INNOMED
За последние годы широкое применение получила небулазерная терапия для лечения обострений бронхиальной астмы. Применение небулайзеров имеет ряд преимуществ:
· возможность введения высокой дозы лекарственных средств;
· отсутствие необходимой координации вдоха с ингаляцией;
· удобство применения;
· отсутствие побочных реакций со стороны сердечнососудистой системы.
В отделение реанимации поступают пациенты с нарушением обмена веществ – сахарным диабетом.
Сахарный диабет – это заболевание, основным симптомом которого является повышение уровня сахара в крови. Правильнее говорить о диабете, как о группе заболеваний. Классификация Всемирной организации здравоохранения выделяет несколько его видов. Большинство больных диабетом имеют сахарный диабет 1 или 2 типа.
Типы сахарного диабета. Сахарный диабет 1 типа развивается в молодом возрасте, начало его всегда сопровождается выраженными симптомами гипергликемии: больной худеет, чувствует слабость, жажду, выделяет большое количество мочи. Характерным является наличие ацетона в моче, возможен также запах ацетона в выдыхаемом воздухе. Если вовремя не обратиться к врачу и не начать лечение инсулином, состояние ухудшается и может развиться диабетическая кома.
Причиной сахарного диабета 1 типа является прекращение выработки инсулина поджелудочной железой. Происходит это на фоне особой генетической предрасположенности, которая при воздействии внешних факторов приводит к изменению состояния иммунной системы организма и в дальнейшем к развитию диабета.
Сахарный диабет 2 типа встречается значительно чаще. Это заболевание характерно для более зрелого возраста: он выявляется, как правило, после 40 лет. Около 90% больных сахарным диабетом 2 типа имеют избыточный вес. Для этого типа диабета характерна высокая распространенность среди родственников. Начинается заболевание, в отличие от диабета 1 типа, постепенно, часто совершенно незаметно для больного. Поэтому человек может достаточно долго болеть, но не знать об этом. Повышенный уровень сахара крови может быть выявлен случайно, при обследовании по какому-либо другому поводу. В то же время бывают и случаи с яркими проявлениями гипергликемии, напоминающие 1 тип, однако ацетон при диабете 2-типа практически не появляется. Диабетическая кома также довольно редкое явление. Она все же может развиться, если к диабету 2 типа присоединяется какое-то другое и очень тяжелое заболевание: воспаление легких, серьезная травма, нагноительные процессы, инфаркт и т.п.
Интересно, что при сахарном диабете 2 типа поджелудочная железа продолжает вырабатывать инсулин, причем часто даже в больших количествах, чем в норме. Главным дефектом при этом типе диабета является то, что клетки плохо чувствуют инсулин и плохо открываются в ответ на взаимодействие с ним, поэтому сахар из крови не может в полном объеме проникнуть внутрь. Уровень его в крови остается повышенным.
Сахарный диабет 1 и 2 типа, несмотря на главную их общую черту, лечат по-разному. С первого же дня установления диагноза диабета 1 типа больному необходимо лечение инсулином, т.е. восполнение его недостатка в организме. Инсулин вводят в виде подкожных инъекций. Лечение пожизненное и инъекции осуществляются самим больным.
При сахарном диабете 2 типа основная цель лечения – улучшить чувствительность клеток к инсулину. Причины плохой чувствительности к инсулину изучены пока не полностью. Однако давно известно, что самым мощным фактором формирования инсулинорезистентности является избыточный вес, т.е. излишнее накопление жира в организме. Многочисленные научные исследования и многолетние наблюдения за больными показывают, что снижение веса у большинства больных позволяет достичь значительного улучшения показателей сахара крови и предотвратить осложнения диабета.
Нормы сахара крови. У здорового человека сахар крови в течение суток колеблется в следующих пределах: натощак он составляет 3,3–5,5 ммоль/л, а после приема пищи, как правило, не превышает 7,8 ммоль/л.
Данные единицы измерения преимущественно используются в нашей стране. Раньше в России, а в некоторых других странах и сейчас, сахар крови измеряют в мг % или, то же самое, в mg/dl. Пересчитать ммоль/л в мг % и наоборот можно, используя коэффициент 18, например: 5,5 х 18 = 99, 140: 18 = 7,8.
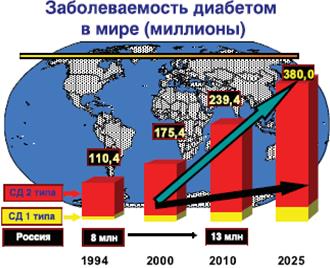
Рис. 26. Заболеваемость сахарным диабетом в мире
Симптомы повышенного уровня сахара крови. К признакам высокого сахара крови относятся следующие:
· жажда;
· учащение мочеиспускания и увеличение количества выделяемой мочи;
· слабость, утомляемость;
· плохое заживление повреждений кожи;
· снижение массы тела;
· зуд кожи или слизистых оболочек.
Не всегда перечисленные признаки встречаются все вместе, больной может отмечать всего один или два из них. В то же время, иногда появляются некоторые дополнительные симптомы, например, гнойничковые высыпания на коже. Часто бывает, что симптомы гипергликемии беспокоят больного лишь на начальном этапе заболевания, а потом организм как бы «привыкает» жить на фоне повышенного сахара и эти ощущения исчезают.
Опыт показывает, что многие больные не отмечают плохого самочувствия даже при уровне сахара крови 14–16 ммоль/л. Резкое повышение уровня сахара по сравнению с «привычным», пусть уже повышенным, тоже может вызвать появление перечисленных признаков.
Диабетическая кома. Существует возможность ухудшения течения сахарного диабета. Однако такое тяжелое состояние, как диабетическая кома, никогда не развивается без какой-либо определенной причины. Эти причины могут быть разные, например, прекращение лечения инсулином, или присоединение к диабету какого-либо другого тяжелого заболевания. Уровень сахара крови при этом может повышаться очень сильно, а на этом фоне в организме в больших количествах появляется особое вещество – ацетон. Результатом такого процесса при отсутствии лечения может явиться тяжелое состояние с потерей сознания – диабетическая кома. Кома опасна для жизни, но она никогда не развивается внезапно и незаметно, и поэтому ее вполне возможно предупредить. Вот почему больной диабетом должен быть внимателен к своему состоянию, уметь правильно его контролировать и вовремя принимать необходимые меры.
Симптомы пониженного уровня сахара крови. Типичными симптомами являются:
· резко наступившая выраженная слабость;
· пот;
· дрожь;
· беспокойство, неспособность сосредоточиться;
· учащенное сердцебиение;
· голод.
Так же, как и в случае высокого сахара крови, не все симптомы обязательно развиваются вместе. Кроме того, у некоторых больных при гипогликемии могут регулярно появляться какие-либо особые характерные ощущения, например, онемение или покалывание в области носа, языка или верхней губы и др. Больные обычно их хорошо знают и в период таких ощущений спешат определить сахар крови и принять необходимые меры для лечения гипогликемии. Больной в состоянии гипогликемии может сильно побледнеть, о чем часто знают его близкие. Возможны также резкие перемены в настроении: внезапно наступает состояние неадекватной веселости, или, наоборот, раздражительности и даже агрессивности. Наконец, гипогликемия может субъективно вообще никак себя не проявлять, и пониженный показатель обнаруживается лишь при измерении уровня сахара крови.
Обратная ситуация – ощущения гипогликемии при нормальных значениях сахара крови, о которых часто говорят больные, уровень сахара крови у которых обычно более высокий. Такая ситуация свидетельствует о том, что организм адаптировался к повышенному сахару и его снижение до нормального уровня воспринимается, как гипогликемия. Этот своеобразный обман ощущений не означает, что нужно продолжать жить на высоких уровнях сахара; наоборот, надо постепенно добиваться их снижения и тогда организм снова привыкнет к нормальному состоянию. Больные часто говорят, что хорошо «чувствуют» свой сахар, но эти ощущения очень часто обманчивы. Причем сказанное относится как к гипер-, так и к гипогликемии.
Гипогликемическая кома. Если сахар крови «упадет» до очень низких показателей, это может привести к серьезному влиянию на центральную нервную систему. Может даже развиться своеобразное оцепенение, когда больной не в состоянии самостоятельно действовать. Возможна и полная потеря сознания. Гипогликемию с потерей сознания и нарушением жизненно важных функций называют гипогликемической комой. Кома очень опасна, поэтому даже к легким ощущениям гипогликемии надо относиться серьезно и немедленно предпринимать действия по ее лечению.
Сестринский процесс при сахарном диабете
| Проблемы пациента | Характер сестринских вмешательств |
| Психологический дискомфорт, эмоциональная нестабильность | · обеспечить психологический и физический покой; · контроль за соблюдением предписанного режима пациентом; · обеспечить помощь в удовлетворении основных жизненных потребностей. |
| Жажда, повышенный аппетит | · полноценный физиологический состав основных животных жиров и увеличение в рационе содержания растительных жиров и липотропных продуктов; · следить за содержанием сахара в крови. |
| Сухость кожи, кожный зуд | · следить за гигиеной кожи ног; · проводить профилактику инфицирования ран; · своевременно выявлять травмы и воспаления стоп. |