А Травматизм производственный: промышленный, сельскохозяйственный.
А Травматизм непроизводственный: бытовой, уличный (транспортный и нетранспортный).
А Травматизм умышленный — убийство, самоубийство и членовредительство.
А Травматизм военный: травмы в военное и мирное время, возникающие в воинских частях.
А Травматизм среди детей выделен в особую группу вследствие специфических особенностей детского организма.
Травма, или повреждение, — внезапное воздействие механических факторов внешней среды на ткани и органы, приводящие к анатомо-функциональ-ным изменениям, сопровождаемым местной и общей реакцией организма.
Травмы классифицируют по причине, характеру повреждений, локализации.
Травму характеризуют и с нозологических позиций: изолированные — одно повреждение внутреннего органа, сегмента опорно-двигательного аппарата или других структур организма; множественные — несколько повреждений в пределах одной анатомической области, сочетанные — повреждения в нескольких анатомических областях тела; комбинированные — несколько различных по этиологии повреждений (механические, термические, химические и радиационные).
18.1.1. Осложнения и опасности травм
Травма характеризуется типом клинического течения: не осложненное, осложненное с выздоровлением, осложненное с летальным исходом и неблагоприятное течение с быстро развивающимся летальным исходом.
Все осложнения тяжелой травмы разделяют на 3 группы: неинфекционные, воспалительные и гнойно-септические (табл. 18.1).
К наиболее значимым угрожающим жизни последствиям тяжелой травмы относятся гипертензионно-дислокационныи синдром головного мозга, острая массивная кровопотеря (геморрагический шок), нарушения регуляции жизненно важных функций: дыхания, кровообращения, компрессионно-дислокационный синдром спинного мозга.
|
|
18.1.2. Общие принципы диагностики травматических
повреждений
Обследование пострадавшего должно быть быстрым, продуманным и проводиться в определенной последовательности:
• выяснение механизма и времени травмы, без конкретных деталей, у тяжело пострадавших;
• определение состояния жизненно важных функций организма, а также угрожающих жизни последствий травмы;
• оценка местных повреждений с учетом того, насколько они влияют на функцию основных систем организма.
Таблица 18.1. Частота и характер осложнений тяжелой травмы
| Характер воспалительного процесса | Клинические проявления | Частота возникновения, % |
| Неинфекционные | Инфаркт миокарда | 1,4 |
| Тромбоэмболия легочной артерии | 1,1 | |
| Жировая эмболия сосудов головного мозга | 2,1 | |
| Тампонада сердца | 0,8 | |
| Неправильно сросшиеся переломы и ложные суставы | 0,8 | |
| Вторичное внутричерепное кровотечение | 0,5 | |
| Травматический делирий | 0,8 | |
| Посттравматическая гидроцефалия | 1,4 | |
| Вторичное кровотечение в плевральную полость | 1,0 | |
| Аррозионное внутрибрюшное кровотечение | 1,1 | |
| t | Посттравматический ишионеврит | 0,5 |
| Аррозионное внутритазовое кровотечение | 0,5 | |
| Вторичное смещение отломков | 1,6 | |
| Воспалительные | Пневмония | 17,5 |
| Менингит, менингоэнцефалит | 6,4 | |
| Тромбофлебит конечностей | 8,6 | |
| Пролежни | 3,0 | |
| Свернувшийся гематоракс | 1,3 | |
| Спаечная кишечная непроходимость | 1,1 | |
| Тромбоз мезентериальных сосудов | 0,3 | |
| Посттравматический гепатит | 0,7 | |
| Свищи поджелудочной железы | 0,4 | |
| Гемобилия | 0,1 | |
| Желчные свищи печени | 0,2 | |
| Прорезывание мягких тканей спицами | 1,8 | |
| Гнойно-септические | Эмпиема плевры, гнойный медиастинит | 3,2 |
| Сепсис | 3,2 | |
| Пиопневмоторакс | 3,9 | |
| Нагноение послеоперационных ран | 8,6 | |
| Внутритазовая флегмона | 4,3 | |
| Нагноение мягких тканей вокруг спиц | 5,3 | |
| Прогрессирующий перитонит | 2,1 | |
| Флегмона грудной стенки | 0,75 | |
| Несостоятельность швов анастомозов | 0,75 | |
| Абсцессы брюшной полости | 0,75 | |
| Нагноение раны с эвентрацией внутренних органов | 1,4 | |
| Тонкокишечные свищи | 0,7 | |
| Флеботромбоз, гангрена конечности | 1,4 | |
| Гнойно-некротический панкреатит | 0,9 | |
| Остеомиелит таза | 1,9 | |
| Некроз мягких тканей конечности | 2,9 | |
| Остеомиелит длинных трубчатых костей | 1,9 | |
| Спицевый остеомиелит | 1,2 |
Объем и методику исследования подбирают индивидуально. Применяемые методы должны быть щадящими (без грубых приемов физикального исследования, перекладывания пострадавшего, по возможности без изменения положения тела), быстрыми и максимально эффективными.
|
|
Повреждения черепа и головного мозга. Диагностический поиск складывается из определения частоты и фазности нарушения сознания; выявления с помощью краниографии характера и локализации переломов костей черепа; установления характера и локализации внутричерепных гематом, гидром, очагов ушиба-размозжения мозга по данным эхоэнцефалографии (эхоЭГ), УЗИ, КТ, каротидной ангиография, а в которых случаях — с помощью наложения диагностических отверстий. Первоочередной задачей является выявление гипертензионно-дислокационного синдрома головного мозга.
|
|
Следует тщательно осмотреть и пальпировать череп, выявить вдавления, кровоподтеки, эмфизему, особенно в окологлазничной клетчатке (перелом основания черепа). Осматривают слуховые проходы и нос (кровотечение, истечение спинномозговой жидкости), конъюнктиву глаз (кровоизлияния), затем полость рта; пальпируют нос, скуловые дуги, челюстные кости, проверяют прикус. Западения и деформации, асимметрия лица из-за отечности мягких тканей и смещений костей, онемение в зоне разветвления подглазничного нерва, ограничение движений челюстей, их деформация, патологическая подвижность, нарушение прикуса могут служить достоверными клиническими признаками повреждений лицевых костей.
В отдельных случаях переломы верхней челюсти могут сопровождаться вскрытием верхнечелюстной пазухи, экзофтальмом, носовым кровотечением, обильной саливацией, затруднением жевания, глотания, дыхания и нарушением речи.
Необходимо исследовать черепные нервы. Сужение или расширение зрачков, разная их величина (анизокория), нарушение зрачковых и рого-вичных рефлексов, парезы лицевого и других нервов могут свидетельствовать о внутричерепных повреждениях. Функцию языкоглоточного и блуждающего нервов у больных в бессознательном состоянии определяют с помощью пробы на глотание. Определенную информацию можно получить при перкуссии черепа одним пальцем. Она позволяет определить локальную болезненность, при нарушенном сознании выявляемую по мимическим реакциям, стонам больного, и область избирательного притупления перкуторного звука.
С помощью обзорной рентгенографии черепа (краниография) устанавливают перелом костей; пневмоцефалию — перелом основной пазухи, решетчатого лабиринта, лобной пазухи, клеток пирамид височной кости).
ЭхоЭГ позволяет установить типичные смещения вследствие интракра-ниальных гематом, гидром, ушибов мозга с размозжением и без размозже-ния.
Изучение биоэлектрической активности головного мозга (электроэнце-фалография-ЭЭГ) представляет определенный интерес при травме черепа и головного мозга.
Реоэнцефалография (РЭГ) как безопасный и общедоступный метод изучения мозговой гемодинамики особенно важен при сочетанной травме черепа и головного мозга. По РЭГ-картине можно косвенно судить об отношении гематомы к оболочкам и веществу мозга. Наибольшие изменения вызывают субдуральные гематомы, так как они, кроме механического сдав-ления и рефлекторного возбуждения, непосредственно раздражают сосуды изливающейся кровью.
При черепно-мозговой травме отмечается изменение зрительных вызванных потенциалов.
Сканирование головного мозга ультразвуком позволяет уточнить наличие отека головного мозга, очагов ушиба и размозжения, внутричерепных гематом.
Каротидная ангиография с высокой степенью достоверности позволяет выявлять интракраниальные гематомы, ушибы мозга, внутрижелудочковые кровоизлияния, острую гидроцефалию и др.
Компьютерная томография является наиболее информативной методикой, а при синдроме сдавления головного мозга и диффузно-аксональном повреждении его — единственно достоверной.
Люмбальная пункция и исследование ликвора при травме черепа и головного мозга проводится как с диагностической, так и лечебной целью.
Использование эндофиброскопии существенно расширяет возможности хирургической диагностики. Снижая травматичность вмешательства (надежность обеспечивается наложением лишь одного отверстия с каждой стороны), внутричерепная эндоскопия позволяет осуществить диагностику внутричерепных повреждений.
Повреждения шеи. Учитывают анамнез и механизм травмы; при закрытых повреждениях существует риск травматизации крупных сосудов и органов шеи (трахея, пищевод), переломы или вывихи шейных позвонков. Тяжелые последствия может иметь травма передних отделов шеи (механическое сдавление), если она сопровождается нарушением хрящей гортани или трахеи. При этом возникает обтурационная асфиксия — либо первично (в результате деформации дыхательных путей), либо вторично (сдавление кровоизлиянием и отеком). Возникают резкие боли, речь затруднена, нарушается акт глотания, отмечаются кашель, одышка. На передней поверхности шеи видны припухлость, кровоизлияние. При тщательной пальпации удается определить положение отломков подъязычной кости и степень их смещения. Кровоизлияния нередко распространяются на боковые отделы шеи (возможно сдавление ветвей шейного сплетения). При значительных ушибах в соответствующих зонах бывает гиперестезия или анестезия. Пострадавшие жалуются на острую боль, которую нельзя объяснить только ушибом мягких тканей. Обычно при этом голова наклонена в сторону повреждения, а лицо несколько повернуто в здоровую сторону.
Своеобразное положение головы с поворотом в сторону бывает и при вывихах или подвывихах шейных позвонков. При односторонних вывихах голова больного наклонена в сторону вывиха, а лицо обращено в противоположную сторону. При одностороннем подвывихе голова наклонена в здоровую сторону, лицо обращено в направлении подвывиха или прямо. При двустороннем вывихе (вывихнутый позвонок вместе с вышележащим отделом смещается кпереди) положение головы бывает симметричным, но она наклонена, а шея несколько вытянута кпереди.
Из открытых повреждений шеи в мирное время чаще всего встречаются резаные раны в результате суицида. Симптомами проникающего ранения гортаноглотки являются наружное и внутриглоточное кровотечение, дисфа-гия и затрудненное дыхание, кровавая рвота (вследствие затекания крови в пищевод). Повреждение симпатического нерва вызывает синдром Горнера (птоз, миоз, энофтальм, гиперемия половины лица) и хрипоту с поперхива-нием. При повреждениях гортани или трахеи, кроме асфиксии, отмечают кашель с выделением слизисто-кровянистых масс, пенистую кровь из раны, свист в ране при дыхании, подкожная эмфизема. Повреждения пищевода сопровождаются кровью в рвотных массах, затруднением или болью
при глотании; из раны в области шеи может выделяться слюна, а при еде или питье — пища или жидкость.
Повреждения позвоночника и спинного мозга. Первоочередными задачами диагностики являются определение компрессии спинного мозга, его корешков и магистральных сосудов, а также оценка стабильности поврежденного отдела позвоночника.
Как правило, критерием, указывающим на возможность повреждения позвоночника, был механизм травмы: падение с большой высоты на ноги, спину, ягодицы; удар головой о грунт; сдавление тела значительной тяжестью. К прямым признакам, указывающим на повреждение позвоночника, относятся локальные боли, припухлость (гематома в области остистых и поперечных отростков), патологическая деформация в области травмированных позвонков в виде локального кифоза и расширения межостистых промежутков; рефлекторная фиксация и ограничения движения в поврежденном отделе позвоночника; двигательные нарушения (парезы, параличи); угнетение всех видов чувствительности; угнетение сухожильных, периостальных и кожных рефлексов; расстройства функции органов таза.
Использование «традиционной» спондилографии в двух стандартных проекциях позволяет установить наличие факта перелома позвонков (деформация или дефект тела позвонка, неравномерность его поперечных размеров, боковые подвывихи и вывихи тел позвонков, перелом суставных поверхностей позвоночника).
Оценить характер нарушений стабильности поврежденного отдела позвоночника позволяет прицельная рентгенография, рентгенография с прямым увеличением изображения, рентгенография в косых (атипичных) проекциях.
Компьютерная томография (КТ) дополняет данные рентгенографии, уточняет состояние позвонков, выявляет костные фрагменты, внедрившиеся в позвоночный канал, определяет пролабировавшие в позвоночный канал диски, а также гематомы в позвоночном канале.
Магнитно-резонансная томография позволяет определить структуру спинного мозга (отек), дает возможность судить о стенках позвоночного канала, выявляет кровоизлияние в подпаутинное пространство и эпиду-ральную клетчатку, костные и хрящевые фрагменты, смещенные в позвоночный канал.
Определение компрессии спинного мозга (уровня сдавления или блока подпаутинных пространств) осуществляют люмбальной пункцией, ликвороди-намическими пробами, позитивной миелографией с водорастворимыми йодсо-держащими контрастами, КТ-миелографией.
Повреждения груди. Диагностический поиск грудного составляющего травмы складывается из клинических данных, лучевых методов, плевральных (перикардиальная) пункций, УЗИ, фибробронхоскопии, видеоторакоскопии.
Достоверными клиническими признаками травмы груди являются одышка в сочетании с синюшностью лица и акроцианозом; феномен парадоксального дыхания (на момент вдоха отмечается западение реберного «окна»); подкожная эмфизема (асимметрия мягких тканей груди); петехиальные высыпания на коже груди, лица, конъюнктиве глаз; расширение вен шеи; симптом «крепитации» костных фрагментов; гемопневмоторакс.
Рентгеносемиотика повреждений груди в острый период отражает переломы костного каркаса грудной клетки; повреждения легкого и плевры, в частности разрывы и размозжения паренхимы легкого в виде обширных,
неправильной формы, однородной структуры затемнений; субплеврально расположенные гематомы до 2 см в диаметре; разрывы межальвеолярных перегородок с образованием «сухих» тонкостенных полостей. Разрывы легкого определяются на снимках и благодаря наличию косвенных признаков: эмфиземы средостения и мягких тканей грудной клетки, пневмоторакса. Следует отметить, что рентгенологическая картина реакции легких на тяжелую травму развивается в первые часы после травмы без выраженных ау-скультативных данных.
Применение УЗИ плевральной полости позволяет с максимальной точностью определять объем внутриплеврального кровотечения, диагностировать гемоторакс объемом даже до 100 мл, оценить изменение воздушности и плотности легочной ткани в зоне поражения.
Спиральная КТ (СКТ) в остром периоде травмы груди позволяет выявить переломы ребер, в том числе «симптом острого отломка», не всегда видимого на обычных рентгенограммах, обнаруживаются травматические инфильтраты при ушибах легких, травматические воздушные кисты и гематомы легкого и др.
Торакоцентез — высокоинформативный диагностике-лечебный метод, позволяющий судить о наличии гемопневмоторакса и эвакуировать кровь и воздух из плевральной полости, что приводит к расправлению легочной ткани, нормализации дыхания и гемодинамики, а в некоторых случаях — и остановке кровотечения.
Видеоторакоскопия позволяет оценить морфологические изменения грудной стенки и органов груди, возникающие в результате травмы определить их размеры и локализацию.
Фибробронхоскопия всегда носит лечебно-диагностический характер. Она позволяет в каждом случае установить причину острой дыхательной недостаточности: пневмония, шоковое легкое, ателектаз, бронхолегочная аспирация.
Повреждения сердца. Очень важно диагностировать закрытую травму сердца, ушиб, разрыв перикарда и миокарда, кровоизлияние в сердечную сумку, сотрясение сердца, травматический инфаркт миокарда.
Достоверными клиническими симптомами при травме сердца являются боль в области сердца, глухость тонов сердца, систолический шум на верхушке, шум трения перикарда, тахикардия, ритм галопа, снижение АД систолического, снижение АД пульсового. Клинические признаки тампонады сердца определяются в виде синевато-багрового цвета лица, петехиальных высыпаний на коже груди, лица, конъюнктиве глаз; набухание вен шеи, увеличение границ относительной сердечной тупости в поперечнике, ослабление сердечных тонов.
Данные ЭКГ улучшают достоверность диагностики закрытой травмы сердца: при регистрации серийных ЭКГ выявляется тахикардия в сочетании с различными расстройствами ритма сердца, смещение сегмента ST выше или ниже изолинии, появление двухфазного, иногда отрицательного зубца Т, нарушение внутрисердечной и внутрижелудочковой проводимости.
По данным ЭхоКГ повреждение сердца характеризуется нарушением насосной и сократительной функции миокарда, дилатацией полостей сердца, локальными и диффузными нарушениями движения стенок его, повреждением клапанов и других внутрисердечных структур.
При УЗИ признаками повреждения сердца служат визуализация слоя крови вокруг миокарда, маятникообразный ток крови из желудочка в перикард, «спадающаяся» аневризма миокарда.
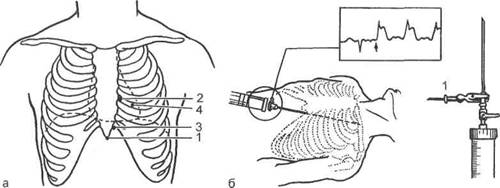
Рис. 18.1. Пункция перикарда.
а — места пункции: 1 — по Марфану; 2 — по Пирогову—Делору; 3 — по Ларрею; 4 — по Курш-ману; б — пункция перикарда (по Ларрею) под контролем электрокардиограммы: 1 — стерильный провод к электрокардиографу. Стрелкой показан момент соприкосновения иглы с миокардом.
На рентгенограммах грудной клетки при повреждении сердца выявляется картина расширения его границ, сглаженность контуров (сердце приобретает форму шара или треугольника с основанием книзу) и изменение картины их пульсации, а также — горизонтальный уровень жидкости как отражение пневмогемоперикарда.
Важную диагностическую информацию, прямо подтверждающую развитие гемоперикарда, дает срочная пункция полости перикарда. Наиболее распространены способы, представленные на рис. 18.1.
Повреждения живота. Достоверность клинических данных невысока, что связано с невозможностью в ряде случаев получить объективные данные о повреждении органов брюшной полости в связи с наличием картины «острого живота» (так называемый псевдоабдоминальный синдром). Он отмечается при утраченном сознании, забрюшинной гематоме, переломах нижних ребер, нижних грудных и I поясничных позвонков и костей таза. При повреждениях живота выделяют 3 группы преобладающих симптомов (синдромов): развивающегося перитонита (при повреждении полых органов), внутрибрюшной кровопотери (при повреждении паренхиматозных органов), расстройств со стороны мочевыводящих путей (задержка мочеотделения, болезненность при мочеиспускании, гематурия).
Обзорная рентгенография (при тяжелом состоянии пострадавшего в ла-теропозиции) преследует цель обнаружения свободного газа в брюшной полости и косвенных признаков наличия в ней жидкости.
К косвенным признакам наличия свободной жидкости в брюшной полости относят высокое положение и ограничение подвижности купола диафрагмы; реактивный выпот в плевральной полости; дисковидные ателектазы в нижних отделах легких; «потерю» нормальной толщины мышц и неровность линий пред брюшинного жира; увеличение расстояния между боковой стенкой брюшной полости и восходящей ободочной кишкой; прогрессирующее вздутие кишечных петель и «всплытие» их на поверхность; расширение межпетлевых промежутков (картина звездчатых тканей в центральных областях и лентовидных — в проекции боковых каналов). Кроме того, в области поврежденного полого органа обнаруживается вздутие какой-либо одной петли тонкой кишки (симптом «дежурной петли»), а скоп-
ление отдельных пузырьков газа встречается при разрывах забрюшинно расположенных органов (двенадцатиперстная, восходящая и нисходящая ободочная кишки).
У пострадавших с подозрением на повреждение почек проводят обзорную рентгенографию мочевыводящих путей, ретроградную цистографию и др.
При обзорной рентгенографии почек обнаруживают признаки околопочечной гематомы в виде разлитой гомогенной тени; нечеткость контуров поясничной мышцы; смещение раздутых газом петель тонкой кишки в противоположную сторону. При экскреторной урографии выявляют «затекание» контрастного вещества различной формы и величины за пределы почки, деформацию чашечек и лоханок, субкапсулярное скопление контрастного вещества, отсутствие функции (при сохранении с другой стороны). При ретроградной цистографии обнаруживают контрастное вещество в брюшной полости, что указывает на внутрибрюшинный разрыв мочевого пузыря, в околопузырной клетчатке — на внебрюшинный разрыв.
Высокоинформативным методом исследования при травме живота является ультразвуковое исследование. Сокращая время обследования пострадавших, обеспечивая возможность динамического наблюдения, метод позволяет обнаружить наличие свободной жидкости до 200 мл, а также по изменению размеров и конфигурации (неровность контуров и деформация) судить о характере повреждений паренхиматозных органов.
Число диагностических ошибок резко сократилось в результате внедрения в практику лапароцентеза, который является простым, быстрым и щадящим методом диагностики с высокой степенью достоверности обнаружения патологического содержимого в брюшной полости.
Неясная клиническая картина и нечеткие данные рентгенологического исследования и лапароцентеза являются показанием для выполнения лапароскопии. В частности, видеолапароскопия позволяет производить осмотр сразу всех органов брюшной полости, а по косвенным признакам — судить о состоянии органов, расположенных забрюшинно, а также диагностировать продолжающееся кровотечение.
Повреждения таза основываются в первую очередь на клинических данных. Достоверные признаки травмы таза: поза Волковича (вынужденное положение — бедра ротированы кнаружи с одновременным сгибанием в коленных суставах); кажущееся или относительное укорочение конечности; отсутствие ригидности мышц при сдавливании таза или при давлении на крылья подвздошных костей; асимметрия таза; повреждение тазовых органов (наличие пастозности над лобком, нарастающая гематома промежности, задержка мочи, выделение крови из уретры и прямой кишки, отсутствие самостоятельного мочеиспускания). При повреждении мочевого пузыря часто выявляется симптом «пустого» пузыря — положительный симптом Зельдовича.
Симптомокомплекс включает также боль при движениях нижних конечностей на стороне повреждения крестцово-подвздошного сустава; боль в паховой, ягодичной области, области большого вертела и седалищного бугра; боль, иррадиирующая по внутренней поверхности бедра, в подколенную, икроножную и пяточную области; судорожные подергивания в икроножных мышцах на стороне повреждения; симптом «жесткого ложа» (больные не переносят положения лежа на спине на щите); купирование болевого синдрома при введении анестетика в области крестцово-подвздошного сустава на период действия препарата; асимметрия таза (илиосакральный сдвиг).
Рентгенологическая диагностика повреждений тазового кольца достаточно сложна, особенно при множественных переломах костей. Для повышения качества диагностики повреждений тазового кольца используют принцип многопроекционного рентгенологического обследования таза.
КТ позволяет выявить патологию, невидимую на стандартных рентгенограммах в прямой проекции, и под утлом 45°. К таким повреждениям относятся разрывы крестцово-подвздошных сочленений, невправимые вывихи и подвывихи бедра, костные отломки в полости тазобедренного сустава и др.
Повреждения конечностей диагностируют на основании клинических данных, лучевых методов исследования и ангиографии магистральных сосудов.
Выяснение обстоятельств и механизма травмы дает представление о характере повреждения: при падении на выпрямленную руку с опорой на ладонь возникает перелом лучевой кости в типичном месте, перелом ладьевидной кости кисти, перилунарный вывих кисти; при травме с резким про-национным или супинационным движением стопы — переломы лодыжек.
При осмотре обращают внимание на состояние и окраску кожи (бледность, цианоз), наличие ран, кровоподтеков, пузырей, отека. Сравнение при осмотре со здоровой конечностью позволяет выявить не только анатомические, но и функциональные изменения. Диагностике повреждений конечностей помогает сравнительное измерение длины и окружности пострадавшей и неповрежденной конечностей и их отдельных сегментов. Определяют амплитуду движений в суставах и силу мышц.
Достоверными клиническими признаками травмы конечностей являются отек и гематома на уровне повреждения; деформация и появление патологической подвижности; «крепитация» и появление в ране костных отломков, укорочение или деформация конечности. При повреждении магистральных сосудов конечности и открытых переломах отмечается кровотечение, при закрытых переломах — пульсирующая гематома; часто возникают резкая боль и онемение конечности, потеря чувствительности, а затем и движений; практически всегда отсутствует или резко ослаблен пульс на периферии поврежденной конечности.
Рентгенография обязательно включает обзорный снимок поврежденного сегмента в двух проекциях с захватом смежных суставов и выделением при анализе обзорных рентгенограмм переломов группы «риска», требующих срочной оценки состояния магистрального кровотока.
Для этих целей используют прямую ангиографию путем пункции артерии проксимальнее места предполагаемого повреждения; в более сложных случаях используют артериографию по Сельдингеру.
Ключевой проблемой переломов головки таранной кости является их плохая идентификация при стандартном исследовании. Для этого требуется рентгенография в косой внутренней проекции. Значительно более информативна компьютерная томография, выявляющая такие переломы в 100 % случаев.
Сегодня ультразвуковое исследование является наиболее адекватным методом быстрой, общедоступной и качественной диагностики патологических изменений в коленном суставе. Новые ультразвуковые методики (тканевая гармоника, панорамное сканирование, трехмерная волюметрическая реконструкция и ультразвуковая ангиография) играют важную роль в диагностике повреждений коленного сустава.
Пункцию сустава выполняют как диагностический и лечебный прием с целью эвакуации патологического содержимого и введения лекарственных средств.
Артроскопия является «золотым стандартом» для диагностики повреждений коленного сустава, позволяющим выявлять повреждения менисков, костеобразных связок, остеохондральные переломы, разрывы синовиальной оболочки и ее складок, в том числе с возникновением гемартроза и(или) синовита, изолированные повреждения хряща суставных поверхностей, а также такие последствия травмы, как деформирующий артроз и хронический синовит.