В последние годы используется эндолимфатический путь введения антибиотиков, который быстро создает эффективное повышение их концентрации в регионарных лимфатических узлах.
Для местного лечения ран под повязкой применяют также перевязочные средства различной природы и структуры, содержащие в качестве активных веществ только фермент, только антибактериальное(ые) вещество(а), и повязки, содержащие оба этих агента.
После хирургической обработки рану промывают водными нейтральными растворами антисептиков, высушивают, а затем покрывают повязками, содержащими ферментативные вещества, фиксируя их вторичной асептической марлевой повязкой. В первые 3—5 дней повязку меняют ежедневно, в последующем — через день. Лечение ферментактивными повязками продолжают до очищения раны, а антибактериальными — до получения отрицательных бактериологических результатов. Метод применяют для лечения различных по конфигурации, локализации и этиологии гнойных ран мягких тканей, особенно с обильным отделяемым, и применим в любых условиях.
а Во второй фазе раневого процесса только невозможность или нецелесообразность по тем или иным причинам оперативного закрытия раны определяют необходимость продолжения ее местного лечения. Во второй и третьей фазах раневого процесса задачи местного лечения сходны; при этом полностью сохраняется основной принцип местного медикаментозного лечения гнойной раны: одновременное воздействие на каждый из факторов патогенеза, продолжение борьбы с раневой инфекцией, защита раневой поверхности от вторичного инфицирования, защита и стимуляция роста грануляций, стимуляция процесса эпителизации.
Чаще всего используют различные мази с антибиотиками на жировой основе: тетрациклиновую, эритромициновую, полимиксиновую, гентамици-новую. Мази на вазелиновой основе создают на раневой поверхности защитный слой — пленку, который обеспечивает наиболее благоприятные условия для развития грануляций и эпителия. В состав этих мазей могут входить также стимуляторы регенерации (метациловая мазь). Широкое распространение получили мазь Вишневского (дегтя березового 3 части, ксероформа 3 части, масла касторового 94 части) и винилин (бальзам Шостаковского), являющийся 20 % масляным раствором поливинил бутилового эфира.
Мази на водорастворимой основе не должны обладать выраженным гидрофильным эффектом, поэтому из этой группы в фазе регенерации чаще применяют мазь «Метилдиоксилин».
Антибактериальные средства применяют в виде присыпок, которые при отсутствии выраженной экссудации создают защитную корочку на поверхности раны. Растворы антибиотиков целесообразно наносить в сочетании с 10 % раствором димексида (диметилсульфоксида, ДМСО), который обладает определенным противовоспалительным действием, а также облегчает транспорт молекул антибиотиков через поверхность кожи и грануляций.
Хорошим стимулирующим эффектом обладают препараты облепихового масла (олазоль), пихтового масла (абиелин), масла шиповника (каротолин).
Стимуляторы роста соединительной ткани на основе экстрактов коллагена животного происхождения (солкосерил, комбутек) применяют при длительном замедленном течении репаративной фазы раневого процесса. Используют также альгипор — стимулятор репаративных процессов на основе альгиновой кислоты.
18.2.10. Озонотерапия ран
В первой фазе раневого процесса в зависимости от характера отделяемого и флоры чередуют обработку ран в газовом пластиковом мешке при постоянной поточной подаче газообразного озона со скоростью 1 л/мин и концентрации 5 мг/л в течение 20 мин ежедневно. После обработки в мешке проводят струйное промывание раны (раневой полости) озонированным 10 % раствором NaCl с концентрацией озона в растворе 0,85 ± 0,05 мг/л с одновременным подкожным введением в окружность раны 100—120 см газообразного озона, а также введением в магистральную вену пораженной конечности в максимальной близости к ране под жгутом 40—60 мл 0,9 % раствора NaCl с концентрацией озона в растворе 0,85 + 0,5 мг/л.
Применение такого комбинированного способа лечения гнойных ран позволяет с первых дней поступления больных активно бороться с условно-патогенной микрофлорой ран, так как озон при экспозиции 20 мин и концентрации 5 мг/л оказывает бактерицидное действие на широкий спектр раневой микрофлоры. Это позволяет сократить период очищения ран от гнойно-некротических тканей и создать оптимальные условия для дальнейшего течения раневого процесса.
18.2.11. Лечение ран в управляемой абактериальной среде
При обширных гнойных ранах показан метод лечения в управляемой воздушной абактериальной среде путем целенаправленного изменения микроклимата в изоляторе (температура, влажность, давление и скорость продуваемого воздуха).
Пораженную часть тела, наиболее часто конечность, помещают в прочный пластиковый герметичный мешок, у которого имеется входное отверстие и выпускной клапан. За счет непрерывной подачи стерильного воздуха с заданными температурой и влажностью в мешке создается абактериаль-ная среда. Постоянное подсушивание раневой поверхности способствует образованию тонкого рыхлого струпа, исчезновению отека, уменьшению микробной обсемененности раны. К достоинствам метода относится также
надежная профилактика внутригоспитального инфицирования, устранение «термостатного» эффекта, присущего лечению под повязками, отсутствие сдавления конечности.
Метод лечения в управляемой воздушной среде способствует ускорению течения воспалительной стадии раневого процесса. Обследование раны производят ежедневно, струп аккуратно удаляют, выполняют поэтапную некрэктомию. В результате за 5—8 сут добиваются полного очищения раны, подготавливают ее к пластическому закрытию или наложению швов.
18.2.12. Профилактика нагноения послеоперационных ран
В развитии инфекционных осложнений решающую роль играют сроки оказания первой помощи: остановка наружного кровотечения, наложение асептической повязки на рану, обезболивание и транспортная иммобилизация поврежденной области.
В специализированных лечебных учреждениях первостепенное значение приобретает своевременная и исчерпывающая первичная хирургическая обработка ран. При появлении признаков раневой инфекции необходима радикальная санация раны и инфекционного очага с помощью вторичной хирургической обработки и консервативных мероприятий, повышающих ее эффективность, в том числе использование массивных доз антибактериальных препаратов.
18.3. Травма головы
Черепномозговую травму разделяют на открытую, закрытую и проникающую.
К открытой черепно-мозговой травме относят повреждения черепа и головного мозга, при которых имеются раны покровов мозгового черепа (повреждение всех слоев кожи), но нет ликворных свищей.
Проникающие повреждения протекают с нарушением целостности твердой мозговой оболочки, в частности при переломах основания передней и средней черепных ямок. Эти переломы чаще всего сопровождаются нарушением целости воздухоносных полостей черепа и твердой мозговой оболочки, а также развитием ликворных свищей (макро- или микроликворея).
К закрытой черепно-мозговой травме относятся повреждения черепа и мозга, которые не сопровождаются нарушением целости мягких тканей головы и повреждением оболочек мозга. Критерием закрытых черепно-мозговых повреждений считается признак сохранности кожи мозгового черепа.
По механизму происхождения раны головы бывают резаными, колотыми, ушибленными, рваными, размозженными, укушенными, скальпированными и огнестрельными. Кожные раны не зияют. Поэтому их обработка не требует наложения швов. Все зияющие раны подлежат хирургической обработке.
Переломы костей черепа подразделяют на переломы свода черепа — вдавленные, оскольчатые, линейные; переломы основания черепа — линейные, сложные, оскольчатые, переломы свода и основания черепа — линейные, сложные.
Сотрясение головного мозга характеризуется утратой сознания после травмы продолжительностью от нескольких секунд до нескольких минут. Возможны ретро- и антеградная амнезии.
Ушиб головного мозга отличается от сотрясения макроскопически обнаруживаемыми участками повреждения мозгового вещества. Они бывают различными по выраженности, протяженности и глубине, одиночными и множественными, сопровождаются кровоизлияниями.
Сдавление головного мозга характеризуется опасным для жизни нарастанием через различные промежутки времени после травмы или непосредственно после нее общемозговых, очаговых и стволовых симптомов. Среди причин сдавления на первом месте стоят внутричерепные гематомы (эпи-дуральные, субдуральные, внутримозговые). Далее следуют очаги размозже-ния мозга, вдавленные переломы костей черепа, субдуральные гидромы.
Оценка тяжести состояния пострадавшего с травмой черепа и головного мозга. Отмечается прямая зависимость между тяжестью черепно-мозговой травмы и выраженностью и продолжительностью нарушения сознания.
Выделяют 7 градаций состояния сознания.
▲ Ясное сознание — полная сохранность сознания с адекватными реакциями, всесторонняя ориентация. Сохранено активное внимание, возможны речевой контакт, осмысленные ответы на вопросы, выполнение инструкций, быстрая и целенаправленная реакция на любой раздражитель, сохранность всех видов ориентировки (в самом себе, месте, времени, окружающих лицах, ситуации).
▲ Оглушение — нарушение сознания при сохранности ограниченного словесного контакта на фоне повышения порога восприятия раздражителей и снижения собственной активности.
▲ Умеренное оглушение — частичная дезориентация, умеренная сонливость при сохраненной способности выполнения команд. Больной способен к активному вниманию, речевой контакт затруднен (как правило — при повторении вопросов), ответы с интервалом, выполнение команд с задержкой, обеднение мимики, сонливость. Контроль за функцией тазовых органов сохранен. Поведение не всегда упорядочено. Ориентация в окружающей обстановке и собственной личности, во времени — частичная.
▲ Глубокое оглушение — дезориентация, глубокая сонливость, возможно выполнение лишь простых команд. Больной в состоянии сна, периодически в двигательном возбуждении, речевой контакт возможен, но крайне затруднен, непостоянен, ответы на вопросы односложны, нередко неправильны. Сохранена способность выполнения отдельных простых заданий (открыть глаза, пожать руку, показать язык). Для поддержания контакта необходимы повторные, многократные повторения задания, громкий окрик, зачастую с применением болевых раздражителей. Реакция на боль координированная. Контроль за функцией тазовых органов ослаблен. Дезориентация в месте, времени, обстановке; ориентация в собственной личности, как правило, сохранена.
▲ Сопор — отсутствие сознания с сохранением защитных реакций и открыванием глаз в ответ на болевые, сильные и многократные звуковые раздражители, хотя и не постоянно. Больной отчетливо сонлив. Лишь при многократном обращении и нанесении болевого раздражителя открывает глаза или делает попытку открыть глаза, приподнять руку. Реакция на боль координированная. Неподвижность или автоматизированные стереотипные движения. Страдальческая гримаса на лице, периодически стон. Зрачковые, корнеальные, глотательные и глубокие рефлексы сохранены. Контроль над функцией тазовых органов нарушен. Витальные функции сохранены.
▲ Кома — отсутствие сознания. В зависимости от выраженности и продолжительности неврологических и вегетативных нарушений подразделяется по степеням на умеренную, глубокую и запредельную.
• Кома умеренная — разбудить больного невозможно, отсутствует реакция на звук при сохраненной вялой реакции на болевые раздражители. В отличие от сопора реакция на боль некоординированная, глаза не открывает. Сухожильные рефлексы вариабельны, поверхностные, как правило, угнетены, выявляются патологические рефлексы (стопные, орального автоматизма). Глоточные рефлексы, как правило, сохранены, но глотание затруднено. Контроль над функцией тазовых органов отсутствует. Дыхание и сердечно-сосудистая деятельность сравнительно стабильны, без угрожающих жизни отклонений.
• Кома глубокая — разбудить больного невозможно, отсутствуют защитные рефлексы на боль, изменения мышечного тонуса, диссоциация менин-геальных симптомов, гипо- или арефлексия без двустороннего мидриаза, спонтанное дыхание сохранено, сердечно-сосудистая деятельность не имеет отчетливых критических нарушений витального характера.
• Кома запредельная — более грубое нарушение неврологического статуса по сравнению с предыдущей формой нарушения сознания: двусторонний мидриаз, диффузная мышечная атония, выраженные нарушения витальных функций — расстройства ритма и частоты дыхания или апноэ, выраженная тахи- или брадикардия, АД критическое или не определяется, арефлексия.
Оценка тяжести состояния больного. Используют минимум 3 параметра — состояние сознания, состояние витальных функций, состояние очаговых неврологических функций. Выделяют 5 градаций состояния больных с черепно-мозговой травмой: удовлетворительное; средней тяжести; тяжелое; крайне тяжелое; терминальное.
▲ Удовлетворительное состояние. Сознание ясное; отсутствие наруше
ний витальных функций; отсутствие вторичной (дислокационной) невроло
гической симптоматики, отсутствие или мягкая выраженность тех или
иных первичных полушарных и краниобазальных симптомов (двигательные
нарушения не достигают степени пареза).
При квалификации состояния как удовлетворительное допустимо учитывать наряду с объективными показателями и жалобы пострадавшего.
Угроза для жизни (при адекватном лечении) отсутствует; прогноз восстановления трудоспособности обычно хороший.
▲ Состояние средней тяжести: сознание ясное или умеренное оглушение; витальные функции не нарушены (возможна лишь брадикардия); очаговые симптомы полушарные и краниобазальные (двигательные нарушения могут достигать степени пареза; моно- или гемипарезы конечностей; парезы отдельных черепно-мозговых нервов; сенсорная или моторная афазия); могут наблюдаться единичные мягко выраженные стволовые симптомы (спонтанный нистагм). Для констатации состояния средней степени тяжести достаточно иметь указанные нарушения хотя бы по одному из параметров, например выявление умеренного оглушения для определения состояния больного как средней тяжести. Угроза для жизни (при адекватном лечении) незначительна; прогноз для восстановления трудоспособности чаще благоприятный.
▲ Тяжелое состояние: сознание — глубокое оглушение или сопор; витальные функции нарушены умеренно по 1—2 показателям; очаговые симптомы; стволовые — умеренно выраженные (анизокория, легкое ограничение взора вверх, спонтанный нистагм и др.); могут быть грубые выраженные полушарные и краниобазальные симптомы раздражения (эпилептические припадки) и выпадения (двигательные нарушения могут достигать степени плегии). Для констатации тяжелого состояния больного допустимо иметь
указанные нарушения хотя бы по одному из параметров. Угроза для жизни значительная; во многом зависит от длительности тяжелого состояния. Прогноз восстановления трудоспособности порой малоблагоприятный.
▲ Крайне тяжелое состояние: сознание — умеренная или глубокая кома; витальные функции — грубо нарушены одновременно по нескольким параметрам; очаговые симптомы — стволовые выражены четко, чаще тентори-ального уровня (парез взора вверх, выраженная анизокория, дивергенция глаз по вертикали или по горизонтали, тонический спонтанный нистагм, ослабление реакции зрачков на свет, двусторонние патологические знаки, децеребрационная ригидность); полушарные и краниобазальные грубо выражены (вплоть до двусторонних и множественных парезов). Для констатации крайне тяжелого состояния больного необходимо иметь выраженные нарушения по всем параметрам, причем по одному из них — обязательно предельные. Угроза для жизни максимальная, во многом зависит от длительности крайне тяжелого состояния. Прогноз восстановления трудоспособности чаще неблагоприятный.
▲ Терминальное состояние: сознание — запредельная кома; витальные функции критически нарушены; очаговые симптомы (стволовые — предельный двусторонний мидриаз; полушарные и краниобазальные обычно перекрыты общемозговыми и стволовыми нарушениями). Прогноз: выживание практически невозможно.
К основным опасностям травм головы, представляющим угрозу жизни пострадавших, относят гипертензионные и дислокационные синдромы, посттравматическое нарушение мозгового кровообращения. Они являются одной из основных причин летальных исходов.
Внутричерепное давление — сложное понятие, но в клинической практике его обычно условно идентифицируют с ликворным. В норме уровень внутричерепного давления в основном определяется соотношением секреции, циркуляции и абсорбции ликвора; внутричерепной циркуляцией крови.
• Посттравматический синдром внутричерепной гипертензии чаще всего
является следствием: 1) появления дополнительного внутричерепного объ
емного образования — гематомы; 2) прогрессирующего отека головного
мозга (регионарный или диффузный), превращающегося из саногенетиче-
ского фактора в повреждающий; 3) «гиперемии» или «набухания» мозга
вследствие сочетания гиперперфузии и венозного полнокровия в остром
периоде тяжелой черепно-мозговой травмы; 4) гиперсекреции ликвора;
5) окклюзионной гидроцефалии.
Внутричерепная гипертензия приводит к нарушению регуляции мозгового кровообращения вследствие прогрессивного снижения перфузионного давления (разницы между средним артериальным и средним внутричерепным). Уровень перфузионного давления менее 30 мм рт.ст. является критическим, ниже которого происходит срыв ауторегуляции мозгового кровообращения, после чего наступает тотальный ишемический инфаркт мозга и его смерть.
Определение уровня внутричерепной гипертензии сопряжено с рядом объективных трудностей. В последние годы интенсивно развиваются методики регистрации и мониторирования давления в эпидуральном, субду-ральном пространствах, паренхимы мозга, вентрикулярного ликвора.
При формировании объемных патологических образований в полости черепа (гематома) развиваются явления дистензии.
• Дислокационный синдром — комплекс патофизиологических и пато-
морфологических процессов, сопровождающихся клиническими признака-
ми, обусловленными смещением полушарий большого мозга с вторичным сдавлением его стволовых отделов. Элементом ее картины является смещение участков мозга по отношению друг к другу и выростам твердой мозговой оболочки.
В патогенезе черепно-мозговой травмы одним из ведущих факторов является нарушение мозгового кровообращения. В остром периоде травмы отмечается отчетливое уменьшение кровенаполнения ткани мозга. В терминальной фазе травматической болезни головного мозга у ряда пострадавших на фоне проводимых реанимационных мероприятий, включающих ИВЛ, поддержание гемодинамики, может развиваться специфический вариант нарушения мозгового кровообращения вследствие не совместимого с жизнью снижения перфузионного давления (ниже 20 мм рт.ст.) — прекращение мозгового кровообращения.
Оценка функционального состояния мозгового кровообращения у пострадавших с черепно-мозговой травмой проводится с использованием различных инструментальных методов регистрации параметров системы мозговой гемодинамики, но оптимальной в настоящее время является транскраниальная допплерография.
Комплекс лечебных воздействий, направленных на стабилизацию витальных функций, носит общий характер и в целом предпринимается профилактически при любых патологических процессах, сопровождающихся отеком головного мозга. В него входят:
• нормализация внешнего дыхания (поддержание свободной проходимости дыхательных путей, достаточной оксигенации артериальной крови, нормо- или легкой гипокапнии, предупреждение резких метаболических сдвигов);
• оптимизация уровня системного АД, показателем чего является адекватная перфузия мозга; восстановление сердечного ритма;
• облегчение венозного оттока от полости черепа путем придания сред-нефизиологического положения шейному отделу позвоночника и голове, приподнятое (15°) положение верхней половины тела.
Мероприятия по снижению внутричерепного давления включают как физические (умеренная гипервентиляция, краниоцеребральная гипотермия, гипербарическая оксигенация), так и медикаментозные воздействия. Среди лекарственных препаратов выделяют средства, непосредственно снижающие внутричерепное давление (осмотические диуретики, салуретики, кор-тикостероидные гормоны) и препараты, использующиеся в качестве дополнительных (антигипоксанты, ноотропы, барбитураты, белковые растворы).
При безуспешности консервативных мероприятий, нарастающих неврологических нарушениях, угнетении витальных функций в ряде случаев проводят экстренное оперативное вмешательство, направленное на снижение внутричерепного давления: декомпрессивную трепанацию черепа (по Ку-шингу) и установку вентрикулярного дренажа. Следует учитывать, что оба варианта чаще всего относятся к «операциям отчаяния», предпринимаемым в фазе декомпенсации патологического процесса, и эффективность их вследствие этого невысока.
Для лечения развившегося дислокационного синдрома предпринимают комплекс консервативных и хирургических мероприятий, которые органически включают терапию внутричерепной гипертензии. Из специфических мер следует отметить реклинацию, заключающуюся в экстренном введении в люмбосакральный отдел субарахноидального пространства 50—100 мл 0,85 % раствора хлорида натрия. Эта мера способствует временной стаби-
лизации витальных функций, дает возможность осуществить оперативное вмешательство на основном патологическом очаге. Основным лечебным пособием при появлении признаков вклинения мозга должно быть экстренное оперативное вмешательство, направленное на радикальное устранение причины сдавления мозга, дополненное наружной декомпрессией, реклинацией, дренированием желудочковой системы.
Профилактика и лечение нарушений мозгового кровообращения включают методы предотвращения нарушений газообмена, купирования внутричерепной гипертензии и отека мозга. Тиобарбитураты, оксибутират натрия, применяемые для снижения внутричерепного давления, способствуют восстановлению адекватного соотношения между кровотоком и метаболизмом. Широко применяется ИВЛ в режиме гипервентиляции, способствующем уменьшению внутричерепного объема крови, снижению внутричерепного давления и восстановлению нарушений ауторегуляции мозгового кровотока. Нормализации нарушенного мозгового кровотока способствуют препараты, улучшающие реологические свойства крови и коллатеральное кровообращение.
Первая медицинская помощь при травме головы. Основная задача при оказании первой медицинской помощи пострадавшим с черепно-мозговой травмой на догоспитальном и госпитальном этапах — профилактика развития артериальной гипотензии, гиповентиляции, гипоксии, гиперкапнии. При наличии дыхательной аппаратуры следует ориентироваться на вспомогательную вентиляцию легких.
Перед врачом, оказывающим первую медицинскую помощь при повреждениях черепа и головного мозга, на догоспитальном этапе стоят следующие задачи:
• выявление причин жизнеопасных нарушений и немедленное устранение их;
• наложение асептической повязки на рану;
• при возникновении рвоты, носового кровотечения, особенно у пострадавших с нарушениями сознания, необходимо предупредить попадание содержимого полости рта и носа в дыхательные пути;
• пострадавшего укладывают на бок, осуществляя в таком положении вынос с места травмы и последующую транспортировку;
• не следует вводить этим пострадавшим наркотические анальгетики.
Травма груди
Повреждения груди относятся к категории тяжелых травм мирного и военного времени. В мирное время доминируют закрытые повреждения, которые встречаются в 5—6 раз чаще, чем открытые. Закрытые повреждения груди возникают при падениях с высоты, вследствие ударов в грудную стенку (избиение), при автоавариях, сдавливании туловища твердыми предметами (давки, завалы во время землетрясений и других разрушениях).
Классификация закрытых повреждений груди представлена на схеме 18.2.
Среди закрытых травм груди различают повреждения грудной стенки: ушибы мягких тканей; рвано-ушибленные раны; травматическую отслойку кож-но-апоневротическо-мышечного лоскута; сдавливание грудной клетки без повреждения реберного каркаса; единичные переломы ребер; двойные (окончатые) переломы ребер; множественные переломы ребер с образовани-
Схема 18.2. Классификация закрытой травмы груди

|



 С повреждением внутренних органов
С повреждением внутренних органов
Без повреждения внутренних органов








 Без повреждения костного каркаса грудной клетки
Без повреждения костного каркаса грудной клетки
С повреждением костного каркаса грудной клетки
Без повреждения костного каркаса грудной клетки
С повреждением костного каркаса грудной клетки




 Изолированные
Изолированные
Множественные
Сочетанные
ем «реберного клапана»; переломы грудины и внутриплевральные повреждения: ушибы легкого; повреждения легкого; повреждения трахеи и крупных бронхов; повреждения сердца; повреждения пищевода; повреждения диафрагмы; повреждения магистральных сосудов грудной полости; повреждения грудного лимфатического протока. При внутриплевральных повреждениях развиваются осложнения в виде компрессии легких воздухом или кровью.
18.4.1. Пневмоторакс
Травматический пневмоторакс (скопление воздуха в плевральной полости) разделяют на закрытый, открытый и клапанный.
• Величина закрытого пневмоторакса зависит от характера повреждения легкого. При травме поверхностной части дыхательной паренхимы пневмоторакс чаще небольшой, а легкое коллабируется на 1/г— '/4 его объема. К моменту поступления пострадавшего в стационар дыхательные нарушения, возникшие после травмы, становятся незначительными, одышка заметна лишь при физической нагрузке. На рентгенограммах соответственно пораженной стороны определяются участки просветления в виде большей или меньшей зоны, лишенной легочного рисунка. Легкое коллабировано, средостение смещено в противоположную сторону. При повреждении более крупных бронхолегочных структур развивается тотальный пневмоторакс.
• Открытый пневмоторакс возникает при зияющей ране грудной стенки или ране, раскрывающейся в момент вдоха. Несмотря на то что газовый пузырь и степень ателектаза легкого при открытом пневмотораксе могут быть меньшими, чем при закрытом, расстройства жизненных функций при открытом пневмотораксе оказываются значительно более тяжелыми. В момент вдоха легкое на стороне ранения спадается под давлением входящего через рану внешнего воздуха и расправляется в момент выдоха — «парадоксальное дыхание» (рис. 18.8).
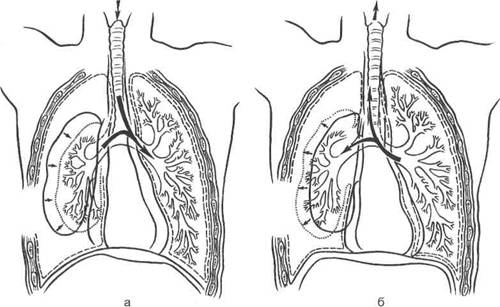
Рис. 18.8. Открытый пневмоторакс (схема).
а — вдох (легкое на стороне ранения спадается, воздух из него поступает в здоровое легкое); б — выдох (легкое на стороне ранения расправляется, воздух из здорового легкого поступает в поврежденное).