Задачи при приступообразной форме.
1. Выявить причину.
2. Урежение ЧСС до 120-130 в минуту:
1. верапамил 5 мл и 20,0 физ. раствора в/в струйно,
2. обзидан 5 мг и 20,0 физ. раствор в/в струйно,
3. дигоксин 0,5-0,75 мг. на 20,0 физ. раствора в/в струйно,
4. кордарон 150 мг. и 20,0 физ. раствора.
3. Госпитализация для восстановления ритма обследования и установления аритмии.
48 часов - время, в течение которого можно восстановить синусовый ритм с минимальным риском тромбоэмболитических осложнений.
Восстановление ритма в более поздние сроки требует 4-х недельной предварительной антикоагулянтной терапии варфарином.
Задачи при постоянной форме мерцательной аритмии:
- контроль ЧСС в нормальном диапазоне (планово дигоксин, бета- блокаторы),
- профилактика тромбоэмболических осложнений (аспирин).
Желудочковая пароксизмальная тахикардия
Механизмы: в большинстве случаев имеется круговое движение волны возбуждения (re-entry) в участке сократительного миокарда или в проводящей системе желудочков. Эктопические желудочковые импульсы не проводятся ретроградно к предсердиям, в связи с чем развивается АВ - диссоциация (предсердия сокращаются независимо от желудочков под влиянием нормальных синусовых импульсов).
Причины: острый ИМ и хроническая ИБС (до 80% всех случаев ПТ) миокардиты, кардиомиопатии, пороки сердца, пролапс митрального клапана интоксикация препаратами наперстянки.
ЭКГ - признаки (рис. 33).
1. Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140-220 уд. в мин при сохранении в большинстве случаев правильного ритма.
2. Деформация и расширение комплекса QRS' более 0,12 с дискордантным расположением сегмента RS-Т и зубца Т;
Неотложная помощь:
- лидокаин 80 - 120 мг и 20,0 физ. раствора в/в струйно,
- АТФ 2,0 в/в струйно болюсно без разведения,
- новокаинамид 10,0 на 20,0 физ. раствора в/в струйно под контролем АД, при необходимости + мезатон 0,3-0,5,
- кордарон 150 мг в 20,0 физ. раствора в/в струйно.

Рис. 33. Пароксизмальная желудочковая тахикардия (ЧСС 150 в мин).
При пируэтной желудочковой тахикардии - разнонаправленные широкие комплексы - сульфат магния 25% - 10,0 на 20,0 физ. раствора в/в, струйно, медленно.

Рис. 34. Torsades de pointes (пируэтная желудочковая тахикардия).
Комплексы QRS постоянно меняют амплитуду, как бы вращаясь вокруг изоэлектрической линии.
При неэффективности лекарственной терапии электроимпульсная терапия с мощностью разряда 100-200 Дж с минимальным интервалом между ними.
Трепетание и мерцание (фибрилляция) желудочков
Трепетание желудочков - это частое (до 200-300 в мин) ритмичное их возбуждение и сокращение. Мерцание (фибрилляция) желудочков - столь же частое (до 200-500 в мин), но беспорядочное, нерегулярное возбуждение и сокращение отдельных мышечных волокон, ведущее к прекращению систолы желудочков (асистолии желудочков).
Механизмы.
1. При трепетании - быстрое и ритмичное круговое движение волны возбуждения по миокарду желудочков (re-entry), например, по периметру инфарцированной зоны или участка аневризмы ЛЖ.
2. При мерцании (фибрилляции) -множественные беспорядочные волны micro-re-entry, возникающие в результате выраженной электрической негомогенности миокарда желудочков.
Причины: тяжелые органические поражения миокарда желудочков (острый ИМ, хроническая ИБС, постинфарктный кардиосклероз, гипертоническое сердце, миокардиты, кардиомиопатии, аортальные пороки сердца и др.).
Клиника соответствует картине клинической смерти: сознание отсутствует; пульс, АД не определяется; дыхание шумное, редкое.
ЭКГ - признаки ( рис. 35 - 36).
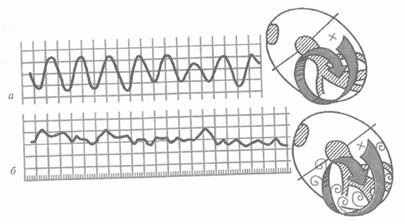
Рис. 35. ЭКГ при трепетании (а) и мерцании (фибрилляции) желудочков (б).
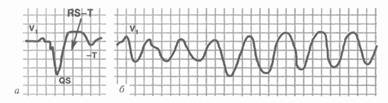

Рис. 36. ЭКГ больного острым инфарктом миокарда (а), осложненным трепетанием (б), а затем фибрилляцией (в) желудочков.
1. При трепетании желудочков -частые (до 200 - 300 в мин) регулярные и одинаковые по форме и амплитуде волны трепетания, напоминающие синусоидальную кривую;
2. При мерцании (фибрилляции) желудочков - частые (до 300 - 500 в мин), но нерегулярные беспорядочные волны, отличающиеся друг от друга различной формой и амплитудой.
Трепетание вызвано правильным круговым движением, мерцание - неправильным вихревым движением волны возбуждения по желудочкам.
Неотложная помощь - проведение реанимационных мероприятий:
- искусственная вентиляция легких,
- непрямой массаж сердца,
- ЭИТ - дефибрилляция разрядом 100-200 Дж,
- в/в лидокаин 80-120 мг. на 20,0 физ. раствора,
- в/в адреналин 1 % 1,0 на 20,0 физ. раствора,
- в/в атропин 0,1 % 1,0 на 20,0 физ. раствора при асистолии.
Брадикардия
Брадикардия - это урежение частоты сердечных сокращений менее 60 ударов в минуту.
Клиника:
1. при урежении ЧСС до 40 ударов в минуту больные жалоб не предъявляют;
2. при ЧСС менее 40 ударов в минуту: слабость, быстрая утомляемость, одышка, головокружение, может быть усиление периферических отеков, увеличение печени;
3. при ЧСС менее 30 ударов в минуту возможна потеря сознания (приступ МЭС — Морани-Эдамса-Стокса).
Причинами развития брадикардии могут быть.
1. Нарушение функции синусового узла по выработке электрического импульса:
- синусовая брадикардия,
- синдром слабости синусового узла.
2. Нарушение проведения импульсов от синусового узла по проводящей системе сердца:
- синоатриальная (синопредсердная) блокада;
- атриовентрикулярная (предсердно-желудочковая) блокада;
- синдром Фредерика.
Синусовая брадикардия
Синусовая брадикардия (СБ) — это урежение ЧСС меньше 60 ударов в минуту (но не ниже 40 в мин) при сохранении правильного синусового ритма.
Механизмы: понижение автоматизма СА-узла в результате повышения тонуса парасимпатической нервной системы,
1. воспалительных или дегенеративных повреждений СА-узла,
2. токсических влияний на СА-узел.
Причины.
1. Экстракардиальная форма СБ:ваготония у спортсменов, гипотиреоз, повышение внутричерепного давления, НЦД, передозировка медикаментов (блокаторы р-адренорецепторов, сердечные гликозиды и др.).
2. Интракардиальная форма СБ: острый ИМ, атеросклеротический и постинфарктный кардиосклероз, миокардиты.
ЭКГ – признаки.
1. Уменьшение ЧСС до 50-40 в мин. (рис. 37).
2. Сохранение правильного синусового ритма.
Для СБ экстракардиальногопроисхождения, развившейся вследствие ваготонии, характерно увеличение ЧСС при физической нагрузке и введении атропина и частое сочетание с синусовой дыхательной аритмией. При органической СБ (интракардиальная форма)дыхательная аритмия отсутствует, после введения атропина ритм не учащается, а при физической нагрузке ЧСС увеличивается незначительно.

Рис. 37. Синусовая брадикардия.
а - ЭКГ здорового человека (ЧСС 77 в минуту);