149-
Правда, иногда оказывается недостаточно места боковым выступам, в таких случаях следует удлинить боковые разрезы. Кроме того, иногда могут оказаться избыточными кое-где острые края хряща- их экономно иссекают, но не на трансплантате. Не следует допускать, чтобы трансплантат надвигался на края хрящей воспринимающего ложа. Их необходимо иссекать, в основном материнскую почву. В большинстве случаев после небольшой коррекции края трансплантата хорошо прилегают, плотно контактируют с ложем и после наложения швов не нуждаются в какой-либо дополнительной фиксации. На хрящ швы обычно не накладывают. В последнюю очередь зашивают рану донорского уха. Кожу донорской ушной раковины с обеих сторон широко мобилизуют (1-1,5 см). Края хрящей сопоставляют в правильном положении и в отдельных местах соединяют кетгутом. Если в области противозавитка отмечается чрезмерная упругость тканей, сшивание может быть затруднено. В этих случаях следует шире мобилизовать кожу, иссечь полоску хряща под противозавитком на большем протяжении. Форму восстановленного донорского уха фиксируют с помощью валиков и матрацных швов на месте и к коже волосистой части головы. В послеоперационном периоде на сторону пересадки назначают местно холод.
Особого ухода трансплантат не требует, в случае застойных явлений и образования пузырьков на коже немедленно наносят несколько насечек. Швы снимают на 8-10-й день. На донорском ухе валики периодически увлажняют и удаляют не раньше 8-10 дней. В последующем, на увеличенном ухе, как правило, требуются дополнительные операции - создание козелка, углубления раковины, исправление других недостатков.
В некоторых наиболее выраженных случаях порока пересадка фигурного трансплантата является первым этапом, в дальнейшем дополнительно используют местные ткани в виде лоскута на ножке. Такая комбинация оказывается рациональной.
Способ пересадки фигурных кожно-хрящевых трансплантатов, как показывает наш опыт, не уступает известным ранее и не имеет недостатков и при правильном определении показаний и технике выполнения операций дает гораздо лучшие косметические результаты. Способ вполне оправдал себя в многолетней практике.
Пластика свернутой ушной раковины. Аномалии этой группы бывают выражены в различной степени. Общим для них является однотипное недоразвитие тканей верхней половины ушной раковины.
Мы наблюдали несколько десятков больных с разными формами упомянутых аномалий. Различия между формами столь существенны, что требуют раздельного подхода и тактики при их исправлении. Возникло твердое убеждение в целесообразности и выделения их как самостоятельных форм аномалий. Основным мотивом для такого деления явилось стремление уточнить и систематизировать методы корригирующих операций.
Учитывая особенности клинической картины, степень выраженности деформации, считаем целесообразным выделить три самостоятельные формы, присвоив им соответственно русские названия, а именно: свернутая, согнутая и плоская ушная раковина.
Характерными для свернутой ушной раковины являются заметное недоразвитие и деформация верхней половины уха. Сохранившаяся часть ушной раковины выглядит как бы свернутой, в результате чего ножка завитка оказывается сращенной с козелком, край заметно недоразвитого уха свисает над углублением раковины. Мы считаем поэтому, что название «свернутая ушная раковина» является наиболее соответствующим и точно характеризующим внешний вид аномалии.
Иногда деформированная ушная раковина расположена гораздо ниже и кпереди по сравнению со здоровой стороной (дистопия). Слуховой проход сужен, недоразвит и смещен, слух на больной стороне обычно резко понижен или вовсе отсутствует.
Такие аномалии часто сопровождаются дисплазией костей лицевого скелета и другими симптомами, известными под названием синдрома I жаберной дуги.
Вопрос оперативного исправления свернутой ушной раковины является весьма сложным и почти не разработанным. Достаточно сказать, что в мировой литературе имеется всего несколько сообщений по этому поводу. Н.О. ОПИея и О. К. МП1агс1 (1957) в своей монографии описывают метод, состоящий в том, что сохранившуюся часть ушной раковины рассекали на две половины, из которых по возможности формировали завиток и его ножку, а из остальной- противозавиток. Недостающую часть уха создавали из тканей круглого стебля.
При свернутом ухе также пользуются тканями круглого стебля, но для создания основы используют аутохрящ, выкроенный из основания здоровой ушной раковины. Н. М. Михельсон (1962) в таких случаях ограничивался перемещением деформированных тканей уха путем пластики встречными треугольниками.
Мы в течение длительного времени пользовались этим принципом. Сохранившуюся часть ушной раковины расправляли, перемещали в правильное положение, а затем с помощью разных приемов создавали недостающую верхнюю часть ушной раковины. Однако лечение оказалось многоэтапным и трудным. Технически проще создать средний отдел ушной раковины, так как он имеет более простое строение, чем верхний. Кожный лоскут заимствуют из заушной и отчасти внутренней поверхности ушной раковины на нижней питающей ножке. Затем деформированное ухо рассекают поперек на две части-верхнюю (большую) и нижнюю вместе с мочкой меньшую. Образовавшийся дефект замещается с помощью полоски хряща и кожного лоскута, перемещаемого кпереди.
Мы неизменно вот уже более 10 лет пользуемся этим способом пластики, им довольны и считаем его на данном этапе наиболее предпочтительным.
Пластика мочки ушной раковины. Вторую группу нашей классификации составляют две формы аномалий-врожденные дефекты мочки и приросшая мочка. Это в общем небольшие аномалии, с которыми многие больные мирятся или просто их не замечают, если недостаток двусторонний. Приросшую мочку можно даже отнести к варианту нормальной мочки. При односторонней аномалии она бросается в глаза.
Ввиду того что врожденные односторонние дефекты встречаются исключительно редко, проблема эта не столь актуальна. Специальных способов пластики почти нет. Только сравнительно недавно был описан способ замещения врожденного дефекта мочки. Его привел индийский хирург 8аЬЬа-Као (1968), применив сочетанную пластику местными тканями со свободным кожным трансплантатом. Недостатками этого, равно как и других способов пластики мочки, применяемых для замещения травматических дефектов, являются наличие рубцов, многоэтапность и, что самое главное, нестойкость результатов. Созданная мочка постепенно, но неуклонно сморщивается и почти исчезает.
Нами предложен и применен в клинике при врожденных дефектах мочки новый способ, принципиально отличающийся от применявшихся ранее. Состоит он в свободной пересадке части мочки здоровой ушной раковины
в виде фигурного трансплантата. Соответствие трансплантата тканям мочки в таких случаях идеальное.
Второй положительной стороной этого способа является то, что трансплантат, взятый из мочки, после приживления не сокращается и мочка имеет стойкую естественную форму. Рубцы на мочке после взятия трансплантата и на месте его пересадки через некоторое время становятся незаметными. Помимо этого, восстановление мочки в отличие от других способов можно осуществлять в один этап. Наконец, пропорциональное уменьшение здоровой и увеличение на такой же отрезок недоразвитой мочки обеспечивает необходимую симметрию.
Методика операции. Измеряя и сравнивая со здоровой стороной, определяют протяженность дефекта мочки по свободному ее краю. Величину эту делят пополам-это и будет необходимая в пределах свободного края мочки ширина трансплантата. Трансплантат целесообразно брать в средней части донорской мочки, где намечают границу будущего трансплантата в виде клина, снабженного на концах с одной стороны выступом, а с другой-углублением.
С какой стороны удобнее формировать выступ или углубление, решают в зависимости от характера дефекта мочки. По краю дефекта мочки, освежая его, иссекают узкую полоску тканей. Если на одном из концов дефекта имеется хотя бы небольшое выбухание тканей, то, следовательно, с этой стороны создают выступ, а на другой- углубление. При выкраивании трансплантата на нем должны быть соответственно сформированы по свободному краю мочки такой же выступ и углубление, но в обратном направлении. В зависимости от характера дефекта один из краев клина может быть длиннее или короче. Чтобы не ошибиться, целесообразно предварительно вырезать из марли или другого материала шаблон, повторяющий форму и размеры необходимого трансплантата, проверить с его помощью свои расчеты, точность совпадения между собой выступов, углублений и только после этого приступать к моделированию самого трансплантата из донорской мочки. Перед началом операции мочку донорского уха слегка массируют до легкого покраснения. Разрезы следует производить насквозь, держа скальпель строго перпендикулярно к поверхности мочки. Выкроенный трансплантат сразу переносят в область дефекта и фиксируют швами из волоса, вначале по свободному краю, соответственно совмещая выступы с углублениями, накладывая по одному-два шва на подкожную жировую клетчатку, а затем остальные швы на кожу. В конце зашивают рану донорского уха.
Результаты пластики мочки сложным трансплантатом прослежены в течение 4 лет. Восстановленная мочка хорошо сохраняет свою форму и размеры. В последующем были произведены подобные операции с неизменным успехом. Это дает основание сделать вывод о том, что способ пластики сложным трансплантатом из мочки является оптимальным.
Что касается целой группы врожденных деформаций ушной раковины, то они не требуют реконструкции и в данном руководстве на них нет нужды останавливаться.
Устранение дефектов верхнего края завитка (рис. 50, 51).
С целью образования основы при частичных дефектах верхнего края завитка уха вначале подсаживают под кожу в нужном месте кусочек аутохря-ща, выкроенного из углубления раковины, затем при помощи свободной пересадки кожи или местными тканями восстанавливают край завитка.
Однако лучшие косметические результаты, как показал опыт, могут быть достигнуты путем пересадки тканей из второго, здорового, уха.
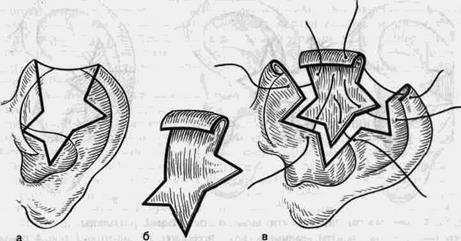
Рис. 50. Схема воссоздания верхней части ушной раковины.
а-подготовка дефекта; б-фигурный трансплантат из здоровой ушной раковины; в-фиксация
трансплантата.

Рис. 51. Дефект верхней части ушной раковины. а-внешний вид больного до операции; б-после операции.

|

|
Рис. 52. Схема замещения дефекта заднего края ушной раковины.
а-сквозные разрезы (заштрихованный участок иссекают); б-подготовка ушной раковины к приему трансплантата; в-сформированная раковина.

Рис. 53. Дефект ушной раковины. а-внешний вид больного до операции; б-после операции.
Имеется методика замещения дефекта верхней части завитка с помощью непропорционального клиновидного сложного трансплантата, взятого из второй ушной раковины. Из здоровой ушной раковины на месте самого большого выстояния завитка выкраивают сложный трансплантат, в котором передняя сторона гораздо короче задней.
Донорское ухо после дополнительного иссечения небольшого клиновидного участка принимает нормальную форму, но оказывается меньше размером. В области дефекта со стороны задней его части также удаляют аналогичный клиновидный участок, достигающий углубления раковины, в результате поврежденное ухо уменьшается в размере. Сам дефект края завитка, ставший меньше, восполняют сложным трансплантатом, выкроенным в начале операции.
Устранение дефекта заднего края уха (рис. 52, 53). Нами предложен также способ замещения средней части ушной раковины при помощи сложного кожно-хрящевого трансплантата в сочетании с рациональным использованием тканей средней части ушной раковины, когда отсутствует нисходящий отдел завитка, а также часто противозавитка и даже мочки. Размеры такого дефекта могут достигать 3-4 см в длину, и восполнить его с помощью одного свободного трансплантата невозможно. Поэтому, кроме трансплантата, были использованы края дефекта. При этом, естественно, предусматривается пропорциональное уменьшение обеих ушных раковин. Вначале следует измерить протяженность дефекта с учетом выпуклости средней зоны ушной раковины. Затем на основании осмотра и измерения здоровой ушной раковины определяют величину трансплантата, который может выкроить из уха, не допустив заметного нарушения его формы, Трансплантат по ходу завитка берут в 2 раза меньше, чем величина дефекта, вместе с основным клином по обе стороны он содержит два треугольных выступа. Боковые выступы содержат все слои ушной раковины, средний выступ-только кожу и хрящ углубления.
Края кожи на донорском ухе мобилизуют и сшивают между собой, при этом ушная раковина становится меньшей по размеру, сохраняется в целом ее форма.
С помощью сравнительно небольшого фигурного трансплантата, применяя новые направления разрезов и перемещая с их помощью края дефекта, можно заместить дефект ушной раковины длиной 4-6 см. Длина и направление разрезов при формировании воспринимающего ложа на месте дефекта зависят от величины и формы сложного трансплантата.
Особенно важны правильный выбор места, направления и расчет длины разрезов по краям дефекта уха.'Для этого на месте дефекта краской делают пометки, предварительно проведя измерение выкроенного фигурного трансплантата. В средней части дефекта намечают клин, размеры которого по ходу завитка и в глубину должны быть в 2 раза больше выкроенного трансплантата.
После удаления срединного клина и проведения соответствующих разрезов кзади помещают два прямоугольных лоскута, с помощью которых образуется часть отсутствующего завитка уха. В целом оставшийся после этого дефект очень близок по форме и размерам к кожно-хрящевому трансплантату.
Трансплантат помещают в область дефекта и фиксируют швами. Вначале пришивают по краю завитка с обеих сторон, затем в области уступов и в конце-на месте основного клина.
После пластики наблюдаются хорошие эстетические результаты. Требуется, как правило, небольшая корригирующая операция, состоящая в иссечении выступов тканей по краям бывшего дефекта. Способ может служить методом выбора при замещении распространенных дефектов и заднего отдела ушной раковины.
ГЛАВА 1 1
УСТРАНЕНИЕ ДЕФЕКТОВ И ДЕФОРМАЦИЙ НИЖНЕЙ ЗОНЫЛИЦА
Понятие нижняя зона лица достаточно условное, включает различные анатомические образования- губы, щеки, мягкие и костные ткани подбородка, преддверие и дно полости рта, а также язык. Комплекс мягко-тканных образований кпереди от верхней и нижней челюстей объединяют в понятие «приротовая область».
Анатомическое строение мягких тканей соответствует главным функциям-пережевыванию пищи, речеобразованию. Благодаря эластичности, высокой растяжимости и мышечным футлярам все окружающие полость рта мягкотканные структуры активно участвуют в пережевывании нищи. Эластичная стенка из губ спереди в сочетании со щеками с боков и языком изнутри помогает возвращаться пищевому комку на жевательные поверхности зубов. Процесс пережевывания пищи происходи! при замкнутой полости рта и повышенном давлении, нарушение герметичности за счет изъяна губы или щеки приводит к выпадению пищевой массы в образовавшийся дефект. Глубина преддверия полости рта, в особенности нижнего отдела, также имеет значение для акта жевания. В глубоком преддверии, лишенном эластичных стенок, может скапливаться пища. Подобные явления усугубляются в случаях недостаточной подвижности кончика языка. При мелком преддверии полости рта, сочетающемся с укорочением высоты подбородка и нижней губы, пища и слюна будут легко выходить из полости рта, так как исчезает естественное препятствие в виде гребня альвеолярного отростка и фронтальных зубов. Еще более затруднена эвакуация пищевой массы при нарушении эластичности и высоты расположения дна полости рта. Дефекты и деформации этой области, как правило, связаны с ограничением движений языка. Если хирург сформирует глубокое дно полости рта, обо будет напоминать «пеликаний зоб», в котором начнет скапливаться пища. Следует также учесть отсутствие тактильной чувствительности во вновь образованных тканях, в результате чего пациент не может постоянно контролировать скопление пищи в полости рта. Выделяя при-ротовую область в самостоятельное анатомо-функционалыюе образование, Ю.Н.Сергеев (1981) изучил топографическое строение мягких тканей, взаимоотношение слоев и их толщину в норме. Красная кайма характеризуется отсутствием зернистого слоя, а роговой слой истончен, что в совокупности и объясняет ее цвет за счет просвечивания густой широ-копетлистой сосудистой сети. Толщина кожи губ колеблется в пределах 1,8-2,6 мм. Жировая клетка представлена неравномерно в области губного желобка и углов рта и часто отсутствует. Под кожей губ толщина ее не превышает 3,2 мм, т.е. равна толщине кожи. Клетчатку пронизывают связанные с кожей многочисленные мышечные пучки, прободающие слаборазвитую фасциальную пластинку. Круговая мышца рта, выполняющая основную функциональную нагрузку, состоит из двух частей краевой и губной. Волокна губной части расположены всртака.иъпо, сплетаясь с другими мышцами приротовой области (опускающих и поднимающих губы и углы рта, мышцы смеха, большой и малой скуловых). Краевая часть
круговой мышцы рта состоит из волокон, расположенных концентрически и нависающих под углом 30-45° над губной частью. Эта часть мышцы определяет форму губ. В боковых отделах круговая мышца связана с щечной мышцей, обеспечивающей напряжение щек, толщина мышечного слоя неоднородна и колеблется от 7 мм в центральном участке нижней губы до 11 мм у углов рта.
Слизистая оболочка вместе с подслизистой основой достигают толщины 3 мм. Между мышцами и слизистой оболочкой находятся жировая и рыхлая соединительные ткани, небольшое количество слюнных желез. В этом слое нет мышечных волокон, поэтому слизистую оболочку легко отделить от остальных тканей и переместить на новое место. Таким образом, точные анатомические расчеты, выполненные Ю. Н. Сергеевым, подтверждают положение о том, что основную массу ткани губ составляют мышцы.
Дефекты и деформации губ делят на врожденные и приобретенные. Среди врожденных деформаций губ чаще других встречается двойная губа, представленная увеличением в размерах слизистой оболочки и подслизистой основы, преимущественно на верхней губе, тотчас за красной каймой. В спокойном состоянии, при сомкнутых губах, деформация не видна. Во время разговора, особенно смеха, сопровождающегося напряжением и растяжением круговой мышцы рта, подслизистая основа, разделенная уздечкой на две половины, выступает под красной каймой, создавая впечатление укороченной губы. Излишки тканей убирают двумя параллельными разрезами вдоль губы, не затрагивая круговую мышцу рта. Во избежание подворачивания красной каймы внутрь и истончения линии губы гипертрофированные ткани подслизистой основы, включающие слюнные железы, иссекают более широко, чем слизистую оболочку, небольшой оставшийся избыток которой быстро подтягивается рубцами. Определяя истинную причину возникновения двойной губы, следует исключить наличие лимфан-гиомы, нейрофибромы, а также врожденное укорочение верхней губы. Констатировав опухоль, выбирают адекватный метод хирургического лечения-иссечение, эмболизацию, укороченную губу удлиняют,.
Приобретенные дефекты тканей приротовой области в зависимости от вида повреждения существенно отличаются друг от друга. В отдельные группы выделяют рубцовые деформации после ожогов, травм и онкологических операций. Каждая из групп имеет свои анатомо-топографические особенности, предопределяющие специфику восстановительных операций.
Послеожоговые рубцы встречаются в виде тяжей, перепонок, рубцового массива. Ю.Н.Сергеев (1981) разработал классификацию Рубцовых деформаций приротовой области.
I. По локализации и размерам поражения рубцами:
а) изолированные деформации-губы, углов рта, щек, подбородка, которые подразделяются на частичные и полные;
б) сочетанные деформации одной или обеих губ с повреждениями прилегающих участков
щек, носа, верхних отделов шеи. 11. По глубине поражения рубцами-кожи, кожи и подкожной жировой клетчатки,
промежуточных слоев в сочетании с поражением кожи или слизистой оболочки, всей
толщи мягких тканей.
Клинические проявления рубцов связаны со сроками, прошедшими после ожога. Вначале, в стадии набухания, рубцы гиперемированные, болезненные, выступают над окружающей кожей. Пальпаторно трудно установить глубину повреждения из-за вовлечения в реактивный воспалительный процесс мышечных структур. Сроки окончательного созревания
рубцов оценивают по-разному, но наиболее принятыми считаются 12-18 мес [Александров Н. М., Аржанцев П. 3., 198 б]. За это время может полностью измениться первоначальная клиническая картина: рубцы упло-щаются, приобретают эластичность, бледнеют, исчезает болезненность. Планируя пластическую операцию, следует по возможности прогнозировать исход рубцевания у конкретного пациента. Электроожоги, прямое воздействие огня вызывают глубокий некроз ткани, вторичная деформация всегда значительна, мало меняется за период наблюдения. После других видов термических поражений вероятно обратное развитие процесса. В связи с этим операции начинают обычно по окончании периода рубцевания, за исключением тех случаев, когда нарастающая деформация вызывает страдания пациентов.
Характерной особенностью заживления ран приротовой области является формирование концентрических рубцов, которые суживают ротовое отверстие. Вывороты губ и углов рта сопровождаются слюнотечением из-за нарушенного герметизма. Уменьшается высота губ, обнажаются зубы. В углах рта образуются эпикантусы, открывание рта ограничивается. Рубцовые поражения приротовой области, переходящие на щеки и верхние отделы носогубных складок, вызывают появление продольных тканей при открывании рта. Эти рубцовые тяжи идут от подбородка до верхней границы ожога вплоть до века и проявляются только при смещении вниз челюсти, т. е. при перерастяжении. В спокойном состоянии они не видны.
Келоидные рубцы характеризуются неравномерной толщиной, наличием кратерообразных углублений наряду с выступавшей в виде валиков тканью. В этих углублениях часто сокращается нормальная кожа или ее поверхностные структуры-сальные железы, волосяные фолликулы, которые после неполного иссечения и укрытия пластическим материалом могут вызывать дермоидные и эпителиальные кисты.
.1. Сопуегк (1977) разделяет дефекты губ на поверхностные, дефекты всех слоев и полное отсутствие одной или обеих губ, дополнительно выделяя поражения бокового и срединного отделов. Если исходить из этой классификации, то следует отнести большинство послеожоговых деформаций к первой группе. Операция заключается в иссечении рубцовой ткани на всю грубину, освобождении круговой мышцы рта, низведении красной каймы в нормальное положение (на 2- 3 мм перекрывая края резцов) и замещении раневой поверхности полнослойным кожным трансплантатом. Вместо поэтапного устранения сочетанных деформаций Ю. Н. Сергеев (1981) использует единый для обеих губ дермотрансплантат, который, по его мнению, является наиболее полноценным по своим функциональным и косметическим свойствам для пластики приротовой области. С целью улучшения условий приживления используют погружной метод свободной кожной пластики. Четырьмя симметричными разрезами, проведенными от углов рта в стороны под прямым углом друг к другу и 45° к линии смыкания зубов, рассекают концентрические рубцы и эпикантусы углов рта. Освобожденные от стяжения нормальные ткани губы устанавливают в правильном положении. Для создания неподвижности губ в предоперационном периоде изготавливают назубную каппу, с выступающим изо рта козырьком, к которому фиксируют губы. Рану укрывают кожным трансплантатом, края которого заводят под отпрепарированную рубцовую ткань, укладывая ее сверху на кожу и фиксируя кетгутом. Автор отмечает, что в условиях частичного погружения дерматотрансплантат лучше срастается с дном раны. Через 16 сут под местной анестезией иссекают ткани над лоскутом, тщательно адаптируют края, на 7-10 сут закрывают повязкой с рыбьим

Рис. 54. Обширная гемангиома нижней зоны лица.
а-внешний вид больного до операции; б-после отсроченной кожной пластики. Проведена также аутотрансплантация височного лоскута для восстановления формы усов.
жиром или караголином. Результат данной операции наглядно виден на рис. 54.
Устранение сквозных дефектов губ. Губы чрезвычайно эластичны и при относительно небольших дефектах, занимающих менее половины площади, сравнительно легко устраняются за счет перемещения местных тканей. Если дефект локализуется в центральном отделе, то проводят горизонтальные разрезы но подбородочной складке через всю толщу тканей и после сближения фрагментов послойно ушивают рану. Для предотвращения хоботкового выступания верхней губы, а также более надежного формирования нижней используют перемещение участка верхней губы в дефект нижней на питающей ножке, которой'является красная кайма (метод Абби). Операция двухэтапная, но позволяет получить хорошие эстетические результаты. Дефекты боковых отделов устраняют также за счет растяжения сохранившегося участка губы и создания угла рта из кожно-мышечного лоскута боковых отделов верхней губы. В этом случае питающая ножка красной каймы всегда расположена с медиальной стороны, формируя угол рта, поэтому операцию производят в один этап.
П.В. Наумов (1973) устраняет полные дефекты нижней губы комбинацией методов. Вначале создают слизистую оболочку губы, проводя два
горизонтальных разреза длиной 3-4 см от угла рта и на уровне переходш складки. Лоскуты отслаивают в подслизистой основе и сшивают меяц собой. Для уменьшения натяжения тканей в верхних отделах основан! лоскутов на 1 см вертикально рассекают слизистую оболочку- разрез тш
«кочерга». Кожную часть формируют кожно-жировыми лоскутами со щек. Ширина лоскутов зависит от величины дефекта, но не превышает 3 см, длина около 5 см. При этом методе не повреждаются ветви лицевого нерва и верхняя губа, а также углы рта сохраняют подвижность.
Дефекты половины губы устраняют аналогичным способом, но все этапы операции проводят с одной стороны. Ширина слизистого лоскута соответствует дефекту; кожный лоскут формируют прямоугольной формы, ровный по всей длине, шириной в 4-4,5 см. Прямой участок периферической части лоскута сшивают с сохранившейся половиной губы. Автор сообщает, что описанные способы помогают добиться хороших эстетических результатов.
Аутотрансплантация реваскуляризированных тканей для восстановления дна полости рта находит в последние годы все более частое применение. Сложные кожные лоскуты небольшой толщины отличаются высокой пластичностью, легко приобретают задаваемую форму, мало подвержены последующей деформации в результате рубцевания. Этим требованиям отвечают лоскуты с тыла стопы, внутренней поверхности предплечья, плеча, дельтовидной области. Имеются сообщения о хороших результатах восстановления дна полости рта лоскутом с тыла стопы, который при необходимости частично деэпидермизируют, складывают под углом 180°, образуя сразу наружную и внутреннюю эпителиальные выстилки дна полости рта. Установленные нами функциональные и косметические нарушения, возникающие у ряда больных в донорской зоне [Неробеев А. И., 1988], по нашему мнению,-слишком высокая плата за скорость восстановительного периода. Более целесообразна аутотрансплантация кожно-фасциального лоскута с предплечья. !. Мау и Ъ. (ЗЮяоп (1983), выполнив 60 подобных операций у больных в возрасте от 54 до 85 лет, у 90% пациентов констатировали полное приживление и только в 6 случаях отметили некроз лоскута. Авторы отмечают, что столь сложное и длительное оперативное вмешательство у лиц старшей возрастной группы на фоне предварительной лучевой терапии не увеличивает степени риска анестезиологического обеспечения и число хирургических неудач.
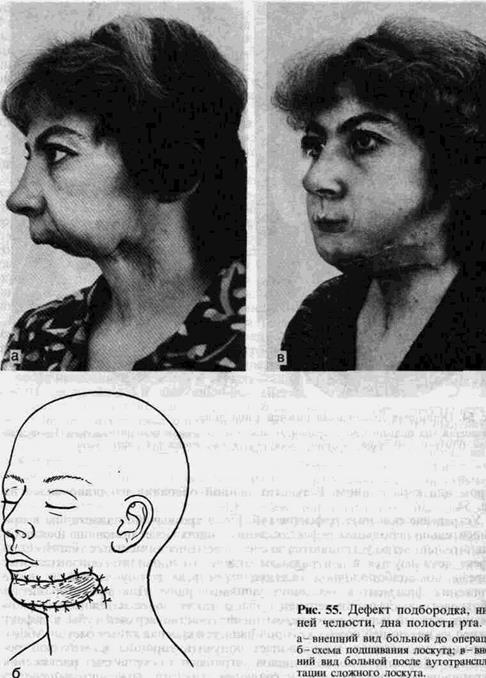
Отдельные авторы предпочитают трансплантировать лоскуты большей толщины-паховый, торакодорсальный,-которые постепенно подвергаются атрофии и создают избыток тканей дна полости рта, позволяющий сформировать кожно-фиброзный валик по проекции альвеолярного гребня. Создавая дно полости рта вместе с фронтальным отделом нижней челюсти, чаще всего за счет аутотрансплантации пахового лоскута вместе с подвздошным гребнем, причем выполняя раздельное сшивание сосудор из поверхностной и глубокой систем артерий, огибающих подвздошную кость, мы считаем, что точный подбор формы лоскута и правильное расположение костного фрагмента облегчают глотание и предотвращают аспирацию (рис. 55). Подобные дефекты закрывают также комбинированным лоскутом с предплечья, включающим половину реваскуляризируемой лучевой кости.
В попытке воссоздать естественную слизистую оболочку полости рта применяют аутотрансплантацию с немедленной реваскуляризацией участка тощей кишки.