1. Сразу же после поступления больного и в дальнейшем через непродолжительные периоды времени необходимо проверять дыхание больного, его способность глотать, откашливать мокроту. Если мокрота забивает дыхательные пути, а также при диспноэ в покое, следует произвести эндотрахеальную интубацию (даже если газовый состав артериальной крови остается в пределах нормы).
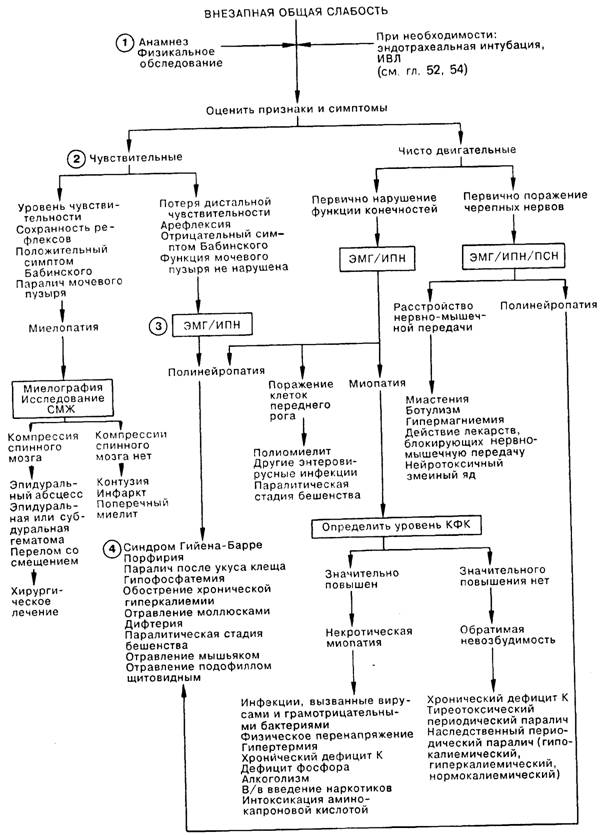
2. Обеспечив нормальное дыхание, можно приступать к установлению диагноза. В первую очередь нужно определить анатомический уровень повреждения; для этого, комбинируя клинические и электрофизиологические данные, следует установить причину общей слабости: патология спинного мозга, поражение клеток передних рогов, полинейропатия, нарушение нервно-мышечной передачи или миопатия.
3. Электрофизиологическое исследование является неоценимым методом при определении анатомического уровня расстройства; следует учитывать, что признаки острой слабости отличаются от таковых при хронических нервно-мышечных заболеваниях. При поражении мотонейронов и периферических нервов на электромиограмме (ЭМГ) определяются редкие возбуждения. В острой стадии фибрилляции отсутствуют, а конфигурация и амплитуда потенциалов мотонейронов обычны. При миопатии и в некоторых случаях при нервно-мышечной блокаде ЭМГ свидетельствует о появлении ранних и частых, укороченных и сниженных по амплитуде потенциалов мотонейронов. Исследование проводимости чувствительных и двигательных нейронов (ИПН) при периферической нейропатии выявляет низкий уровень ответа на стимуляцию или уменьшение скорости проведения, кроме случаев, когда повреждение нерва находится вблизи от спинномозгового сегмента исследуемого нерва. Низкая двигательная активность в ответ на стимуляцию может встречаться при нервно-мышечной блокаде или миопатии, но в этом случае скорость проведения импульса и восприятие чувствительных раздражителей не изменены. При повторной стимуляции нерва (ПСН) отклонения от нормы наблюдаются лишь при расстройствах нервно-мышечной передачи. Снижение интенсивности ответа на стимуляцию током частотой 3 Гц встречается при таких постсинаптических расстройствах, как миастения; слабый первоначальный ответ, усиливающийся при частоте 20—40 Гц, характерен для пресинаптических нарушений, например, в результате действия токсина ботулизма или при гипермагниемии.
4. Используя данные анамнеза, результаты физикального обследования и лабораторных исследований, можно свести дифференциальный диагноз к одной нозологической единице, что позволит приступить к этиологически обоснованному лечению.
Глава 2
КОМА
1. Кома это состояние устойчивой невосприимчивости к внешним воздействиям, при которой ответ на болевую стимуляцию либо полностью отсутствует, либо сохранен лишь на рефлекторном уровне.
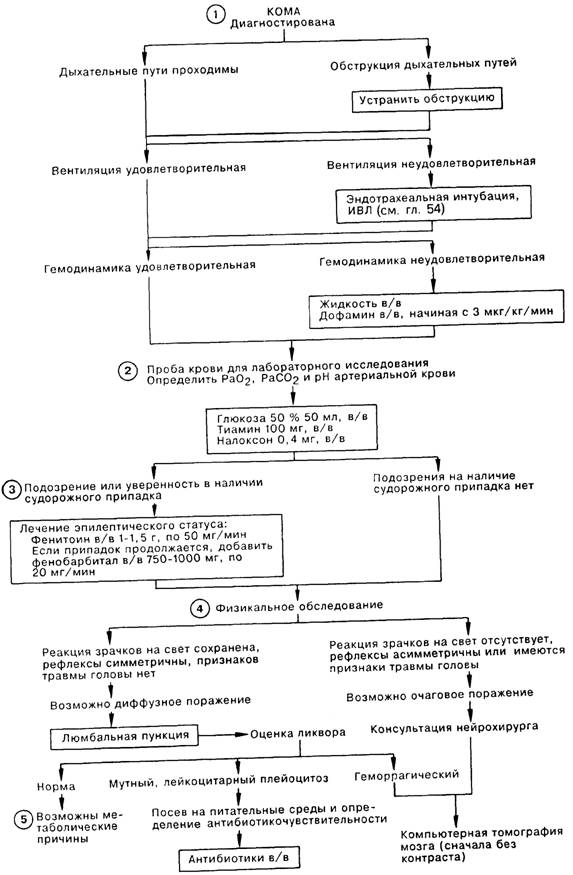
2. Для установления этиологии комы нужно провести следующие исследования крови: определить уровень содержания глюкозы (гипогликемия, гиперосмолярная кома), электролитов (гипонатриемия); азот мочевины крови и креатинин (уремия); осмолярность (алкогольная интоксикация, гиперосмолярная гипергликсмия); провести общий анализ крови (менингит, энцефалит); измерить протромбиновое время и частичное тромбопластиновое время (печеночная энцефалопатия); а также определить содержание в крови лекарственных и наркотических веществ (интоксикация седативными, антихолинергическими препаратами и опиатами). Терапию следует начать немедленно; в первую очередь необходимо введение глюкозы, так как гипогликемическая кома может быстро перейти из обратимой стадии в необратимую. Вместе с глюкозой вводят тиамин, иначе глюкоза может вызвать или усугубить геморрагический полиоэнцефалит. Налоксон купирует наркотическую интоксикацию; быстрое улучшение после его введения позволяет установить диагноз. При отравлении салицилатами, метанолом, паральдегидом, этиленгликолем, изониазидом, фенформином *, а также при уремии токсическая кома сопровождается метаболическим ацидозом. Респираторный алкалоз наблюдается при гепатаргии и интоксикации салицилатами.
3. Эпилептический статус следует подозревать у каждого коматозного больного с моторной активностью, напоминающей припадок (осцилляции глазного яблока, подергивания мышц лица, рук и ног). Лечение начинают с введения дифенина в дозе 1000 1500 мг (10 15 мг/кг у детей) в/в по 50 мг/мин; если статус не купируется, добавляют фенобарбитал в дозе 750 1000 мг (10-15 мг/кг у детей) в/в по 20 мг/мин.
4. Решающим для тактики ведения коматозного больного является дифференциальный диагноз между диффузной патологией, возникающей в результате интоксикации лекарственными препаратами, при эндогенных метаболических расстройствах, менингите или энцефалите. и очаговой патологией при наличии объемного повреждения, например внутричерепного кровоизлияния, инфаркта ствола мозга, абсцесса мозга или опухоли. Дальнейшая диагностическая тактика в этих двух ситуациях не совпадает; неверный подход может привести к декомпенсации больного (например, проведение люмбальной пункции при наличии объемного образования), либо отсрочить начало адекватной терапии. О наличии диффузной патологии свидетельствуют сохранность реакции зрачков на свет и симметричных двигательных рефлексов при неврологическом обследовании; в числе других симптомов, предполагающих наличие диффузной патологии, следует назвать лихорадку, гипотермию, ригидность шейных мышц, а также быстро изменяющийся уровень сознания. Очаговую патологию следует подозревать при наличии слабо или совсем не реагирующих на свет зрачков, обнаружении асимметричных признаков в ходе неврологического обследования либо при травме черепа.
5. Многие метаболические расстройства могут быть причиной комы, но лишь некоторые из них приводят к возникновению комы особенно часто. Для клиники интоксикации седативными препаратами характерно отсутствие или нарушение ответа на калорическую пробу при сохранности реакции зрачков на свет, нередко на фоне угнетения дыхания, гипотермии и снижения артериального давления. Интоксикация опиатами приводит к появлению точечных зрачков и угнетению дыхания; состояние больных улучшается после введения налоксона. При поступлении коматозного больного с диабетом в анамнезе в первую очередь подозревают гипогликемию; подтверждением диагноза служит низкий уровень глюкозы в крови и положительная динамика после введения декстрозы; иногда гипогликемия сопровождается очаговой симптоматикой и/или судорогами. Гиперосмолярная некетонемическая гипергликемическая кома обычно встречается у пожилых больных диабетом и может быть первым проявлением болезни; при этом глюкоза крови и осмолярность повышены, иногда встречаются признаки очаговых нарушений и/или судороги. Гипонатриемию диагностируют по низкому уровню натрия в сыворотке крови; причиной комы бывает содержание натрия менее 120 ммоль/л. Существование гепатаргии можно предположить при наличии респираторного алкалоза, гипотермии, положительной пробы на скрытую кровь в кале больного, увеличенных протромбиновом и частичном тромбопластиновом времени, а также повышенного уровня глутамина в СМЖ. Уремическая энцефалопатия сопровождается повышением азота мочевины крови, креатинина и метаболическим ацидозом. При геморрагическом полиоэнцефалите (энцефалопатия Вернике) наблюдается офтальмоплегия, иногда гипотермия и отсутствие коленных рефлексов.
* Фенформин — фенилбигуанида моногидрохлорид, оральный гипогликемический препарат, в настоящее время в США почти не применяется, так как обладает меньшей по сравнению с другими бигуанидами терапевтической широтой и чаще приводит к летальной гиперлактоацидотической коме. — Примеч. перев.
Глава 3
ЭНЦЕФАЛОПАТИЯ
1. Энцефалопатия — это нарушение сознания различной степени выраженности; нарушение процессов бодрствования и восприятия. Она может проявляться вялым состоянием, характеризующимся летаргией и гиперсомнией, или принимать форму двигательного делириозного возбуждения с повышенной тревожностью, признаками гиперактивности симпатической нервной системы (тахикардия, повышение артериального давления, лихорадка, дрожание), иногда с галлюцинациями. Часто встречается колебание уровня сознания.
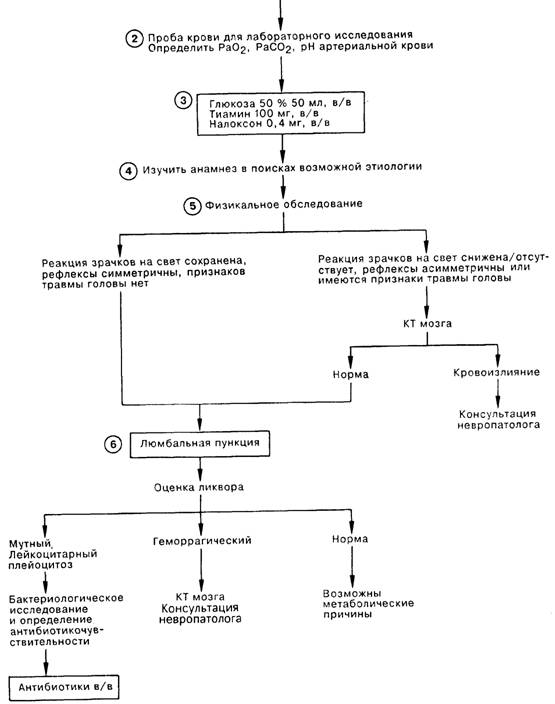
2. В ходе проведения анализа крови, который может выявить специфическую причину энцефалопатии, определяют уровень глюкозы крови (гипогликемия, гиперосмолярная некетонемическая гипергликемия); электролиты плазмы (гипонатриемия); общий азот мочевины крови и креатинин (уремия); осмолярность (алкогольная интоксикация, гиперосмолярная не-кетонемическая гипергликемия); гемограмму (менингит, энцефалит, сепсис, синдром диссеминированного внутрисосудистого свертывания); протромбиновое время и частичное тромбопластиновое время (гепатаргия, синдром диссеминированного внутрисосудистого свертывания); а также содержание лекарственных веществ в крови (отравление седативными, антихолинергическими препаратами, опиатами и галлюциногенами).
3. Ввести глюкозу, тиамин и налоксон, даже если вы не предполагаете расстройство, при котором эффективны данные препараты. Улучшение состояния после введения глюкозы свидетельствует о гипогликемии; положительная динамика в результате введения тиамина (часто спустя несколько часов, иногда и дней) характерна для геморрагического полиоэнцефалита (энцефалопатия Вернике); восстановление сознания и дилатация зрачков после введения налоксона наблюдаются при наркотической интоксикации. При выявлении метаболического ацидоза следует предположить интоксикацию (салицилаты, метанол, паральдегид, этиленгликоль, фенформин, изониазид), уремию, сепсис или же эпилептический статус. Респираторный алкалоз встречается при септических состояниях, легочной инфекции, гепатаргии, а также отравлении салицилатами.
4. Если энцефалопатия развилась во время пребывания пациента в больнице, необходимо тщательно изучить лист назначений и историю болезни. Многие препараты, в том числе седативные, анальгетические, психотропные, антиаритмические, противосудорожные средства, противоопухолевые химиотерапевтические медикаменты, производные теофиллина, антипаркинсонические препараты и циметидин, часто приводят к энцефалопатии. Ранее существовавшие метаболические расстройства, так же как и системные инфекции, могут объяснить развитие энцефалопатии. Истощенное состояние больного может сопутствовать геморрагическому полиоэнцефалиту. Хирургические больные подвержены риску интраоперационной гипотензии или гипоксии, инфекционных осложнений и электролитных расстройств, а также интоксикации препаратами, которые вводились во время операции. Судороги, встречающиеся при энцефалопатии, свидетельствуют о наличии эпилептического статуса или судорожного состояния неясного генеза. Наконец, признаки травмы головы могут свидетельствовать о контузии мозга, субдуральной или эпидуральной гематоме.
5. Важнейшее значение имеет физикальное обследование. Определенные патологические признаки бывают характерны для конкретных нозологий: гипертермия (менингит, энцефалит, септические состояния, отравление антихолинергическими препаратами или галлюциногенами, абстиненция после длительного приема этанола или седативных препаратов); гипотермия (интоксикация этанолом или седативными препаратами, гепатаргия, геморрагический полиоэнцефалит); угнетение дыхания (интоксикация этанолом, седативными или наркотическими препаратами); тахипноэ (гепатаргия, инфекция). Ригидность шейных мышц часто наблюдается при менингите или субарахноидальном кровоизлиянии. Точечные зрачки встречаются при интоксикации опиатами; широко расширенные зрачки являются следствием интоксикации атихолинергическими или симпатомимети-ческими препаратами. Нистагм определяется при интоксикации этанолом или галлюциногенами; отравление седативными препаратами и геморрагический энцефалит вызывают появление нистагма или офтальмоплегию. Асимметрия при исследовании двигательных рефлексов часто сопутствует внутричерепному кровоизлиянию, но может встречаться и при инфекционных поражениях ЦНС или метаболических расстройствах. Астериксис (тремор кистей рук) и миоклонус встречаются при многих метаболических расстройствах. Обнаружение крови в кале больного характерно для гепатаргии, осложненной кровотечением из желудочно-кишечного тракта.
6. Если после введения глюкозы, тиамина и налоксона, сбора анамнеза и проведения физикального обследования окончательная причина энцефалопатии не установлена, больному следует выполнить люмбальную пункцию (ЛП). Особенно важное значение ЛП приобретает у больных с лихорадкой, сепсисом или ригидностью шейных мышц. Исключение составляют больные с асимметричной симптоматикой при неврологическом обследовании, которым томографию головного мозга делают до проведения ЛП. Кроме решающей роли в диагностике инфекций ЦНС или субарахноидального кровоизлияния, исследование СМЖ является лучшим средством для диагностики гепатаргии (при этом определяется повышение уровня глутамина).
Глава 4
СУДОРОЖНЫЕ СОСТОЯНИЯ
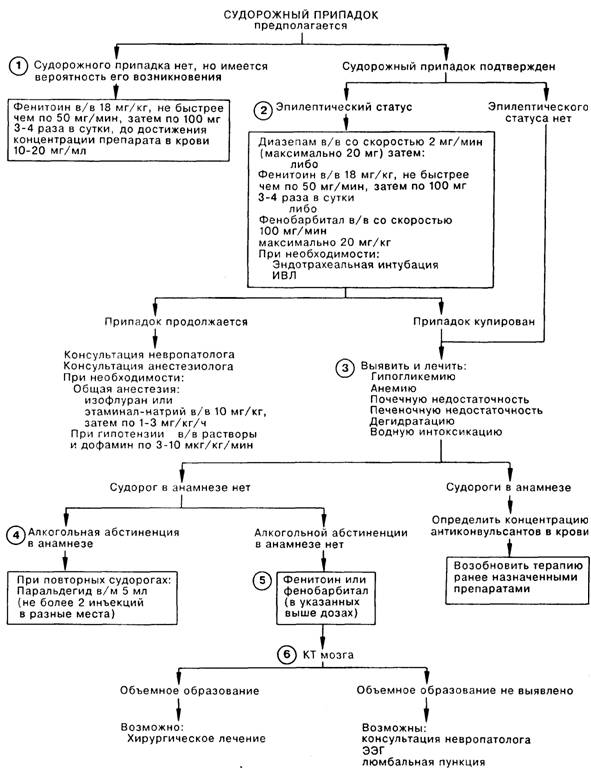
1. Профилактика судорог проводится после плановой краниотомии и некоторых травматических повреждений, таких как внутричерепная гематома, повреждение ткани мозга, субарахноидальное кровоизлияние, абсцесс или опухоль мозга. Обычно вводят дифенин в/в в насыщающей дозе (18 мг/кг с максимальной скоростью введения 50 мг/мин при постоянном контроле за ЭКГ); затем в поддерживающей дозе (по 100 мг 34 раза в день) для обеспечения терапевтического уровня препарата в крови, который составляет 10 20 мг/мл.
2. Развернутый эпилептический статус является неотложным угрожающим жизни состоянием с 10—12% летальностью и значительным риском развития хронических неврологических расстройств после припадка длительностью более 60-120 мин. Диазепам вводят в/в медленно (по 2 мг/мин до прекращения судорог, но не более 20 мг). Дифенин (в насыщающей дозе, указанной выше) или фенобарбитал (по 100 мг/мин, но не более 20 мг/кг) вводят непосредственно при наличии приступа с последующей поддерживающей терапией. Иногда при угнетении дыхания приходится выполнять эндотрахеальную интубацию и ИВЛ. Упорное течение припадка требует консультации анестезиолога для интубации больного и проведения общей анестезии изофлураном либо этаминал-натрием (10 мг/кг в/в, затем по 1-3 мг/кг/ч). Припадок должен быть купирован. Следует пригласить на консультацию врача-невропатолога.
3. Тщательный сбор анамнеза путем расспроса больного или его родственников позволяет определить характер судорог, причину их возникновения и длительность, а также проводившееся ранее лечение. Невыполнение больным врачебных назначений является главной непосредственной причиной развития судорожного состояния. Обследование больного иногда позволяет выявить признаки проводившегося ранее оперативного вмешательства на голове или обнаружить неврологические признаки, свидетельствующие о наличии свежих или давних поражений головного мозга. Системная инфекция увеличивает вероятность внутричерепного инфекционного процесса. Лабораторные методы исследования позволяют выявить метаболические расстройства, которые могут приводить к активации патологического очага, например: гипогликемия, анемия, почечная недостаточность, заболевание печени или электролитные расстройства, особенно при гипер- или дегидратации. Если больной принимал противосудорожные препараты, следует определить уровень соответствующего антиконвульсанта в крови (определение этого уровня не должно приводить к отсрочке начала специфической терапии).
4. Судорожное состояние в результате абстиненции развивается в течение 18-36 ч после прекращения хронического потребления алкоголя; лечения обычно не требуется. Дифенин при этом виде судорог не эффективен. Повторные эпизоды судорог при абстиненции редко встречаются через 12 ч после первого приступа и, следовательно, могут иметь другую причину.
5. Немедленные лечебные мероприятия при судорожном синдроме включают коррекцию нарушений дыхательной или кровеносной систем, а также отклонений параметров биохимического анализа крови. Начальный этап противосудорожной терапии зависит от типа судорог; генерализованный судорожный синдром обычно хорошо поддается терапии дифенином и/или фенобарбиталом. Начальные дозировки препаратов (в указанных выше насыщающих дозах) зависят от того, принимал ли больной ранее противосудорожные препараты, какие именно и в каком количестве. Указание на эффективность какого-либо препарата в анамнезе предполагает его дальнейшее применение. Если ранее противосудорожная терапия не проводилась, следует ввести насыщающие дозы дифенина (взрослым) и фенобарбитала (детям до 6 лет).
6. Компьютерная томография (КТ) позволяет выявить большую часть структурных изменений мозга. Если при обычной КТ и сканировании с введением йодсодержащего контрастного препарата отклонений от нормы не выявляется, больному показаны консультация невропатолога и электроэнцефалографическое исследование. Характер длительной противосудорожной терапии в первую очередь зависит от конкретного вида судорог. Дифенин и фенобарбитал по отдельности или вместе эффективны при большинстве генерализованных судорожных состояний; другие препараты (например, карбамазепин, вальпроевая кислота, этосуксемид), по мнению опытных невропатологов, предпочтительнее в других клинических ситуациях.
Глава 5
ПОВЫШЕННОЕ ВНУТРИЧЕРЕПНОЕ ДАВЛЕНИЕ
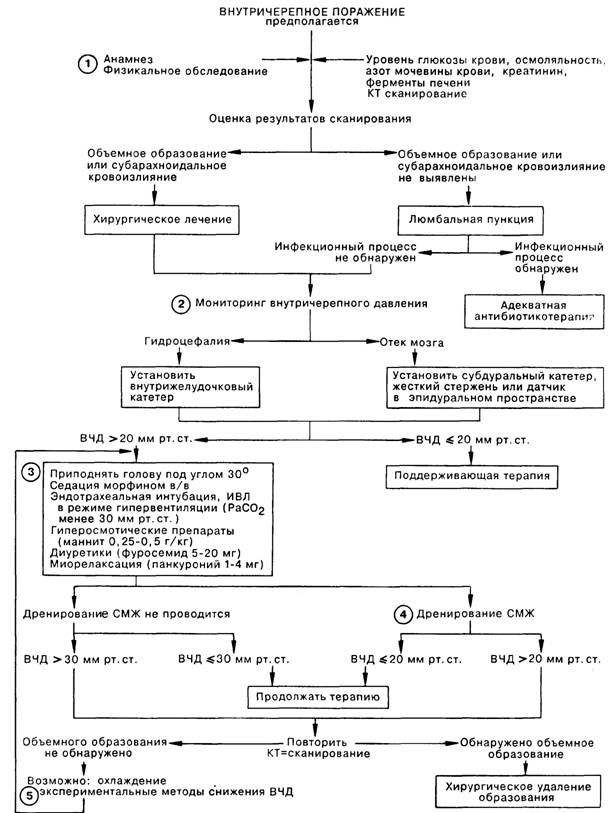
1. Больные с быстро нарастающей мозговой симптоматикой нуждаются в неотложном установлении диагноза. Очаговые неврологические нарушения (гемипарез, дефекты зрения, речи) часто сопровождают объемные поражения головного мозга (эпидуральные, субдуральные или внутричерепные гематомы, абсцессы, опухоли). Генерализованные неврологические расстройства (кома, летаргия, спутанное сознание, слабоумие, головная боль, тошнота, рвота) иногда являются следствием объемного поражения, что следует учитывать, особенно при быстром ухудшении состояния больного. Из анамнестических данных наиболее важны скорость нарастания симптоматики (дни, часы; внезапное начало); наличие или отсутствие травмы, лихорадки, гипертензии, общего заболевания или инфекции; сведения о наследственной патологии. Лабораторные исследования должны обязательно включать в себя определение следующих параметров: уровень глюкозы крови, осмоляльность, азот мочевины, креатинин, печеночные ферменты. По клиническим показаниям проводят токсикологические исследования крови и мочи.
2. Мониторинг внутричерепного давления (ВЧД) показан больным с расстройствами, которые могут приводить к развитию внутричерепной гипертензии, а также больным, тяжелое состояние которых может маскировать дальнейшее ухудшение (состояние комы после травмы головы, субарахноидальное или внутримозговое кровоизлияние, а также синдром Рейе у детей). При дилатации желудочков мозга вследствие гидроцефалии установление внутрижелудочкового катетера позволяет проводить одновременно мониторинг ВЧД и дренирование спинномозговой жидкости (СМЖ) для контроля ВЧД. В случаях, когда отек мозга приводит к компрессии желудочков, желательно установить больному в условиях операционного отделения интенсивной терапии субдуральный катетер, жесткий стержень или же датчик в эпидуральном пространстве.
3. Быстрого снижения ВЧД можно добиться при проведении ИВЛ в режиме гипервентиляции у интубированного больного; данная методика эффективна в течение 10—12 ч, но, однако, снижение рСО2 артериальной крови ограниченно уменьшает ВЧД. Наиболее широко применяется гиперосмотический диуретик маннит, который снижает ВЧД в течение 15-30 мин. Тяжелые гиперосмотические состояния сами по себе могут быть причиной дисфункции мозга, поэтому осмотические диуретики не употребляются при осмоляльности сыворотки свыше 330 мОсм. При гипотензии вследствие дегидратации введение белковых растворов (альбумин, протеин) позволяет поднять осмоляльность сыворотки без дальнейшего снижения ОЦК.
4. Дренирование желудочков очень быстро снижает ВЧД, но может проводиться повторно лишь в том случае, если внутричерепная гипертензия частично связана с гидроцефалией, например при наличии крови в желудочках или водопроводе мозга.
5. Спорным остается клиническая эффективность таких методик, как барбитуратная кома, гипербарическая оксигенация, а также в/в введение диметилсульфоксида.
Глава 6